1 Úvod
V této bakalářské práci jsou shrnuty metody, které se využívají při rehabilitaci vadného stereotypu dýchání, který vznikl na strukturálním nebo funkčním podkladu. Jsou zde zahrnuty jejich klady i zápory a možnost využití u jednotlivých poruch, chorob a jedinců. Vždy musíme vycházet z anamnézy a kineziologického rozboru a uzpůsobit metodiku pacientovi tak, aby byla co nejefektivnější. Pokud existuje několik alternativ k zlepšení dechové funkce a jejich předpokládaný účinek je téměř identický, necháme na pacientovi, aby si zvolil metodu, která mu je nejpříjemnější. V rámci plicní rehabilitace je totiž velmi důležité i psychologické působení a pokud se pacient bude při cvičení cítit pohodlně, můžeme očekávat výraznější zlepšení dechových funkcí.
2 Základy anatomie dýchacího ústrojí
K dýchacímu ústrojí počítáme nejen plíce s plicním oběhem a dýchací cesty, ale i struktury umožňující jejich funkci, tj. hrudník, dýchací svaly a odpovídající část nervového systému (Paleček, 1983).
Trachea, bronchy a bronchioly po úroveň terminálních bronchiolů vytváří „transportní zónu“ sloužící k proudění vzduchu. Pokračováním jsou bronchioly respirační, které s alveolárními dukty a alveoly vytváří respirační zónu a podílí se na výměně plynů (Klener, Brodanová, Friedmann & Jirásek 2001).
Bronchy o průměru 2 mm a menším nazýváme v plicní fyziologii malé (periferní) dýchací cesty. Průsvit tracheobronchiálního stromu je udržován rozdílem tlaků intrabronchiálních a extrabronchiálních, napětím hladké svaloviny a mechanickými vlastnostmi stěny průdušnice a průdušek. Za patologických okolností se uplatňuje i stav sliznice a obsah v dýchacích cestách (Kordač, Svoboda, Šnajdr, Voslářová & Widimski, 1988).
Jednou z významných funkcí průdušek je samočistící funkce. Hlen secernovaný ve stěně průdušek nejen svlažuje, ale i chrání sliznici průdušek a fixuje škodlivé látky, které člověk denně ventiluje. Pomalý peristaltický pohyb průdušek a pohyb řasinek bronchiálního epitelu zajišťuje odstraňování hlenu a škodlivin. Překročí-li množství vznikajícího sekretu asi 150ml/24hod nebo dojde-li k hromadění sekretu pro nedostatečnou funkci řasinkového epitelu, objevuje se kašel jako podstatně účinnější forma odstraňování obsahu z dolních cest dýchacích (Kordač, Svoboda, Šnajdr, Voslářová, & Widimski, 1988).
3 Dýchací svaly
Primární svaly inspirační (dle Kapandjiho) jsou bránice, mm. intercostales externi a mm. levatores costae. Mezi primární svaly exspirační patří mm. intercostales interni a m. sternocostalis (Kapandji, 1982). Vedle svalů hlavních se za určitých podmínek účastní respirace i pomocné svaly, které se upínají na hrudníku, a mohou tak ovlivňovat jeho tvar a tím obsah vzduchu (Véle, 1997).
Mezi pomocné svaly inspirační (dle Kapandjiho) patří m. sternocleidomastoideus, mm. scaleni, mm. pectorales, m. serratus anterior (pars inferior), m. latissimus dorsi, m. seratus posterior superior a m. iliocostalis superior.
Mezi pomocné svaly exspirační patří mm. abdominis, m. iliocostalis (pars inferior), m. longissimus dorsi, m. serratus posterior inferior (Kapandji, 1982).
Bránice hraje základní a primární funkci při nádechu spolu s mm. scaleni. Aktivita mezižeberních svalů je během dýchání v různých mezižebří jiná (Máček, & Smolíková, 1995).
3.1 Bránice
Tento plochý, kopulovitě uspořádaný sval odděluje jako horizontálně postavená membrána dutinu hrudní od dutiny břišní, kterou distálně uzavírají svaly pánevního dna a ventrálně a laterálně svaly břišní spolu s m. quadratus lumborum. Bránice je hlavní dýchací sval. Má kopulovitý tvar, kopulí směřuje nahoru, kde je centrum tendineum. Odtud se rozbíhají radiálně svalová vlákna směrem k periferii (žeberní chrupavky, konce 11. a 12. žebra, oblouky žeber). Na obratle se bránice upíná dvěma cípy (Véle, 1997).
Její tvar není symetrický. Při nádechu klesá centrum tendineum kaudálně, opře se o orgány břišní dutiny a stává se punctum fixum. Při pokračující kontrakci bránice zdvihá dolní žebra (Kapandji, 1982).
3.2 M. intercostales interni et externi
M. intercostales externi a interni jsou při nádechu (i výdechu) napínány a rozšiřují mezižeberní prostory (Kováčiková, 1998). Mm. intercostales externi zvedají žebra (působí inspiračně), aktivitou mm. intercostales interni žebra klesají (působí exspiračně) (Kapandji, 1982). Během usilovného výdechu pracují obě skupiny aktivně, za spolupráce m. obliqus externus abdominis a veškeré břišní muskulatury vůbec. Pokud je porušena funkce břišní stěny, nemohou se tyto svaly aktivně účastnit nejen na usilovné exspiraci, ale nemohou dostatečně využít své možnosti při inspiriu (Kováčiková, 1998).
3.3 M. levator costae
Patří do dýchacích svalů hrudní stěny. Spojuje proccesus transversus obratle s horní hranou dolního žebra. Jeho činností se elevuje žebro při inspiriu (Véle, 1997).
3.4 M.
sternocostalis
Probíhá od dorzální strany sterna k 2. až 6. žebru, kde se upíná. Provádí depresi žeberních chrupavek vzhledem ke sternu. Svojí funkcí je svalem činným při exspiriu (Véle, 1997).
3.5 Břišní svaly
M. rectus abdominis tahem za kaudální konec sterna umožní při nádechu vyklenutí hrudní kosti směrem ventrálním. M. obliqus externus abdominis táhne za dolní žeberní oblouky (excentrickou kontrakcí) čímž je fixuje a umožňuje při nádechu roztažení dolních a posléze i horních etáží hrudníku. M. obliqus internus abdominis a m. transversus abdominis tvoří koordinovaný břišní lis spolu s m. obliqus externus abdominis a stávají se tak odrazovým můstkem pro uskutečnění nádechu do hrudníku (Kováčiková, 1998).
3.6 Mm. scaleni a m. sternocleidomastoideus
Mm. scaleni a m. sternocleidomastoideus mají pomocnou funkci při dýchání. Při nádechu musí být krční páteř a hlava jako punctum fixum, aby tyto svaly mohly svým tahem zvedat hrudník ve směru nádechu. Pokud páteř a hlava nejsou punctum fixum, pak se budou při nádechu pohybovat do reklinace. Oba svaly se budou zkracovat. Zkrácené mm. scaleni jsou zásadním problémem nejen nádechu. Pokud bude hlava držena asymetricky, budou tyto svaly podporovat nádech v asymetrii a tím dávat základ pro asymetrickou posturu (Kováčiková, 1998).
3.7 M. pectoralis major et minor
M. pectoralis major se účastní při správném nádechu roztažení hrudníku. Podmínkou je však fixovaný pletenec ramenní prostřednictvím lopatky. M. pectoralis minor zajišťuje rozvinutí hrudníku při nádechu přímo pod klíčkem a je přímým protihráčem m. serratus anterior. Oba svaly nemohou plnit svou funkci, když nebude lopatka představovat punctum fixum pro m. pectoralis minor a zprostředkovaně přes humerus pro m. pectoralis major (Kováčiková, 1998).
3.8 M. serratus anterior
M. serratus anterior při fixovaném pletenci ramenním pomáhá roztahovat při nádechu laterální stranu hrudníku. Tvoří funkční jednotku s m. pectoralis minor a m. obliqus externus abdominis (Kováčiková, 1998).
3.9 M. iliocostalis, m. longissimus, mm. serrati posteriores superiores et inferiores
Při nádechu tyto svaly podporují rozvinutí horní a střední oblasti hrudní páteře a přilehlých partií hrudníku. Při nádechu jsou excentricky kontrahovány a páteř je pro ně punctum fixum. V dolní části hrudní páteře se tyto svaly podílí spíše na výdechu (Kováčiková, 1998).
3.10 M. quadratus lumborum
Tento sval spolu s břišními tvoří spojení mezi hrudníkem a pánví. Při nádechu, stejně jako břišní svaly, zajišťuje odrazový můstek pro rozvíjení hrudníku fixací bederního úseku páteře. Při usilovném výdechu se účastní jako sval, který zajišťuje spolu s břišními svaly maximální stažení žeber a pomáhá tak vytlačit bránici co nejvíce kraniálně. Zkrácený m. quadratus lumborum nemůže plnit svou funkci. V nádechu se bederní oblast propadá do lordózy. M. quadratus lumborum je tak vyřazen ze své funkce fixace lumbální páteře při nádechu. Bránice tak nemůže plnit svou funkci v plném rozsahu (Kováčíková, 1998).
3.11 Pánevní dno
Svaly pánevního dna tvoří dno břišní dutiny a jejich dostatečné a vyrovnané napětí je nezbytné pro správnou činnost bránice. Centrum tendineum se může opřít o vnitřní orgány pokud je břišní dutina zpevněna napětím svalů břišní stěny a vnitřní orgány se mohou opřít o svaly pánevního dna (Kováčiková, 1998) .
3.12 M. latissimus dorsi
Tento sval nemá za normálních podmínek dechovou funkci, ale bývá aktivován při prudkém usilovném výdechu – kašli. Spolu s m. quadratus lumborum, který se na při kašli také aktivuje, mohou být zdrojem bolesti dolní části zad u dlouhodobého kašle (Čihák, & Grim, 2001) .
4 Fyziologie dýchání
Plíce zajišťují tzv. vnější dýchání, tj. výměnu kyslíku a oxidu uhličitého mezi krví a zevním prostředím.
l Ventilace zajišťuje proudění vzduchu mezi atmosférou a alveoly. Je to funkce, kterou lze označit za mechanickou.
l Difúze zajišťuje výměnu kyslíku a oxidu uhličitého přes alveolo-kapilární membránu.
l Perfúze je hemodynamická funkce plic, při níž je venózní krev transportována z pravého srdce do alveolokapilární oblasti a arterializovaná krev do levého srdce.
l Regulace ventilace je v souladu s aktuálními metabolickými požadavky organismu.
Úplná zástava jakékoli z těchto funkcí vede k okamžité smrti. Porucha kterékoli této funkce vždy nutně poškozuje organismus. Tak jako v jiných orgánech, existují i zde mechanismy, které mohou funkční defekty různě kompenzovat. Výhodou je, že možnosti kompenzace u plic jsou obrovské (Kordač, Svoboda, Šnajdr, Voslářová, & Widimski, 1988).
Při aktivní kontrakci bránice se centrum tendineum posouvá dolů a brániční kopule se oplošťuje, takže se zvětšuje vertikální rozměr dutiny hrudní, ve které tím vzniká podtlak. Ten umožní proudění vzduchu do plic při nádechu (Véle, 1997).
Bránice pro svou dobrou funkci bezpodmínečně potřebuje spoluaktivitu ostatních dýchacích svalů (Paleček, 1983). Svaly napomáhající funkci bránice jsou svaly pánevního dna a břišní stěny. Při nádechu vzniká tlak na orgány dutiny břišní, které ho přenáší na břišní dutinu a pánevní dno. Svaly pánevního dna a břišní stěna rezistují tlaku útrob při dýchání (Véle, 1997).
Pokud bránice podporu těchto svalů nemá, nemůže se nikdy v průběhu její aktivity vytvořit punctum fixum. Pokud m. transversus abdominis, m. obloqus abdominis a m. obliqus externus abdominis nepodrží svou mírnou aktivací břišní stěnu, centrum tendineum se nemůže opřít o orgány dutiny břišní, protože ty unikají ve směru uvolněné břišní stěny a oba konce bránice se stahují k sobě (Kapandji, 1982). Dechová vlna pak neprobíhá celá a vidíme z ní jen začátek. Nádech jde do břicha a pokud aktivita břicha bránici nezastaví, pak zde nádech končí a do hrudníku již nepostupuje. (Kováčiková, 1998). Tato antagonisticko-synergistická spolupráce břišních svalů je bezpodmínečně nutná pro správnou funkci bránice. Pokud je u některých chorob jako např. poliomyelitidy paralyzováno břišní svalstvo, snižuje se ventilační výkonnost bránice (Kapandji, 1982). Protože se hrudník nerozvíjí, je vzdálenost sternum - páteř podstatně omezena. Dolní žeberní oblouky jsou zavzaty do roviny břišní stěny a prominují ventrálně. Hrudník je ve výšce úponu bránice stažen a pozorujeme tzv. Harrisonovu rýhu. Můžeme také vidět diastázu v úrovni linea alba, která je způsobena opačným tahem břišních svalů. Takový stav svalů zcela znemožňuje dobrou funkci bránice a tím snižuje plicní objemy (Máček, & Smolíková, 1995).
Při dobré funkci břišních svalů a svalů pánevního dna se vyčerpá rozsah
pohybu bránice a centrum tendineum se opře o břišní orgány, začíná se rozvíjet
hrudník v předozadním a latero-laterálním směru. K tomu dochází díky
rotaci žeber. V horním sektoru (dolní krční segmenty a Th1-Th5 s příslušnými
žebry) se hrudník rozvíjí v předozadním směru rotací žeber s osou
rotace ve frontální rovině. V dolním sektoru (Th6-Th12 s příslušnými
žebry) se hrudník rozvíjí v laterolaterálním směru rotací žeber
s osou rotace v sagitální rovině (Kapandji, 1982).
Při výdechu se stah bránice uvolňuje a břišní svaly se stahují. Klenba bránice stoupá nahoru a latero-laterální a anterio-posteriorní rozměr hrudníku se zmenšuje. Stejně tak rostoucí nitrobřišní tlak napomáhá navrácení bránice do výchozí polohy tlakem na centrum tendineum, čímž se zmenšuje objem hrudníku vertikálním posunem bránice. V tomto okamžiku se břišní svaly stávají přímým antagonistou bránice, která je naopak schopna zvětšit všechny tři zmíněné rozměry hrudníku (Kapandji, 1982). Stoupání bránice nahoru napomáhá i elasticita hrudníku (Véle, 1997).
5 Funkční vztahy abdominálních svalů a dýchání
Bránice patří k hlavním dýchacím
svalům. Méně zdůrazňovaná je však její funkce posturální. Bránice má svou úlohu
v hlubokém stabilizačním systému páteře, který má podíl na správné funkci
páteře. Paréza bránice je relativně vzácné, ale velmi závažné onemocnění, které
má charakteristické časné i pozdní následky a také typické objektivní příznaky.
Dochází při ní k narušení dýchání v jeho rytmu, frekvenci, hloubce,
intenzitě a hlavně k snížení dechových objemů. Vyvážený vztah bránice a
páteře je rovněž narušen, nejčastěji na podkladě míšní léze ve výši segmentu
třetího až pátého krčního obratle (Smolíková, Horáček, & Kolář 2001).
U některých pacientů je z důvodu
chybné dynamiky pohybů těla bránice nucena „simulovat“ své paretické chování.
Prakticky to znamená, že se bránice chová jako paretická bez zjištěné
strukturální poruchy.
Dýchání je vždy podmíněno funkcí
dýchacích svalů. Vliv polohy těla rovněž ovlivňuje dechovou funkci. Vnějším
projevem neekonomické svalové práce jsou paradoxní dechové pohybové vzorce.
Vzájemná dysharmonie dechové a posturální funkce svalů se projevuje zvýšenou
senzorickou vnímavostí v kořenových kloubech a má negativní vliv na jejich
balanční dynamiku. U většiny pacientů lze také registrovat odchylku
v posturální funkci pánve.
Běžná standardní rehabilitace, založená
na regulované, volní reedukaci dýchání je většinou bez efektu. Účinnější je
reedukace celého dýchacího pohybového vzoru. Fyzioterapie harmonizuje dechovou
a posturální funkci abdominálních svalů, která umožňuje cílenou facilitaci
dýchání na základě reflexních svalových synergií pohybového programu.
Z toho vyplývá, že když chceme
ovlivnit brániční dýchání, je třeba vždy uvažovat o funkci bránice nikoli pouze
izolovaně dechově, ale musíme ovlivňovat její funkci v souvislosti se
stabilizačním hlubokým systémem páteře s cílem reflexně facilitovat její
dechovou a stabilizační funkci zároveň (Smolíková, Horáček, & Kolář, 2001).
6 Správný stereotyp dýchání
Rozsah účasti dýchacích svalů při nádechu
závisí především na jeho hloubce. Vedle vždy přítomné účasti bránice se také
aktivně účastní interkostální svaly směrem odshora dolů, a to podle hloubky
inspirace. Při vdechu v rozsahu 20% VC je v činnosti skupina svalů do
4. a 5. mezižebří, při 50% až do 7. a 8. mezižebří. Rozvíjí se tedy mimo dolní
části hrudníku jeho horní a střední část a tím vzniká tzv. „inspirační vlna“.
Při exspiriu pak aktivita svalů ustává směrem nahoru. Vrací se tedy jako
„exspirační vlna“ (Máček, & Smolíková, 1995).
Fyzioterapeut by měl pozorovat nejen
klidové dýchání, ale i stereotyp dýchání v obtížných a krajních situacích.
Zde platí několik následujících „zákonů“:
•
Každému
krátkodobému silovému úkonu předchází nádech s následným zadržením dechu
po dobu výkonu. Dechovou zádrží se stabilizuje bránice a zpevní se hrudník,
který v ten moment vytváří pevný rám pro aktivaci končetinového i
trupového svalstva.
•
Při
inspiriu se prohlubuje bederní i krční lordóza, zmenšuje se hrudní kyfóza,
držení trupu se vzpřimuje a hlava se lehce zaklání. Na končetinách nastupují
většinou extenční, abdukční a zevně rotační pohybové vzorce.
•
Během
exspiria se obě lordózy zmenšují a hrudní kyfóza se zvětšuje. Na končetinách se
při správné výdechové synchronizaci uplatňuje flexe, addukce a vnitřní rotace.
To vše platí pouze tehdy, probíhají-li fázové pohyby volně bez odporu
(Stejskal, 1981).
U odporovaných pohybů hlavy a trupu
v rovině sagitální a pohybů kořenových kloubů končetin nastává dechová
dysrytmie, kdy pravidelné střídání nádechu a výdechu zaniká a objevují se
apnotické pauzy. Dechová zádrž je uskutečňována dvěma způsoby: tzv. Valsavovým
manévrem a Müllerovým manévrem:
•
Valsavův
manévr je maximální, ale marné úsilí vydechnout přes uzavřenou hlasovou
štěrbinu. S tím je spojen pohyb bránice směrem dolů (zapojení břišního
lisu). Valsavův manévr se uplatňuje při odporovaných pohybech směrem od těla.
•
Müllerův
manévr je maximální, ale marné úsilí nadechnout se přes uzavřenou hlasovou
štěrbinu, které je doprovázeno pohybem bránice směrem nahoru. Müllerův manévr
se uplatňuje u odporovaných pohybů vedených směrem k tělu (přitahovaní)
(Stejskal, 1981).
Je-li dechový vzorec porušen ať ze strukturální
nebo funkční příčiny, snažíme se patologické pohyby nahradit správným
stereotypem dýchání prostřednictvím plicní rehabilitace.
7 Plicní rehabilitace
Plicní rehabilitace je multidisciplinární program, který v sobě zahrnuje kromě respirační fyzioterapie a léčebné tělesné výchovy i psychoterapii, sociální podporu, nutriční program a další. Jejím cílem je zvýšení nebo alespoň udržení kvality života a prevence dalšího onemocnění (Máček, & Smolíková, 1995).
7.1 Respirační fyzioterapie
Respirační fyzioterapie jako součást dechové rehabilitace je založena na práci s dechem, ke kterému přistupujeme jako k pohybové funkci. Aktivní techniky respirační fyzioterapie jsou obecně cíleny na snížení bronchiální obstrukce, zlepšení průchodnosti dýchacích cest, zlepšení ventilačních parametrů, kontrole zánětů dýchacích cest, prevence zhoršování chorob dýchacích cest (sekundární prevence), zvýšení fyzické kondice a udržení pocitu zdraví (Smolíková, 2001).
7.1.1 Diagnostika v respirační fyzioterpii
• K objektivním parametrům
při hodnocení efektu respirační fyzioterapie patří kineziologický rozbor dechových a pohybových dovedností pacienta, hodnocení funkce plic – spirometrické parametry, měření krevní saturace pomocí oximetru, množství, barvy sputa a jeho viskozity a mikrobiologické hodnocení.
• Mezi subjektivní parametry
patří například pocit volného (snadného) dýchání a dobrá tolerance fyzické zátěže bez dechových obtíží (Smolíková, 2001). Subjektivní parametry lze jen obtížně kvantifikovat. Přesto je dyspnoe nejdůležitějším ukazatelem při testování fyzické zátěže. V praxi je velikost dyspnoe hodnocena psycho-fyzickými metodami jakou je např. vizuální analogová škála (Sergysels, Sanna, & Lachman 1993).
• Výdechová amplituda
objektivizuje zvýšení nebo naopak nežádoucí snížení pružnosti. Hodnoty pro její výpočet se získávají měřením obvodů hrudníku v xyfosternální rovině ve vertikální poloze těla pomocí pásové míry. Když od klidového (statického) obvodu hrudníku odečteme obvod při maximálním exspiriu, získáme hodnotu dechové amplitudy. Hodnoty nižší než 3 – 4 cm znamenají ztuhlost hrudníku a jeho minimální elasticitu (Drábková, Erban, Hirš, Homolka, Hlobit, & Kašák, 1996).
8 Metody v plicní fyzioterapii
8.1 Přípravné metody
Každá cvičební lekce by měla začít relaxací, mobilizací hrudníku, ramen, krční a hrudní páteře a uvolnění dýchacích svalů. Klademe důraz na pohyblivost kůže a podkoží, především v abdominální oblasti. Teprve potom přistupujeme k vlastním technikám respirační fyzioterapie jako jsou drenážní techniky, dechová gymnastika, instrumentální metody a další (Smolíková, 2001).
8.2 Inhalace
Rozhodnutí o zahájení inhalační léčby a její frekvenci je v rukou lékaře. Fyzioterapeut se zabývá technikou dýchání při inhalaci. Inhalace většinou zahajuje celý cvičební blok fyzioterapie.
U inhalací je důležitá poloha těla. Volíme spíše úlevové a odpočinkové polohy jako prevenci únavy dýchacích svalů společně se střídáním typů dýchání.
Výhodou inhalace je přímý kontakt léku se sliznicí. Inhalační efekt lze pomocí respirační fyzioterapie mnohonásobně umocnit. Dostatečná pozornost by měla být věnována instruktážní výuce inhalačního vdechu. Dýchání při běžné inhalaci vypadá následovně: Začínáme hlubokým nádechem, na který navazuje zadržení dechu a částečně aktivní výdech. Pokud zkombinujeme inhalaci s respirační fyzioterapií vypadá postup následovně: Plynulý, dlouhý nádech přechází v inspirační pauzu a končí aktivním výdechem. Velmi efektivní a pro pacienty i časově výhodné je spojení inhalací s Flutterem (Smolíková, 2001).
Pacienti s vysokou frekvencí tvorby bronchiální sekrece by měli inhalovat denně. Tato inhalace by měla být brána jako neoddělitelná součást hygieny dýchacích cest. Je třeba přesvědčit pacienty, aby s inhalacemi nepřestávali. Očekávaný efekt (odhlenění a zlepšení průchodnosti bronchů) se totiž nedosáhne okamžitě a tak musíme pacientovi vysvětlit, že až součet účinků jednotlivých inhalací mu pomůže udržet optimální čistotu bronchů.
Inhalační terapii aplikujeme jednak tryskovými inhalátory, které rozprašují mlhu pomocí kompresorů, a ultrazvukovými inhalátory, kde mlhu vyrábí ultrazvuk. Oba typy mají své výhody i nevýhody. O výběru inhalátoru rozhoduje lékař.
U nebulizační (zamlžovací) formy inhalace je základem terapie většinou každodenní
inhalování mukolytik. Inhalace je často doplněna autogenní drenáží a Flutterem. Optimální délka celého cvičebního bloku je asi 20 min. Na doporučení lékaře může následovat inhalace antibiotik o délce 10 až 15 min. V jejím průběhu již necvičíme. Antibiotika inhalujeme vždy až po drenážní respirační fyzioterapii. Akceptovatelná délka celého bloku je asi 35 až 40 min (Smolíková, 2001).
K inhalaci se využívá i minerálních vod. Vody slané jsou známé jako čisté expektorans – při katarálních onemocněních cest dýchacích působí zřídnutí vazkého hlenu a jeho snadnou expektoraci. Ionty bromidové a jodidové působí mukolyticky, zlepšují vykašlávání, kalcivé ionty působí protizánětlivě, spasmolyticky a mají stimulační vliv na činnost řasinkového epitelu.
Vody používané k inhalaci obsahují volný kysličník uhličitý, který se při inhalaci vstřebává. Způsobuje dilataci kapilár, čímž je zajištěn zvýšený průtok nemocnou sliznicí a odplavování toxických meziproduktů zánětu. Urychluje resorpci minerálních vod a dráždí dýchací centrum.
Při inhalaci minerálních vod se uplatňuje především jejich komplexní účinek, neboť vliv jednotlivých složek (tj. teploty a jiných fyzikálních činitelů) se může navzájem potencovat, případně kompenzovat. Účinek minerálních vod na sliznici je bronchospasmolytický, sekretolytický a protiedematózní. Napomáhá regeneraci cilindrického epitelu a zvlhčování bronchiálního stromu (Hnátek, & Hlobit, 2002).
Kontraindikacemi k inhalaci bronchodilatancíí je akutní IM, tachyarymie, HN III. stupně, hyperthyreóza a přecitlivělost na inhalovanou látku (Špičák, & Vondra, 1988).
8.3 Dechová gymnastika
Dechová gymnastika je základní podstatou plicní rehabilitace, která klade důraz na synchronitu dýchání a časové rozvržení vdechu a výdechu při cvičebních pohybech. Zásadně však nezasahujme do rytmu pacientova dýchání, nevelíme a imperativně neřídíme prvky dechové gymnastiky. Z počátku při individuálních sezení s pacientem se věnujeme instruktážní součásti respirační fyzioterapie. Pokračujeme cvičebním programem v menších skupinkách, kde jsou jednotlivé cviky a rychlost provedení uzpůsobeny možnostem a potřebám jednotlivých pacientů. Dechová gymnastika nemá terapeutický vliv pouze uvnitř dechové soustavy, ale také pozitivně ovlivňuje svaly s dechovou funkcí a také má preventivní význam při korekci sekundárních změn na pohybovém aparátu (Smolíková, 2001).
8.3.1 Dechová gymnastika statická
Techniky statické dechové gymnastiky sestávají z cvičebních postupů a nácviku běžných denních činností při klidovém dýchání. Patří sem i „orientační test“ o chování nemocného, který poprvé přišel na cvičení. Pozorujeme způsob dýchání při chůzi, konverzaci, odkládání šatů apod. Dále nás zajímá nakolik pacient zvládá koordinaci mimických svalů při dýchání, konverzaci a polykání. Statická dechová gymnastika by měla být klidová, nenásilná a rozhodně by u pacienta nemělo dojít k hyperventilaci.
Základními principy statické dechové gymnastiky jsou vhodné cvičební polohy, které nemusí být u každého jedince stejné, facilitace pomocí rukou terapeuta, masáže, ale především ovlivnění hloubky dýchání přes exspirium ve smyslu jeho prodloužení (příloha, obr. 1).
Před vlastní cvičební jednotkou by si měl pacient odkašlat a vysmrkat se. Vhodné je, když má s sebou pacient pití, protože při samotném cvičení může dojít k vyschnutí úst a následnému kašli (Máček, & Smolíková, 1995).
Úvodní facilitace mimických svalů, včetně svalů krku a šíje je velmi důležitá. Vzhledem k tomu, že se jedná o vstupní oblast dýchacího systému, je nutné věnovat obličejové části dostatečný časový prostor při nácviku relaxačních a aktivačních svalových technik (Drábková, Erban, Hirš, Homolka, Hlobit, & Kašák, 1996).
8.3.2 Dynamická dechová gymnastika
Pokud dechové pohyby hrudníku doprovází pohyby horních nebo dolních končetin, mluvíme o dechové gymnastice dynamické (přílohy, obr. 2, 3).
Dynamická dechová gymnastika navazuje na statickou. Nejprve přidáváme k výdechu pohyby pánve, postupně i pletence ramenního, trupu a hlavy. Každý cvik vyžaduje plné soustředění pacienta. Cvičit by se mělo pomalu a přesně. Úspěšné a efektivní provedení cviku vyžaduje předběžnou instruktáž nemocného. Dynamickou dechovou gymnastiku lze provádět v různých polohách, které současně protahují posturální svaly. Účinné je spojovat rotační pohyby s exspiriem (Máček, Smolíková, 1995).
Samotný postup při cvičení vypadá následovně:
1. instruktáž pacienta,
2. zaujetí polohy a koncentrace na dýchání.
3. Prodloužený uvolněný výdech se současnou kontrakcí břišních svalů.
4. Pacient tlačí bederní lordosu a celý hrudník do podložky, tím se posune hrudník i ramena kaudálně, což má za důsledek uvolnění horní části hrudníku pro vdech.
5. K dalšímu výdechu přidáme dynamickou zátěž. Pacient provádí pohyb pomalu spolu s prodlouženým výdechem.
6. Následuje 1 – 2s pauza.
7. Na závěr nastupuje návrat do odpočinkové polohy se spontánním klidovým dýcháním a relaxací (Máček, & Smolíková, 1995).
8.3.3 Dechová gymnastika mobilizační
Mobilizační dechová gymnastika s facilitačním působením strečinku a uvolňováním svalů v protažení je účinným preventivním prvkem proti chybným dechovým vzorům a paradoxním dechovým pohybům hrudníku, zad a někdy i celého těla (Smolíková, Horáček, & Kolář, 2001).
Do této skupiny patří vědomě prohloubené dýchací pohyby hrudníku, jinak nazývané lokalizované dýchání. Je jedním z často využívaných fyzioterapeutických postupů, které byly vypracovány a s úspěchem používány ve francouzských alpských střediscích zaměřených na léčbu TBC.
Při omezení ventilace okrsku plic se jím reflektoricky snižuje i průtok, takže je z větší části vyřazen z ventilace a perfuze. K znovuuvedení do normální funkce je nutné tento poškozený okrsek určitým způsobem stimulovat a k tomu slouží mobilizační dechová gymnastika, skrze kterou provokujeme cílené dechové pohyby. Tyto pohyby vyvoláme povrchovým drážděním i kladením odporu proti hrudní stěně. Dále využíváme činnosti mezižeberních svalů proti odporu ruky terapeuta a pomáháme tak nemocnému, aby zapojil svaly v místě odporu a tím zvětšil rozpětí dýchacích pohybů. Přitom instruujeme pacienta, aby vědomě směřoval nádech do požadovaného místa. Naším cílem je, aby nemocný ovládal nádech do požadovaného místa i bez kladení odporu.
Síla tlaku odporu ruky se v průběhu pohybu mění. Na počátku vdechu je tlak nejvyšší, postupně během nádechu se tlak snižuje a na konci nádechu je minimální. S výdechem se tlak ruky opět zvětšuje, aby na konci výdechu dosáhl opět svého maxima. Směr tlaku může být různý. Pro zlepšení dýchání v dolní hrudní oblasti přikládáme ruce z lateroventrální strany spodních žeber a tlak vedeme ze stran po diagonále. Další variantou je kolmý tlak na sternum. Při mobilizační dechové gymnastice využíváme také změn poloh z horizontálních do vertikálních, přičemž začínáme vždy v poloze horizontální a až později přecházíme k polohám vertikálním.
Při cvičení klade terapeut tlak rukou na hrudník nemocného a vybízí ho k její odtlačení. Tak nacvičujeme horní, střední a dolní hrudní dýchání. Při nácviku bráničního dýchání jemně stlačujeme břišní stěnu a žeberní oblouky (Máček, & Smolíková, 1995).
Tato metoda je vhodná v případech, kde je celistvost dýchacích pohybů porušena, jako u poruchy koordinace dýchacích svalů a především při pokusech o ovlivnění lokálně probíhajícího procesu, jako jsou např. záněty (Máček, & Smolíková, 1995).
8.3.4 Cvičení oronasální uzdičky
Část mimických svalů, která obkružuje ústa a spojuje nos a horní ret se nazývá oronasální uzdička. Funkce této oblasti je u dětí s chronickými respiračními poruchami omezena nebo potlačena. Toto omezení zesiluje a fixuje chybné návyky dýchání, především trvalé dýchání ústy. Objevuje se často u poruch dýchání při větších nosních mandlích a u dětí s chronickými záněty a vrozenými deformitami horních cest dýchacích.
Ke cvičení potřebujeme kolečko z čistého papíru o průměru asi 5cm. Kolečko lehce přiložíme na okraj dolního rtu a sevřením rtů k sobě ho vtáhneme lehce do úst (příloha, obr. 4). Tento postup opakujeme 3 - 4x s délkou trvání několika málo sekund. Cvičení by se mělo provádět několikrát denně. Oživení funkce oronasální uzdičky souvisí s protažením ostatních mimických svalů. Úspěšný nácvik vede k podvědomému návratu ke správnému způsobu dýchání nosem, což většinou proběhne automaticky (Smolíková, 2001).
8.3.5 Masáž
Při masážích u respiračních chorob využíváme především techniky vytírání, chvění a vibrací do hloubky. Masírujeme nádechové i výdechové svaly s cílem jejich relaxace. Masáž provádíme především při prodlouženém výdechu nemocného. U chronicky nemocných se zaměříme na výtěr mezižeberních prostor, horního trapézového svalu a svalů šíje, svalů upínajících se v okolí lopaty kyčelní, pletence ramenního a svalů paže (Máček, & Smolíková, 1995).
8.3.6
Nácvik otevřeného výdechu
Před samotným cvičením necháme pacienta vysmrkat a odkašlat si a zdůrazníme mu důležitost nádechu nosem a výdechu ústy.
Při cvičení využíváme různých poloh, ale pro první sezení je vhodná poloha v leže na zádech, kdy může pacient snadněji relaxovat.
• Nejprve pozorujeme pacientovo spontánní dýchání, abychom zjistili zda není v některé části dýchání omezeno nebo zda se neprojevují některé patologie dýchání.
• Nemocného necháme volně dýchat asi 1 – 2 min.
• Podložíme mu dolní končetiny, abychom uvolnili bederní páteř a břišní svaly.
• Instruujeme nemocného, aby volně dýchal při zavřených očích a otevřených ústech na velikost vajíčka (příloha, obr. 5).
Nádech je prováděn nosem a výdech ústy. V průběhu cvičení vedeme nemocného k prodlouženému výdechu, ale rytmus dýchání by si měl pacient z větší části určovat sám. Organismus si nastavuje dýchání v rytmu, který je pro tělo nejekonomičtější a nejméně energeticky náročné. Ke konci cvičení by měl pacient při výdechu aktivně zapojovat břišní svaly. Pro facilitaci mezižeberních svalů můžeme využít polohy s rukama složenýma v týl nebo sakadovaný výdech (Máček, & Smolíková, 1995).
8.3.7 Polohy při cvičení
U každého pacienta volíme co nejvhodnější polohu při cvičení. V sedě a ve stoji je dýchání volné do všech směrů, což je kladem. Ale záporem této polohy je, že pacient není dostatečně relaxovaný. V leže je relaxace snadnější, ale vždy je omezeno dýchání v úseku, který je v kontaktu s podložkou (Smolíková, 2001).
V poloze v leže na zádech tlačí břišní orgány na stěnu bránice a tím ztěžují její vyklenutí - nádech. V leže na boku tlačí břišní orgány spíše na spodní část bránice a tak omezují ventilaci v celém spodním laloku. Této polohy je proto dobré využít při lokalizovaném dýchání do jednoho z laloků plic (Kapandji, 1982).
8.4 Vojtova metoda
Vojtova metoda nabízí nestandardní postup při reedukaci dechových funkcí. V rámci této metody jsou organismu nabízeny základní motorické funkce z ontogeneze. Ty obsahují základní kineziologické řetězce a širší koordinace zajišťující kvalitu dýchání hrudníkem při maximálním využití práce bránice v takové kvalitě, jak to vidíme v období 6 měsíců (Kováčiková, 1998).
Při reflexním plazení a otáčení jsou vyprovokovány situace, kdy:
1. se lopatka stává punctum fixum,
2. osový orgán nezvětšuje Th kyfózu a C lordózu a autochtonní muskulatura se stává plně aktivní,
3. se mm. scaleni, m. serratus anterior a mm. pectorales účastní na podpoře aktivity mezižeberních svalů a tedy na rozvinutí hrudníku
4. je pánev zajištěna koordinací břišní a dorzální muskulatury
5. se bránice může opřít o břišní orgány a zvednout dolní žeberní oblouky při nádechu.
Vyvolání těchto aktivit v žádaných a předem definovaných svalových souhrách je možné jak v reflexním otáčení, tak i v reflexním plazení. Konkrétní postup je pak otázkou znalosti techniky Vojtovy metody (Vojta, 1992).
Vojtovu metodu lze využít u reedukaci dechových funkcí při obtížích plynoucích primárně z dechových poruch nebo i naopak plynoucích z primárně porušené motoriky zajišťující dýchání (Kováčiková, 1998).
8.5 Drenážní techniky
K nejčastějším symptomům plicních chorob patří kašel, dušnost (ponámahová) a zahlenění dýchacích cest. Techniky, jejichž cílem je odstranění nadměrné bronchiální sekrece se nazývají drenážní techniky. Mezi ně řadíme
• autogenní drenáž,
• aktivní cyklus dechových technik (huffing a technika prodlouženého výdechu),
• flutter – oscilující PEP systém dýchání,
• PEP masku.
Všechny drenážní techniky lze individuálně kombinovat a upravit s maximální efektivitou pro individuální potřeby pacienta. Pro zpětnou kontrolu účinků jednotlivých technik sledujeme hodnoty saturace krve kyslíkem pulsním oximetrem (Máček, & Smolíková, 1995).
8.5.1 Odporovaný výdech
Tato technika je často užívána u astmatiků a dalších obstrukčních chorob dýchacího ústrojí. K odporování výdechu můžeme využít několik metod: nafukování míče, výdech přes zúžené rty a u dětí oblíbené bublání do vody brčkem nebo pískání na flétnu. Při cvičení bychom však měli dodržovat zásadu, že nádech je prováděn nosem a výdech ústy. Jedná se nenáročnou a pro děti zábavnou metodu, kterou může pacient provádět několikrát denně (Sedláková, & Smolíková, 1990).
8.5.2 Autogenní drenáž
Autogenní drenáž je technika vědomě řízeného dýchání, při které se člověk naučí odstranit hlen samostatně bez cizí pomoci a bez nápadného vykašlávání. Metoda vychází ze znalostí fyziologie a kineziologie dýchání, podle které je klidový výdech z větší části pasivním dějem. Podstata nácviku autogenní drenáže spočívá v posilování aktivní složky výdechu (Smolíková, Horáček, & Kolář, 2001).
Začínáme nádechem nosem, na jehož konci můžeme vložit apnotickou pauzu 1 – 3 s. Následuje vědomě řízené, pomalé, ale především svalově podpořené aktivní exspirium pootevřenými ústy. Dechová práce se pohybuje v rozmezí klidového dechového objemu.
Výsledkem dechové práce pomocí autogenní drenáže je rychlé a snadné odstranění bronchiální sekrece. Svalová práce při řízeném dýchání minimalizuje následky bronchiální asynchronity, podporuje kontrolu kašle a pomáhá snížit nebezpečí hyperinflace plic. Má i preventivní antikolabsový význam pro stěny bronchů (příklady cviků: přílohy, obr. 6, 7) (Smolíková, Horáček, & Kolář, 2001).
8.5.3 Huffing
Jedním z projevů obstrukčních chorob je nadprodukce hlenu. Ten je odstraňován z bronchů kašlem, který může být pro organismus vysoce zatěžující jako např. u cystické fibrózy. Někdy samotný kašel nestačí na to, aby byl pacient schopen zbavit se hlenu hluboko v bronších. V takovém případě pacientovi doporučíme tzv. huffing. Jde o prudký výdech otevřenými ústy, po kterém už lze jedním nebo dvěma zakašláními odstranit hlen. Po té navazuje krátká relaxace provázená bráničním dýcháním (Smolíková, 2001).
8.5.4 Technika prodlouženého výdechu
Tato technika je též nazývána FET technika (forced expiratory technic) (přílohy, obr. 8, 9, 10). Je založena na vložení apnotické pauzy v délce trvání 2 – 3 s na konci inspiria. Toto zadržení dechu s mírným zvýšením nitrohruního tlaku má za cíl, aby nadechnuté množství vzduchu proniklo co možná nejdále do bronchiolů ucpaných hlenem (Smolíková, 2001).
8.6 Relaxace
Vadný stereotyp dýchání je velmi často spojen se svalovou dysbalancí. Relaxací si lze uvědomovat napětí jednotlivých svalů a následně ho i ovlivnit. Proto by se relaxace neměla odsouvat do pozadí programu respirační fyzioterapie. Dalším účinkem relaxace je kladné působení na psychiku nemocného, který je vystaven neustálému nebezpečí dyspnoe. Pocit nedostatku vzduchu je rozhodně stresující a pacient se s ním musí umět vypořádat.
Při relaxacích využíváme Schulzova autogenního tréninku a Jakobsonovy progresivní relaxace. Pozornost by měla být věnována i prostředí, ve které relaxace probíhá. Místnost by měla být dobře vyvětraná, ale dostatečně vytopená. Dobré je také šero a případně i relaxační hudba.
8.7 Instrumentální techniky respirační
fyzioterapie
8.7.1 Flutter, oscilující dechové techniky
Tato technika je velmi účinná a pro pacienty i příjemná. V principu se jedná o používání zařízení, které přerušuje s vysokou frekvencí výdech a tím vyvolává vibrace, které se přenáší na celý hrudník. Představuje účinnou antikolapsovou metodu šetřící bronchiální stěny, která je použitelná již od útlého věku. Cílem je mobilizace a transport bronchiálního sekretu, který je usnadněn zvýšením nitrohrudního tlaku při současném mírně zvýšeném tlaku vydechovaného vzduchu.
Samotný flutter připomíná dýmku a skládá se ze čtyř částí – korpusu s ústní částí, kloboučku, ložiskové kuličky a perforovaného uzávěru. Při cvičení sedí nemocný u stolu a lokty se opírá o jeho desku. Pánev je mírně předkloněna, čímž je zajištěno vzpřímené držení hrudní a krční páteře a zároveň i hlavy. Při cvičení je nutné držet ústní část ve vodorovné poloze, aby byla kulička přístroje udržena v jeho zúžené části (Máček, & Smolíková, 1995).
Obr. 1: Flutter

Před vlastním cvičením určí terapeut přibližnou intenzitu výdechu, kterou by měl pacient udržovat po celou dobu cvičení. Na intenzitě výdechu je závislá i jeho délka. Obě tyto hodnoty by se měly pohybovat mírně nad klidovou ventilací. Doporučená délka cvičební lekce je 10 – 15 minut a opakuje se 4 – 5x denně.
Vlastní provedení vypadá následovně:
1. Před každým cvičením se nemocný vysmrká.
2. Uchopí rukou přístroj, volně si jej vloží do úst a mírně ho stiskne zuby a rty (přílohy, obr. 11).
3. Provede volný vdech nosem,
4. následuje krátká pauza dvě až tři sekundy.
5. Pacient vydechne skrz přístroj, vydechovaný vzduch zvedá kuličku z trubice.
Celý proces se znovu opakuje. Přerušováním výdechu a tím zvyšování a snižování tlaku vydechovaného vzduchu vznikají vibrace vyvolávající popsané efekty.
Význam flutteru se dá shrnout do několika bodů:
• uvolňuje sekret v dýchacích cestách,
• usnadňuje transport hlenu,
• pomáhá účinné a nenápadné expektoraci,
• u instabilních bronchiálních stěn preventivně působí proti jejich kolapsu,
• pomáhá kontrolovat kašel.
Flutter je moderní nenásilná metoda a že vibrace, které vyvolává, usnadňuje odstraňování hlenu. Je relativně jednoduchá pro cvičení pacientů ve všech věkových kategoriích. Lze ji doporučit především u cystické fibrózy, chronické bronchitidy a chronické obstrukční choroby plicní, a to ve všech stadiích postižení. Použití flutteru je vhodné kombinovat s ostatními metodami aktivního cvičení a posilování dýchacích svalů (Máček, & Smolíková, 1995).
8.7.2 PEP maska
Tato technika je založena na podobném principu jako flutter a na principu mírného přetlaku v dýchacích cestách během výdechu.
Obr. 2: PEP maska
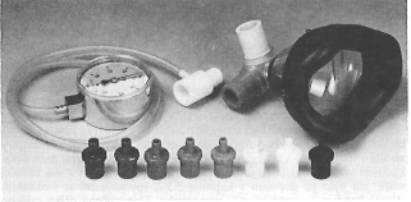
PEP (positive expiratory pressure) maska se skládá z průhledné obličejové části s měkkým latexovým okrajem a z ventilové části s ventily pro inspirium a exspirium. Výdechový odpor měníme pomocí barevných redukcí s otvorem od 1,5 až 5 mm, který připevňujeme na výdechový ventil. Výdechové tlaky kontrolujeme pomocí manometru. Technika PEP dýchání vyžaduje odborné vedení fyzioterapeuta, který po dohodě s lékařem stanoví podle spirometrických parametrů a stupně zahlenění velikost počáteční redukce. Je třeba brát ohled i na osobní schopnosti a dechovou výkonnost nemocného.
Cvičení je zaměřeno na prevenci chybných vzorů dýchacích pohybů hrudníku. Snížená pohyblivost hrudníku a břišních svalů je obrazem únavy a vyčerpání a může se dostavit již v prvních minutách cvičení. Namáhavé dýchání proti velkému odporu (chybně zvolené odporové redukce) vede k přetěžování plicního oběhu, přetížení pravého srdce a následnému nedostatečnému zásobování tkání kyslíkem (Smolíková, 2001).
Na začátku cvičení se doporučuje použít nízký odpor s větším průměrem odpovídající pátému až sedmému stupni na manometru, později se odpor zvyšuje a po delším tréninku je nemocný schopen překonat výdechový odpor až 20 stupňů. Dosažení vysokého exspiračního tlaku však není cílem cvičení, protože tento postup by mohl přinést riziko kolapsu dýchacích cest. Důležitější je pomocí této metody zintenzívnit nácvik prodlouženého výdechu. U nemocných dětí se snažíme vzbudit jejich ctižádost, co nejdéle udržet ručičku manometru na stanoveném stupni.
Dalším cílem je co nejpomaleji snižovat nitrohrudní tlak, to znamená co nejpomaleji vracet ručičku směrem k nule. Ke kladným výsledkům docházíme postupně teprve po delším tréninku (Máček, & Smolíková, 1995).
PEP dýchání slouží k prevenci bronchiálního kolapsu, usnadnění odstranění hlenu, zajištění provzdušnění nedostatečně ventilovaných oblastí plic, zlepšení mobilizace hrudníku, obnovení fyziologických dechových vzorů hrudníku a pomáhá udržet jeho pružnost (Smolíková, Horáček, & Kolář, 2001).
Praktické provedení vypadá tak, že nemocný sedí u stolu s lokty opřenými o desku stolu a maskou přiloženou těsně na obličeji, aby vydechovaný vzduch nemohl ucházet mimo ventil (přílohy, obr. 12). Výdech je prodloužený a plynulý. Po vdechu se vkládá 2 až 3s pauza a při výdechu se zapojí všechny výdechové svaly. Asi po dvaceti deších cvičení přerušíme a necháme nemocného odpočinout. Cítí-li nemocný, že se uvolnila sekrece, odkašle si, nebo použije techniku huffing.
Maska se přikládá 2x až 3x denně po dobu patnácti až dvaceti minut. Asi po dvaceti vdeších zvýšíme odpor asi o 0,5 mm změnou barevné odporové redukce. Snažíme se odporovat pacientův výdech co nejvíce, ale přitom musí pacient pociťovat odpor stále jako příjemný. Počet dechů v této fázi by neměl překročit 10. Poslední fáze, která se skládá jen ze 3 až 5 dechů, je již pro nemocného nejvyšší subjektivní hranicí pociťovanou jako těžko snesitelný odpor. Končíme pak znovu nejnižším relaxačním odporem.
Nově se uvádí kombinace techniky dýchání PEP maskou s inhalacemi. Užívá se vdechování léků ve formě aerosolu (Máček, & Smolíková, 1995).
8.7.3 ThAIRapy Vestâsystém
Další a u nás možná ještě ani neužívanou metodou instrumentálních drenážních technik je vesta, která s vysokou frekvencí stlačuje stěny hrudníku. Jde o vestu s generátorem, který do ní vhání pulsy vzduchu. Tento generátor je schopen vytvořit vysoký tlak vzduchu, který je přerušován rotační záklopkou. Tlak může dosahovat až 130 mm Hg/cm2 a objem vzduchu, který přístrojem projde 1,5 m3/min. Tyto hodnoty si pacient upravuje sám podle subjektivního pocitu. Pulsy vzduchu způsobují rychlé nafouknutí a vyfouknutí vesty, což vede k cyklickému stlačování hrudní stěny, snižování a zvyšování plicních objemů a k vibraci dýchacích cest. Výsledkem všech těchto činností je transport bronchiální sekrece z periferních dýchacích cest do hlavních (Oermann, Sockrider, Gilles, Sontag, Accurso, & Castile, 2001).
8.8 Ústní brzda
Problémem u respirační fyzioterapie je rychle nastupující únava dýchacích svalů a neschopnost nemocného koncentrovat se delší dobu na dechový výkon. Oba tyto negativní jevy vedou k poruchám koordinace dýchacích pohybů. Obraz této poruchy je zakončen záchvatem dráždivého kašle, což má za následek celkové vyčerpání nemocného. Účinnou prevencí této nežádoucí situace je včasné užití tzv. ústní brzdy. Jde o zpomalení vydechovaného proudu vzduchu mírně sevřenými rty. Pomocí přerušované ústní brzdy docílíme, že dýchací cesty, které mají tendenci ke kolapsu a bronchy, které jsou zúžené hlenem, zůstávají déle otevřené v důsledku mírně zvýšeného intrabronchiálního tlaku. Díky tomu jsou potom lépe průchodné. Tato technika zmírňuje dechové obtíže při tělesné zátěži a při fyzicky náročnějších drenážních technikách má odpočinkovou funkci v průběhu cvičební lekce (Smolíková, Horáček, & Kolář, 2001).
9 Lázeňská péče
Nejvýznamnějším článkem lázeňské léčby nemocí dýchacího ústrojí je inhalační terapie minerálními vodami. Jsou k ní vhodné minerální vody alkalické. V naší republice je v tomto směru nejznámější luhačovická Vincetka. Pozitivní účinek při léčbě plicních onemocněních má podhorské klima. Další důležitou metodou uplatňovanou při lázeňské léčbě je léčebná tělesná výchova s prvky dechové gymnastiky, procedury vodo- a elektroléčebné. Pobyt v lázních má i pozitivní psychologický efekt, která je u plicních chorob nezanedbatelný. Lázně mají v celém spektru plicní rehabilitace doléčovací a preventivní funkci (Hnátek, & Hlobit, 2002; Mikula, 2002).
Alternativou lázeňské léčby jsou pobyty dětí s plicními chorobami v jeskyních tzv. speleoterapie. U nás využívané Sloupsko-Šošůvkovské jeskyně v Moravském krasu se vyznačují:
• stálou nízkou teplotou (7°C),
• vysokou vlhkostí vzduchu (až 100%),
• minimálním prouděním vzduchu (7-14 cm/s),
• vzduchem bez alergenů, mikrobů a prachových částic,
• speleoaerosolem obsahujím kalcium a magnezium,
• nepřítomností ozónu,
• vysokým obsahem aniontů,
• vysokou samočistící schopností,
• ochranou před frontálními poruchami.
Mimo území naší republiky lze využívat pro alergiky příznivého vlivu přímořského prostředí (Špičák, & Vondra, 1988)
10 Vadný stereotyp dýchání se strukturálním podkladem
Plicní choroby se dají rozdělit na restrikční a obstrukční:
n Restrikční onemocnění
je charakterizováno zvýšenou tuhostí plicního parenchymu a z toho vyplývající omezenou možností rozvíjení plic. Větší dýchací cesty nejsou porušeny. Patologie se nachází až na úrovni alveolů. V důsledku popraskání itraalveolárních sept je počet alveolů nižší a plocha plic potřebná k výměně plynů omezena. V zásadě lze říci, že pacienti s restrikčním plicním onemocněním mají problémy s nádechem a proto je zde hlavním úkolem fyzioterapie zkvalitnit funkci inspiračních svalů, tedy především bránice (Klener, Brodanová, Friedmann, & Jirásek 2001). Nejjednodušším testem na vyvinuté restriktivní onemocnění je zmenšená vitální kapacita plic. Příčiny choroby mohou vycházet z parenchymu (fibróza, sarkoidóza), pleury (výpotek pneumothorax, ztluštění) nebo ze stěny hrudníku (kyfoskolióza, ankylující spondylitis) a nebo jsou příčinou nervosvalové poruchy (Paleček, 2001).
n Obstrukční choroby
mohou mít vnější nebo vnitřní příčinu. V podstatě se jedná o zúžení průsvitu tracheobronchiálního stromu a to buď mechanickou překážkou (vnější příčiny) nebo stahem hladké svaloviny, ztluštění sliznice, které může být ještě doprovázeno hypersekrecí hlenu (vnitřní příčiny). Pacienti s obstrukční plicní chorobou mají problém s výdechem. Příkladem obstrukční choroby je např. astma, cystická fibróza nebo chronická obstrukční choroby plicní (Klener, Brodanová, Friedmann & Jirásek 2001).
10.1 Záněty horních cest dýchacích a
adenoidní vegetace
Fyziologické dýchání nosem je v době růstu základní podmínkou pro správnou funkci plic a vývoje hrudníku. Dýchání nosem má vedle oteplování a zvlhčování proudu vdechovaného vzduchu další funkci. Proud vzduchu s sebou nese drobné částečky prachu, které jsou vychytávány na nosní sliznici. Při dýchání ústy je tento mechanismus vyřazen a nečistoty jsou zaneseny až do malých dýchacích cest.
U dětí je dýchání ústy poměrně obtížnější než u dospělého, protože dětské dutiny jsou menší a užší, takže i menší zduření sliznice je může snadno uzavřít. Dýchání užšími dechovými cestami je energeticky více náročné. Je proto nutné při dýchání nosem vyvinout větší sílu dechových svalů. Tímto větším úsilím je příznivě ovlivněn vývoj dětského hrudníku. Naopak dýchání ústy je energeticky méně náročné, dítě mu velmi rychle přivykne a vyvine se patologický návyk dýchání ústy.
K dlouhodobějšímu dýchání ústy nutí jedince nejčastěji překážky v cestách dýchacích, které mohou být dočasné nebo trvalé. Dočasné je zduření sliznice při akutních zánětech, např. při rýmě, trvalé jsou při některých deformitách a při chronických zánětech. Velmi často zabraňuje dýchání nosem zvětšená nosohltanová mandle neboli adenoidní vegetace, která současně způsobuje i další častější infekce nosohltanu, středoušních dutin i dolních cest dýchacích (Máček, & Smolíková, 1995).
10.1.1 Příznaky
Děti dýchají ústy, mluví huhňavým hlasem, mají neustále otevřená ústa, dítě je bledé, nemá chuť k jídlu. V noci se často chrápe a budí se ze spaní, protože zvětšená mandle uzavře nosní dutinu. Ráno je dítě nevyspalé a pospává ve škole.
Jeho hrudník je plochý a menší. Dítě má chabé držení těla, úzká ramena stočená dopředu a odstáté lopatky. Objevuje se vychýlení páteře do kyfózy. Úpony ochablých břišních svalů na hrudníku se nachází pod Harrisonovou rýhou odpovídající úponům bránice (přílohy, obr. 13) (Máček, & Smolíková, 1995).
10.1.2 Rehabilitace u zánětů horních cest
dýchacích a adenoidní vegetace
Upravit výše popsaný stav pomůže chirurgické odstranění adenoidní vegetace, po kterém je ještě nutno potlačit patologický návyk dýchání nosem. K získání správného pohybového vzoru dýchání využíváme cvičení oronasální uzdičky (viz. kapitola 8.3.4), cvičení k odstranění chabého držení těla a odporované dýchání do lahve s vodou. Následuje dechová gymnastika statická, později dynamická v sedě. Protože většina dětí má současně vadné nebo chabé držení těla, zařazujeme cviky na korekci těchto vad. Většinou se jedná o uvolnění prsních svalů a posílení dolních fixátorů lopatek, mezilopatkového svalstva za účelem správného držení ramen a posílení břišních svalů (Máček, & Smolíková, 1995).
10.2 Astma bronchiale
10.2.1 Klinické příznaky
Astma je chronicky zánětlivá choroba dýchacích cest, charakterizována zvýšenou reaktivitou na různé stimuly, vedoucí k variabilní bronchiální obstrukci, která je reversibilní buď spontánně nebo vlivem terapie (Klener, Brodanová, Friedmann, & Jirásek, 2001).
Příznaky astmatu jsou:
•
noční kašel,
•
kašel po tělesné zátěži nebo při smíchu,
•
nástup příznaků bez přítomnosti infektu,
•
příznivá odpověď na léčbu b2mimetiky
(Pavlů, 1999).
Zánět je spojen s bronchiální hyperreaktivitou, obstrukcí a klasickými příznaky zánětu. Zánět navozuje tyto typy obstrukce: akutní bronchokonstrikci, otok stěny dýchacích cest, následná chronická tvorba hlenu a přestavba stěny dýchacích cest. Nejzávažnějším predisponujícím faktorem pro rozvoj astmatu je atopie, která je definovaná jako tvorba abnormálního množství IgE protilátek, která je odpovědí na obecné alergeny zevního prostředí (Kratěnová, 2002).
Pasivní výdech je realizován elasticitou plic. Samotná elasticita plic nestačí k exspiriu u astmatiků, proto jsou při výdechu zapojovány výdechové svaly. Svalová síla může v některých případech nahradit ztrátu elasticity plic (Paleček, 2001).
10.2.2 Patogeneze
Jednou z příčin vzniku asmatu je dědičná predispozice. Další jsou mechanismy imunologické přecitlivělosti I. typu, zprostředkovaná protilátkami IgE, ale i III. a IV. typu s jejich případnou kombinací. Potom tu jsou ještě neimunologické mechanismy, kde je bronchospasmus navozen chronickou iritací, námahou, infekcí, popř. psychickou alterací (Klener, Brodanová, Friedmann, & Jirásek, 2001).
10.2.3 Léčba a
prevence astmatu
V programu léčby astmatu by se měla objevit
• dechová gymnastika,
• technika odporovaného výdechu,
• inhalační léčba,
• klimatoterapie,
• hydroterapie,
• relaxační cvičení,
• eliminace alergenu.
Jejím cílem by mělo být naučit pacienta vykašlávat a vydechovat a dále pak využít optimální dechový prostor zapojením břišního a bočního hrudního dýchání a drenážním polohováním. Z programu léčebné tělesné výchovy by neměl být nikdy vynechán nácvik optimálního držení těla (Jürgen, 2002).
Isoproterenol je nejčastěji užívané bronchodilatancium k inhalační terapii. Užíváme k tomu různé inhalátory (viz. kapitola 7.1.2.2) nebo kombinujeme inhalace s odporovaným dýchání (inhalace PEP maskou). Inhalace jsou velmi efektivní, protože působí přímo na sliznici a nezatěžují jiné systémy. Pacient by jich však měl užívat pouze podle doporučení lékaře, protože je zde riziko předávkování, které by mohlo skončit i smrtí (Willams, & Shim, 1976).
Odporované
dýchání může sloužit i jako první pomoc při pocitu nedostatku vzduchu, kdy by
měl pacient provést nádech otevřenými ústy a pomalu vydechovat skrze zúžené
rty.
Relaxační cvičení slouží k uvolnění svalů, které jsou namáhané při aktivním výdechu nebo kašli, ale také k zvládnutí strachu a úzkosti ze záchvatu.
10.2.4
Pozátěžové astma
Největším problémem při rehabilitaci astmatiků je tzv. pozátěžové
astma. Pozátěžové astma, neboli pozátěžový bronchospasmus, je jev, který se
objevuje po intenzivní fyzické zátěži a projevuje se dušností, kašlem, sípáním,
tlakem na hrudníku a zvýšenou sekrecí hlenu v bronších. Tento záchvat
vyvolává pozornost i tím, že se objevuje stále častěji u osob, u kterých
předtím nikdy nebylo astma bronchiale diagnostikováno a které často patří mezi
sportovce s vysokou výkonností.
Pozátěžové astma se objevuje 5 až 15 minut po skončení intenzivní zátěže, vzácněji v jejím dlouhodobějším průběhu. Objektivně lze pozátěžové astma diagnostikovat pomocí vitální kapacity vydechnuté za jednu minutu (FEV1), která se po zátěži sníží a dále poklesem vrcholové výdechové rychlosti (PEF). Pokud není pozátěžové astma bezprostředně léčeno, odezní asi do 60-ti minut (Máček, & Smolíková, 2002).
Na začátku cvičení astmatiků se objevuje dilatace dýchacích cest pravděpodobně pro vyšší sympatikotonii, ale jakmile se intenzita zátěže zvýší asi na 2/3 maxima, nestačí již dýchání nosem a cvičící prohlubuje ventilaci pomocí dýchání ústy. Tím do plic proudí chladnější a sušší vzduch. To má za následek ochlazení a vysušení sliznice dýchacích cest, na které navazuje stimulace receptorů a spuštění vagového reflexu. Tak vzniká primární pozátěžový bronchospasmus. Ten může být spuštěn i cestou stimulace žírných buněk a následné produkce histaminu, leukotrienu a prostaglandinu. Zároveň jsou však vypuštěny chemotaktické faktory, vzniká zánět a tím i sekundární dlouhodobá odpověď. Pozátěžové astma představuje klinický syndrom postihující asi 70 – 80% astmatiků a 30 – 40% osob s jinými alergickými projevy (Máček, 2002).
M. Burianová a H. Hrstková z 1. dětské kliniky Fakultní nemocnice v Brně provedly v roce 2002 výzkum, týkající se tělesné zdatnosti dětí s astma bronchiale. Vyšetřily skupinku dětí s lehkým a středně těžkým astmatem, u kterých sledovaly výskyt pozátěžového astmatu při maximálním zátěžovém testu bicyklovou ergometrií. Průměrná spotřeba kyslíku se u vyšetřovaných astmatiků signifikantně nelišila od norem běžné populace. Výzkum naznačuje, že pozátěžové astma je důsledkem především špatné tělesné kondice u dětí obézních nebo s nízkou tělesnou aktivitou. Ze strachu z pozátěžového astmatu volí rodiče často sedavou náplň volného času dítěte, což zhoršuje jeho tělesnou kondici a tím se riziko pozátěžového astmatu ještě zvyšuje. Proto by pravidelná pohybová aktivita měla být nedílnou součástí terapie a rozvoje zdravého životního stylu (Burianová, & Hrstková, 2002).
10.2.5 Pohybové aktivity
Lékařské zprávy mnohdy postrádají doporučení vhodných pohybových aktivit, které by byly založeny na výsledcích zátěžových testů. Také u astmatiků platí pravidlo individuálního přístupu, proto by mělo být provedeno spiroergonomické zátěžové vyšetření u sportovního lékaře (Burianová, & Hrstková, 2002).
Provokujícím faktorem vzniku pozátěžového astmatu může být hyperventilace, příliš chladného studeného vzduchu a především vzduch s vysokým obsahem alergenů. Dalším faktorem může být pozátěžové zvýšení vlivu parasympatiku. Podmínky na sportovištích často zvyšují riziko pozátěžového astmatu. Jsou to např. koncentrace prachu v nevětraných tělocvičnách nebo fitcentrech a vlhkost, teplota a smog v otevřeném terénu.
Mezi tzv. vysoce astmogenní sporty patří především aktivity s maximální hyperventilací jako košíková, cyklistika, vytrvalostní běhy, fotbal, ale také sporty s ventilací chladného suchého vzduchu – běh na lyžích, hokej, krasobruslení a rychlobruslení. Mezi tzv. středně astmogenní sporty patří ragby, baseball, squash, tenis, odbíjená a další. Ovšem tato kategorie sportů je sporná. Reaktibilita každého astmatika je různá a rovněž podmínky, za kterých se stejný sport provádí jsou různé (Burianová, & Hrstková, 2002).
Vhodným sportem pro astmatiky je plavání pro inhalaci teplého a vlhkého vzduchu.(Máček, & Smolíková, 1995).
10.2.6 Léčba a prevence pozátěžového
astmatu
Pokud se objeví u astmatika či jiné osoby s přecitlivělou sliznicí, není dnes velkým problémem najít nejvhodnější léky. Situace je však složitější, pokud se jedná o sportovce, který se účastní závodů nebo soutěží, protože řada účinných léků používaných v této situaci je pokládána za doping.
Předpokladem úspěšné léčby pozátěžového astmatu je plná kontrola vlastního astmatu.
Pozátěžové astma se vyznačuje určitou latencí, jestliže se objeví a po určité době zase ustoupí, pak je postižený chráněn asi 4 až 6 hodin před jeho novým výskytem. Tuto vlastnost lze účelně využívat k úmyslnému vyprovokování malého záchvatu. Mechanismus tohoto jevu je nejasný, předpokládá se vyčerpání zásoby mediátorů. Významným ulehčením je i cvičení s obličejovou maskou, tak se při dýcháním ústy nahrazuje mrtvý prostor, kde se vzduch otepluje. Eventuálně se i relativním zvýšením výdechového odporu zvýší ventilace a zadržením CO2 se podporuje mírná bronchodilatace.
Prevencí pozátěžového bronchospasmu je přednostní používání intervalové zátěže, kdy se střídají krátké úseky aktivity s klidem v úlevové poloze nebo podstatně nižší zátěží (Máček, & Smolíková, 1995).
10.3 Chronická bronchitida
Chronická bronchitida je definovaná hypersekrecí hlenu a přítomností produktivního kašle, který trvá nejméně tři měsíce ve dvou po sobě následujících letech, přičemž jiné příčiny chronického kašle mají být vyloučeny (Klener, Brodanová, Friedmann, & Jirásek, 2001). V ČR chronická bronchitida postihuje 15 % obyvatelstva (Vondra, 2001).
10.3.1 Klinický obraz
Diagnóza chronické bronchitidy se může stanovit pouze počítáním dní, kdy nemocný kašle. Lidí s prostou chronickou bronchitidou je mnoho. Většinou však nenavštěvují lékaře, protože se necítí být nemocní – „jen kašlou“. Fyzikální nález na plicích nemocných může být zcela normální a fyzikální nález taktéž. Pokud pacienti s prostou chronickou bronchitidou lékaře navštíví, je možno většině z nich pouhými režimovými opatřeními oddálit nástup větších obtíží a mnohdy i prodloužit život.
Jakmile se u chronické bronchitidy objeví námahová dušnost, došlo pravděpodobně k zvratu a prosté chronické bronchitidě se přidala obstrukce dýchacích cest, což je medicínsky klasifikováno jako chronická obstrukční choroba plicní (Susa, 2001).
10.4 Chronická obstrukční plicní nemoc
Definice konsenzu Americké hrudní společnosti z r. 1995 zní: „Chronická obstrukční plicní nemoc (COPD) je obstrukce dýchacích cest způsobená chronickou bronchitidou nebo plicním emfyzémem. Tato obstrukce progreduje, je částečně reverzibiní a může být spojena s „bronchiální hyperaktivitou“ (Drábková, Erban, Hirš, Homolka, Hlobit, & Kašák, 1996, str.3).
V ČR postihuje COPD kolem 7 % obyvatelstva (Vondra, 2001).
10.4.1 Rizikové faktory vzniku chronické
obstrukční plicnínemoci
Mezi rizikové faktory vzniku COPD patří kouření, znečištění ovzduší a pracovního prostředí, respirační onemocnění v dětském věku a infekce, které se uplatňují dvojím způsobem. Jednak jde o opakované akutní infekty, které mohou zhoršovat plicní funkce nebo být příčinou akutních exacerbací nemoci (Vondra, 1998).
Hlavně kouření je hlavní důvod stále se zvyšujícího počtu nemocných s COPD. Riziko budoucího stoupnutí prevalence je vysoká vlivem zvyšujícího se zlozvyku kouření zvláště u mládeže a žen (Vondra, Musil, & Dindoš, 2000).
10.4.2 Léčba
• Ambulantní péče
Postup ambulantní léčby začíná stanovením diagnózy včetně tíže onemocnění. Když jsme si jisti, že se opravdu jedná o COPD, snažíme se vyloučit vyvolávající nebo zhoršující faktory jako např. kouření, špatný životní styl nebo znečištěné prostředí. Následuje medikamentózní léčba bronchiální obstrukce a výchova k optimálnímu používání léků. Potom pacient podstupuje dechovou rehabilitaci, imunizaci, popř. hospitalizaci a léčbu kyslíkem (Drábková, Erban, Hirš, Homolka, Hlobit, & Kašák, 1996).
U lehčích forem se kromě prevence (vyloučení příčiny) doporučuje inhalace beta2-mimetika (fenoterol, salbutamol, terbutalin) nebo anticholinergika (ipratropium) podle potřeby nebo jejich kombinace (Vondra, 2001).
U Léčby těžších forem COPD je nutné především důsledné dodržování preventivních opatření. Inhalovat pravidelně ipratropium nebo kombinaci beta2-mimetika a ipratropia (Berodual). Inhalační kortikosteroid se využívá jen v případě exacerbace (Vondra, Musil, & Dindoš, 2001).
• Nemocniční péče
Do nemocniční péče jsou přijímáni nemocní s exacerbací COPD. Exacerbací se obvykle rozumí zhoršení dušnosti, kašle, hnisavý charakter sputa a změna vykašlávání. Při exacerbaci se zhoršují plicní funkce, což může vést k respiračnímu selhání a ohrožení života. Proto by tito nemocní měli být léčeni na jednotkách respirační intenzivní péče vybavených zkušeným personálem i dostatečnou technikou ke zvládnutí všech komplikací.
Příznaky exacerbace jsou buď zcela necharakteristické (nevolnost, poruchy spánku, únava, deprese) nebo jen málo charakteristické (zvýšená dušnost, produktivní kašel se změněným charakterem sputa, teplota, otoky nohou). Tyto příznaky se vyvíjejí velmi zvolna, a proto mohou být nemocným, ale i lékařem podceněny (Drábková, Erban, Hirš, Homolka, Hlobit, & Kašák, 1996).
10.4.3 Prevence
Prevence je nedílnou součástí péče o nemocné COPD. Lze ji rozdělit na primární, sekundární a terciální.
Primární prevencí se rozumí přecházení vzniku nemoci. Odhalení a určení rizikových faktorů vzniku COPD pomůže uskutečnit primární preventivní opatření mezi která patří: nezačít kouřit nebo zanechat kouření, omezit negativní vliv znečištěného vnitřního i vnějšího prostředí, dodržování racionální výživy (omezit příjem oxidantů – alkohol, zvýšit příjem antioxidantů – vitamin C, E, betakaroten, selen, zinek, mangan) a prevence virových respiračních infekcí (zvláště v dětském věku).
Sekundární prevencí se rozumí zastavení rozvoje COPD v časné fázi, což vyžaduje zanechat kouření nebo omezit působení profesních škodlivin.
Terciální prevencí je míněno zpomalení progrese již rozvinuté COPD a předcházení jejím exacerbacím. Zde je vedle řady technických, dietetických a režimových opaření, která vyplývají z primární a sekundární prevence, kladen důraz na preventivní farmakoterapii (protizánětlivou, bronchodilatační) event. mukolytickou a vakcinoterapii (Drábková, Erban, Hirš, Homolka, Hlobit, & Kašák, 1996).
10.4.4 Reedukace dýchání a léčebná
rehabilitace
Reedukace dýchání nemocných COPD patří k základním kamenům komplexní terapie. Reedukační dýchací mechanismy jsou přímo funkčně propojeny se svalstvem. Fyzioterapeutický postup je zaměřen na instruktáž a následnou kontrolu praktického osvojení dechových technik. Obsah jednotlivých cvičebních jednotek je vždy determinován aktuálním stavem nemocného (Máček, & Smolíková, 1995).
10.4.4.1 Dechová gymnastika u nemocných
COPD
Jednou z nejúčinnějších a nejlépe snášených metod na zvyšování tolerance na zátěž je dechová gymnastika, která vede ke zvýšení tělesné zdatnosti. Profesionální vedení cvičebních lekcí a příznivé účinky pohybové léčby dostatečně motivují nemocného k soustavnému pokračování v rehabilitačních aktivitách.
Před zahájením vlastní pohybové léčby rozdělíme nemocné do skupin, jejichž hlavním kritériem je vznik a stupeň dušnosti. Do pohybového programu jsou zařazováni jedinci 1. a 2. skupiny. Aktuální stav nemocného a jeho pohybová motivace jsou rozhodující pro jeho souhlas se zařazením do 3. skupiny. Pro nemocné 4. skupiny jsou vhodné pouze techniky respirační fyzioterapie bez náročných pohybových prvků (Máček, & Smolíková, 1995).
Tabulka 1. Rozdělení pacientů do skupin
podle stupně dušnosti.
Vznik dušnosti |
FEV1 (% n. h.) |
Max. ventilace |
Saturace Hb. Kyslíkem |
|
1. rychlá chůze do schodů |
> 60 |
neomezena |
Normální |
|
2. při normální chůzi |
< 60 |
> 50 l/min |
SaO2 nad 90% i při cvičení |
|
3. při pomalé chůzi |
< 40 |
< 50 l/min |
SaO2 pod 90% Při cvičení |
|
4. chůze omezena na délku bloku domu |
< 40 |
< 30 l/min |
SaO2 pod 90% i v klidu |
% n. h. = procenta náležitých hodnot
Nemocní COPD reagují na tělesnou zátěž podobně jako zdraví jedinci. Jejich odpověď je méně výrazná, ale má stejný charakter. Změny se nejdříve projevují na zvýšení adaptace krevního oběhu. Dochází ke snížení srdeční frekvence a ventilace při stejné zátěži. Zlepšení FEV1 se dociluje pomocí tréninku např. na bicyklovém ergometru. Intenzita zátěže je na počátku 60% a postupně stoupá na 70% maximální srdeční frekvence.
Při zvolené formě cvičení je důležité, aby se zapojily velké svalové skupiny. Při pohybových aktivitách se využívají jednoduché pohybové vzory jako chůze, běh, šlapání na ergometru apod.
Významná je také možnost zpětné kontroly měřením saturace hemoglobinu kyslíkem. Motivační význam tohoto měření samotnými cvičenci je obrovský. Kontraindikací pro pohybovou léčbu je možnost přetížení srdečního (Drábková, Erban, Hirš, Homolka, Hlobit, & Kašák, 1996)
10.5 Cystická fibróza
Cystická fibróza je recesivně dědičné onemocnění, které postihuje trávicí a dýchací systém. Obvykle je diagnostikováno brzy po narození a symptomy se objevují po celý život. Dnes, díky preventivním dietetickým opatřením a větší efektivnosti léčby, může většina lidí s cystickou fibrózou vést téměř normální život (Harris, & Super, 1991).
Cystická fibróza postihuje v České republice přibližně 1 na 2 700 novorozenců (Macek, 1997). Vliv nových metod v terapii cystické fibrózy se nejvýrazněji projevil na prodloužení života pacientů. U dítěte léčeného v devadesátých letech můžeme předpokládat střední délku života dosahující až 40 let (Connett, 1997).
10.5.1 Respirační
příznaky
Nejčastějším
a z hlediska ohrožení života nejzávažnějším je ale postižení respiračního
traktu (plicní onemocnění a jeho komplikace jsou příčinou více než 90% úmrtí).
Hlavní příčinou respiračních příznaků je abnormálně zvýšená viskozita
bronchiálního sekretu. Následkem jeho stagnace je trvalá infekce
v dýchacích cestách, rozvoj obstrukčních příznaků, plicního emfyzému a
dalších plicních komplikací jako je rozvoj plicní incuficience a cor pulmonale.
Respirační příznaky se objevují brzy po narození nebo v útlém dětství.
V popředí je zpočátku suchý dráždivý kašel, později s hnisavou, často
hojnou expektorací. Rozvoj dalších komplikací vede k dušnosti, objevují se
příznaky respirační incuficience (včetně cyanózy a paličkovitých prstů), cor
pulmonale a oběhová incuficience (Kordač, Svoboda, Šnajdr, Voslářová, &
Widimski, 1988).
10.5.2 Komplikace
Klinický obraz cystické fibrózy modifikuje široké spektrum komplikací. K nejdůležitějším patří tyto: syndrom obstrukce distálního ileu, jaterní postižení (Cirrhosa jater, dlouhodobě nebo trvale zvýšené hodnoty jaterních testů), diabetes mellitus a kardiomyopatie (Zemková, Pohunek, Šumník, Bartošová, Koloušková, & Macek, 1997).
10.5.3 Léčba
V oblasti medikamentózní léčby užívají nemocní s cystickou fibrózou antibiotika, buď při každé exacerbaci nebo trvale jako prevenci infekce, Ibuprofen, který má prokazatelně protizánětlivé účinky, orální a inhalační kortikosteroidy, blokátory Na kanálů a agonisty Cl kanálů, které udržují normální iontové prostředí v dýchacích cestách. K novějším léčebným postupům patří nebulizovaná rekombinantní lidská DNAsa, která může být použita ke zlepšení expektorace sputa.
Hlavním cílem terapie pacientů s cystickou fibrózou je odstranění hlenu z dýchacích cest. K tomu slouží i pasivní techniky jako jsou polohové drenáže, které doplňujeme masážemi a vibracemi na hrudníku (Sedláková, & Smolíková, 1990).
Aktivní techniky respirační fyzioterapie jsou cíleny k zlepšení průchodnosti dýchacích cest s cílem odstranit nadměrné množství bronchiální sekrece. Bezpoklepové expektorační techniky obsahují maximálně šetrné a minimálně vyčerpávající odhleňovací fyziotechniky, založené na včasné aktivaci exspiria a plné kontrole kašle. Autogenní drenáž, PEP system dýchání a instrumentální techniky v kombinaci s inhaloterapií umožňují individuální cvičební samostatnost a soběstačnost. Dechově - pohybová harmonizace inspiria, exspiria a apnoické pauzy zmírňuje ventilační asynchronitu. Dobrá dechová kondice je odrazovým můstkem pro pohybové aktivity. Mobilizační dechová gymnastika koriguje sekundární změny pohybového aparátu (Smolíková, 1997).
11 Vadný stereotyp dýchání bez strukturální příčiny
Porucha stereotypu dýchání bez strukturálního podkladu vychází ze svalových dysbalancí, které vedou k neefektivnímu dechovému stereotypu. Svaly obecně mají větší tendenci buď ke zkrácení nebo ochabnutí. Svaly s tendencí ke zkrácení v oblasti trupu jsou horní fixátory lopatek, prsní svaly, paravertebrální svaly v oblasti bederní lordózy a flexory kyčlí. Svaly s tendencí k ochabnutí jsou dolní fixátory lopatek, abdominální a gluteální svaly. Příčinou svalové dysbalance může být i vzdálená porucha, jako reflexní zněna ve svalu, na kterou reagují ostatní svaly nebo bolest, která nutí organismus zaujmout antalgickou polohu, která nemusí být ideálním východiskem pro pohybové stereotypy.
Pokud během kineziologického vyšetření objevíme tyto svalové dysbalance nebo vadné pohybové stereotypy, měli bychom předpokládat i určitý stupeň poškození stereotypu dýchání. Už samotné vadné držení těla nám může mnohé napovědět. Často bývají přetížené mm. scaleni a to v případě, kdy je nedostatečně zastoupeno brániční dýchání a tudíž mm. scaleni jsou nuceny přebírat hlavní funkci při inspiriu. Tento nález bývá často doprovázen blokádami žeber a přetížením i dalších pomocných inspiračních svalů jako je např. sternocleidomastoideus a horní trapéz.
Největším problémem u funkčních poruch je najít primární příčinu. Poruchy se totiž často řetězí a vadný stereotyp dýchání a tudíž příčina může být i velmi vzdálená.
Pohyb bránice může být omezen směrem dolů retrakcí vazivových pruhů mediastina. Rozsah pohybu bránice může být omezen i při vysokém stavu bránice zvýšením obsahu dutiny břišní jak tekutého, tak plynného (Véle, 1997).
11.1 Správné držení těla
Při správném držení těla je hlava vzpřímená a vytažená vzhůru. Při stoji zády ke stěně se dotýká týlem této stěny. Brada s krkem svírá úhel asi 90° a pohled směřuje vpřed. Ramena jsou stažena dozadu a dolů. Hrudník je vypnutý a břicho zatažené. Pánev je v lehké anteverzi. Dolní končetiny jsou napnuté v kolenou, špičky mírně od sebe a paty u sebe.
Olovnice spuštěná z hrbolu kosti týlní by se měla dotýkat vrcholu hrudní kyfózy, procházet intragluteální rýhou a končit ve středu spojnice pat.
Olovnice spuštěná z tragu by měla procházet středem ramenního a kolenního kloubu a končit před laterálním kotníkem (Vařeka, Vařeková, 1995).
11.2 Vadné držení těla
Vadné držení těla je takové, jaké nesouhlasí s popisem správného držení. Také olovnice neprochází optimální dráhou.
Kvantifikovat vadné držení těla lze pomocí kineziologického rozboru. Všímáme si postoje, chůze, pohybů při svlékání a mluvení, ale také toho, jak pacient při všech těchto činnostech dýchá. Již z toho můžeme usuzovat na vadný stereotyp dýchání, a protože pacient není korigován a pohybuje se přirozeně („nehlídá se před námi“), má pro nás toto vyšetření větší význam než vyšetření v korigovaném stoji.
11.2.1 Terapie
Chceme-li napravit stereotyp dýchání, musíme pracovat i na statických a dynamických pohybových návycích těla, které jsou šablonovitě přizpůsobeny individuálnim odchylkám dýchání. Než začneme s dechovou rehabilitací, je třeba tělo na dechovou práci připravit. Na základě synergistického svalového řetězení je práce s tělem orientovaná na:
• postavení pánve (popř. její korekce)
• pohyblivost pánve (mobilizace kloubních spojení, které zajišťují kolébavý pohyb vpřed a vzad, vysazení a podsazení pánve)
• protažení a uvolnění abdominálních svalů (při pohybu pánve vpřed), protažení a uvolnění paravertebrálních svalů v oblasti bederní páteře
• mobilizace vertebrálních spojení celé páteře
• korekce postavení hlavy se zřetelem na dechovou funkci obličeje a krku, hrudníku a páteře, abdominální oblasti a pánve.
Cvičení je zatíženo patofyziologickým dechovým vzorcem, který je výsledkem celoživotního odlišného používání dechové pohybové soustavy a vede k vytvoření a fixaci paradoxních dechových pohybů hrudníku a břišní muskulatury. Velmi názorná a srozumitelná metoda je Brüggerův princip, pomocí které dokáže pacient snadno a rychle porozumět pohybům vlastního těla, včetně dechových pohybů (Smolíková, Horáček, & Kolář, 2001).
11.2.1.1 Brüggerův koncept
Koncept švýcarského neurologa Dr. med. Aloise Brüggera představuje ucelený a velmi široký koncept diagnostiky a terapie funkčních poruch pohybového systému. S jeho jménem a s jeho učením bývají často spojovány otázky správného držení těla a především pak „Brüggerův sed“.
Tak jako v jiných terapeutických konceptech je i pro Brüggera stěžejním krokem v rámci diagnostického přístupu stanovení pracovní hypotézy, od které se odvíjejí pracovní postupy pro pacienty specifické. Hlavním cílem těchto terapeutických postupů je ovlivnit nevhodné posturální a pohybové vzory, které jsou reflektorickou ochranou organismu. Tyto vzory by se měly změnit ve fyziologické, a to prostřednictvím redukce tzv. rušivých faktorů.
Prvním postupem, který se u pacienta provádí je korekce držení. Ta se provádí buď ve stoje nebo v sedě, dle aktuálního stavu pacienta (Pavlů, 2000).
11.2.1.1.1 Model
ozubených kol
Klíčovou představou pro chápání globality pohybu je Brüggerův koncept tří ozubených kol. Model ozubených kol ukazuje vzájemnou provázanost tří primárních pohybů s vybíhajícími a zpětně přicházejícími impulsy na končetiny, resp. z končetin:
1. klopení pánve vpřed
2. zvedání hrudníku
3. protažení šíje
Z tohoto konceptu vyplývá vzájemné provázání a možnosti ovlivňování ve všech úsecích páteře a končetin (Pavlů, 2000).
11.2.1.2 Vzpřímené
držení těla dle Brüggera
Vzpřímené držení těla podle Brüggera představuje globální pohybový vzor. Z tohoto důvodu nelze správné držení těla ovlivnit pouze klopením pánve vpřed a vzad, jak tomu často v praxi bývá. Dosažení vzpřímeného držení těla stojí v popředí naší terapeutické snahy. Již v roce 1965 rozpracoval Brügger „konstrukci vzpřímeného držení těla“, která je v protikladu k jeho tzv. sterno-symfyzálnímu zátěžovému držení.
Vzpřímené (správné) držení těla je podle Brüggera popisováno takto: hrudník je vzpřímený, pánev sklopená vpřed, harmonická thorakolumbální lordóza se táhne od Th5 po os sacrum, krční páteř protažená, horní C páteř je v inklinačním postavení a pažní pletenec v repozici (Pavlů, 2000).
Naopak sternofyzární (nesprávné) držení těla vypadá takto: hrudník je pokleslý, pánev sklopená vzad výrazná kyfóza L, Th a dolní C páteře, ve střední C páteři se tvoří kompenzační lordóza, horní C páteř je v reklinačním postavení a pažní pletenec v anteropozici.
Co je však
nutno zdůraznit, je tvar, resp. křivka páteře, jejíž dosažení je cílem při
korekci držení těla. Brügger charakterizuje vzpřímené držení těla jako takové
držení, při kterém páteř funkčně vytváří dva lordotické úseky. První je
thorakolumbální lordóza, která probíhá od os sacrum až po Th5, a
druhá je v cervikokraniálním úseku, která probíhá od Th5
kraniálním směrem.
Při provádění vlastní korekce držení těla není cílem dosáhnout zvýšené lordózy v bederním úseku páteře, ale dosáhnout harmonického protažení v oblasti páteře s odstraněním tzv. kompenzačních úseků (Pavlů, 2000).
Klopení pánve vpřed představuje velmi malý pohyb, který se v sedu děje kolem sedacích hrbolů, jež neztrácejí kontakt se sedací plochou. Při cvičení klademe důraz spíše na kvalitu než na kvantitu. V žádném případě se nejedná o anteverzi pánve, na což navazuje zvětšení bederní lordózy a vyklenutím břišní stěny.
Z toho vyplývá, že pro zaujmutí korigovaného a vzpřímeného držení těla je zapotřebí vzájemná souhra svalů v rámci funkčních smyček svalů. Proto při korekci držení těla bereme v úvahu, že je nutno rozlišovat jednotlivou funkci svalu a jeho funkci ve skupině. Rovněž je také třeba brát v úvahu skutečnost, že tytéž svaly mohou jednou pracovat pro systém zátěžového držení těla a za jistých podmínek pro systém vzpřímeného držení. Brügger v souvislosti s tímto faktem hovoří o tzv. systémové změně.
Významnou roli v držení těla hraje i postavení hrudníku, který Brügger rozdělil na nástavec (horní Th obratle, sternum a odpovídající žebra) a podstavec (kaudální Th obratle s příslušnými žebry a L obratle). Toto dělení má své opodstatnění z funkčního pohledu. Na hranici mezi nástavcem a podstavcem se setkávají svaly, které pracují synergisticky, m. rectus abdominis, m. obliqus abdominis externus a m. transversus abdominis. Tyto svaly společně s m. erector spinae v hrudní oblasti společně zvedají podstavec hrudníku. M. pectoralis major, který prostřednictvím kraniálního tahu napomáhá vzpřímení, vykonává tah k 5. žebru. Vzájemné postavení nadstavce a postavce hrudníku uvádí vzpřímené držení těla do přísné závislosti na dostatečné lordotizaci v oblasti thorakolumbální. Na vzpřímeném držení těla se tedy dle Brüggera podílí celý komplex trupového svalstva, a to jek ventrální, tak dorzální muskulatura, navíc ve spolupráci s m. transvarsus abdominis. Nezanedbatelnou roli v celém tomto systému hraje i bránice (Pavlů, 2000).
11.2.2 Korekce
držení těla
Korekce držení těla je základním krokem, ke kterému přistupuje terapeut již při prvním setkání s pacientem. Vsedě musí terapeut dbát na tato pravidla: výše sedací plochy a postavení os dolních končetin musí umožňovat klopení pánve vpřed, to znamená přibližně 90° v kloubu kyčelním, kolenním a hlezením a zabránění addukce dolních končetin. Horní končetiny volně visí nebo jsou položeny na stehnech. Zároveň dostane pacient povel „napřímit se“. Terapeut zkontroluje kvalitu držení těla a popř. manuálním kontaktem dopomůže zaujmout vzpřímené držení těla. Používané tři manuální kontakty jsou:
· na spinae anteriores superiores
· jedna ruka v oblasti mezi lopatkami a jedna ruka na kaudální části sterna
· jedna ruka v oblasti brady a druhá v oblasti protuberantia occipitalis exerna.
Je chybné, když pacient provádí pouze izolovaný pohyb pánve, hrudníku nebo hlavy, protože napřímení je pohyb globální. Při vlastní korekci musí vždy dojít k „přírůstku tělesné výšky“.
Při provádění vlastní korekce je nutno se vyvarovat tzv. překorigování, které může pacient subjektivně pociťovat ve formě omezeného dýchání, ztíženého polykání či dokonce bolesti. Objektivně většinou pozorujeme zvýšené napětí svalů na ventrální straně krku. Korigované držení musí být pro pacienta přijatelné, to znamená, že korigujeme pouze tolik, kolik je pro daný okamžik pro pacienta vhodné (Pavlů, 2000).
Ke korekci držení těla můžeme využít jak klasických metodických postupů, tak i méně obvyklé postupy, jako je např. jóga.
11.2.2.1 Jóga a
další dechová cvičení
Vhodná jsou i jógová cvičení, která na rozdíl od klasického analytického cvičení jednotlivých svalů, využívá nácviku a posilování správných pohybových vzorců. Podobně jako jógy se dá využít i cvičení tai-tchi, které je založeno na podobném principu (Chen, 2002). Jedním z hlavních podmínek správného cvičení je souhra dechu s pohybem, na kterou je právě u těchto metod kladen velký důraz (Véle, 2003).
Můžeme zde vyžít i relaxací k tomu, aby si pacienti uvědomili funkci jednotlivých svalů.
11.2.2.1.1 Plný jógový dech
Plný jógový dech spojuje v jeden celek břišní (brániční), hrudní a podklíčkové dýchání. Jejich spojení je plynulé. Nacvičujeme ho nejprve v leže na zádech v poloze šavásana, při níž je celé tělo uvolněné a leží v ose těla, kterou tvoří páteř. Můžeme navodit představu pomyslné osy, která prochází celým tělem (Véle, 2003).
Nejprve nacvičujeme břišní dýchání, kdy se při nádechu břišní stěna zvedá a při výdechu klesá. Pro kontrolu můžeme přiložit dlaně na břišní stěnu. Dále se nacvičuje hrudní dýchání, kdy při nádechu se hrudník rozpíná a při výdechu zmenšuje svůj objem. Pro kontrolu můžeme i zde použít přiložení dlaní a to ze stran na hrudník. Dlaněmi kontrolujeme i nádech do podklíčkové oblasti. Nakonec spojíme všechna předcházející cvičení do jedné nádechové vlny, což představuje plný jógový dech. Nádech je prováděn nosem a měl by být volný, nehlučný a měl by probíhat v této posloupnosti:
1. 2/3 vzduchu se do plic načerpá pomocí stahu bránice,
2. zbytek je plynule nadechnut do hrudníku a podklíčkové části.
3. Výdech probíhá ve stejném pořadí, přičemž výdech by měl být delší než nádech.
Toto cvičení známe ve fyzioterapii jako nácvik dechové vlny. Speciální dechová cvičení bývají pravidelnou součástí jógy a je jim věnovaná značná pozornost. Důležitá není jen intenzita a délka nádechu a výdechu, ale i zádrže dechu jak po nádechu, tak po výdechu. Z hlediska funkční regulace organismu jsou známy tyto účinky:
• Dlouhé zvýrazněné nádechy, příp. zádrže dechu po nádechu vedou ke zvýšené aktivaci organismu,
• dlouhé zvýrazněné výdechy mají uklidňující účinek a pravidelné střídání dlouhého nádechu a pomalého výdechu má účinky harmonizační (Krejčí, 1995).
12 Diskuze
Statistické údaje ukazují, že neustále stoupá počet jedinců s respiračními chorobami. Obzvláště rychle se zvyšují počty nemocných s chronickou formou plicních nemocí (Brhel, Hassmanová, & Boušová, 2002; Novotná, & Brhel, 2002 ). Dnešní možnosti léčby řady plicních onemocnění umožňují aktivní spolupráci pacienta s terapeutem. Komplexní léčba výrazně změnila svůj charakter a pacienti jsou v mnoha případech hospitalizováni jen v nejnutnějším případě akutní exacerbace nemoci. Podstatná část léčby je vedena ambulantní formou a v domácím prostředí (Smolíková, 2001). To samé platí pro plicní fyzioterapii. Pro většinu pacientů je každodenní součástí komplexní péče. Její cíl je jasný: usnadnit dýchání, zlepšit a zdokonalit dechové návyky. Protože pocit volného dýchání podmiňuje dobrou kvalitu života všech jedinců s dechovým onemocněním.
Jak ukazují současné poznatky z pneumologie, jsou již některé cvičební postupy nevhodné. Polohové drenáže, poklepové drenáže a klasická dechová cvičení považovaná za nedílnou součást plicní rehabilitace ještě v 70. a 80. letech (Šimeček, 1978), jsou dnes již překonané metody jak uvádí např. Smolíková (2001). V případě poklepů může být tato technika také nebezpečnou až kontraindikovanou terapií, zvláště u pacientů, jejichž onemocnění je doprovázeno hyperreaktivitou a hypersenzitivitou stěn bronchů s tendencí k bronchiálním kolapsům. Nutno však podotknout, že z pohledu kineziologie dýchání patří klasické provedení dechových cvičení k velmi účinným prostředkům zdravotní tělesné výchovy a například v lázeňské léčbě mají dodnes své nezastupitelné místo (Smolíková, 2001).
Dýchání má vedle nezanedbatelné funkce výměny plynů ještě další úlohy: je jedním ze základních posturálních mechanismů, ovlivňuje pohybové funkce hrudníku potažmo celého trupu i s osovým orgánem, ovlivňuje svalový tonus a autonomní a psychické funkce.
I když je dýchání autonomní funkcí, dá se ovlivnit vlastní vůlí. Stává se tak vstupní branou k ovlivnění dalších autonomních funkcí, přičemž platí obecný facilitačně-inhibiční princip dýchání. Ten říká, že nádech má facilitační účinek a výdech inhibiční (Stejskal, 1981). Tímto mechanismem lze ovlivnit nejen autonomní funkce, ale i psychiku. Vliv dechu na autonomní funkce lze objektivně prokázat dechovou arytmií. Dechová arytmie je jev, který by se měl fyziologicky vyskytovat u každého jedince. Projevuje se kolísáním tepové frekvence během dechového cyklu. Při nádechu se tepová frekvence zrychluje a při výdechu se zpomaluje (Opavský, 2002).
Psychické působení na pacienta můžeme efektivně uplatňovat při pomalu se stupňující zátěži léčebné tělesné výchovy. Pro astmatiky je výrazně motivující zvládnutí náročnější tělesné činnosti bez dechových obtíží. Obecně špatná tělesná zdatnost astmatiků je dána inaktivitou a ne dechovými obtížemi (Burianová, & Hrstková, 2002). Astmatici jsou schopni provozovat sport na vrcholové úrovni. Mnozí vrcholoví sportovci jsou astmatici. To je však zavádějící, je zde totiž možnost úmyslně zfalšované diagnózy astmatu. Inhalační bronchodilatancia totiž nejsou považovaná za doping, pokud je u sportovce diagnostikováno astma. Proto je jen otázkou dohadů, kolik vrcholových sportovců opravdu astmatiky je a kolik ne.
Posturální funkce dýchacích svalů se dá demonstrovat na dítěti během vývoje. Novorozenec bez zvládnutých posturálních mechanismů není schopen pomocí dýchacích svalů zpevnit trup a ovládat lokalizaci těžiště. Postupem času si však tuto dovednost osvojí a s ní se naskytují další možnosti. Až teprve se zvládnutou posturou se dítě postaví a začne chodit po dvou. To vše je možno díky zafixovanému trupu, jehož základem je opora bránice o břišní orgány při nádechu. Stoj - pro člověka přirozená poloha je velmi nestabilní. Jde zde o situaci, kdy je těžiště vysoko nad opěrnou plochou. Vezmeme-li v úvahu, že většinu času strávenou ve stoji člověk chodí a že při chůzi má člověk po většinu času kontakt s podložkou pouze jednou končetinou, měli bychom za přirozenou polohu brát stoj na jedné noze. To je poloha mnohem labilnější než stoj na obou končetinách a tudíž vyžaduje i dokonale zvládnutou posturu. To vše ukazuje na dalekosáhlý význam dýchacích svalů. Pokud je jakýmkoli mechanismem porušeno dýchání, projeví se jeho incuficience na pohybovém aparátu a naopak. Proto musíme k pacientovi přistupovat celkově. Nelze izolovat jeden problém - např. vadný stereotyp dýchání, aniž bychom vyšetřili a ovlivňovali pohybový systém (Dvořák, 2001).
V organismu funguje spousta řetězců, které jsou schopny přenosu vlivu z jedné části těla na druhou. Tyto řetězce fungují oběma směry. Pokud tedy můžeme využít dechu k ovlivnění ventilačních, posturálních, autonomních a psychických funkcí, lze očekávat, že můžeme ovlivnit dýchání působením právě na tyto funkce. Další otázkou je ale dostupnost k ovlivnění. Skrze posturální a ventilační funkce lze ovlivnit organismus dechovou gymnastikou, instrumentálními technikami, technikami prodlouženého, otevřeného nebo odporovaného výdechu a dalšími. Působení skrze psychiku je uplatňováno např. při relaxacích, ale také při každém viditelném, i když třeba jen malém úspěchu či zlepšení. Ovšem působit skrze autonomní systém je obtížnější a především nebezpečnější. Proto není funkční celek autonomní systém ® dýchání využíván.
Z tohoto výčtu vyplývají obrovské možnosti, které nám z pohledu fyzioterapeuta dýchání přináší. Jsou již známy spojitosti dechu s ovlivňováním spasticity, relaxací a aktivací svalů, inspirační facilitace při krátkodobých usilovných výkonech nebo paréz periferních nervů, užití dechové synchronizace při zvětšování svalové síly a rozsahů pohybů (Stejskal, 1981). Dále pak metodika Schrottové, kdy lokální ovlivnění dechových pohybů slouží k při léčbě skolióz (Véle, 2003). Možná čas přinese ještě další poznatky o vlivu dechu na posturu, pohybový systém a organismus vůbec. Proto vidím v dechové rehabilitaci obrovský potenciál, který je bohužel jen málo využíván nebo je zcela opomíjený u onemocnění, které se přímo netýkají dýchacích cest nebo plicního parenchymu.
13 Závěr
Tato práce slouží jako přehled metod užívaných v rehabilitaci plicních chorob a vadného stereotypu dýchání u funkčních poruch. U vybraných metod jsou uvedeny konkrétní příklady cvičebních postupů. Tyto postupy jsou aplikovány na modelových příkladech a je nutné je v praxi uzpůsobit potřebám a možnostem pacienta. Dnešní prostředky a metody respirační fyzioterapie a celé plicní rehabilitace umožňují vyšší kvalitu života nemocných respirační chorobou. Prvky respirační fyzioterapie jsou využívány i v jiných oblastech, které se přímo netýkají plicního parenchymu a dýchacích cest. Jedná se především o sladění dechu s pohybem. Ten je součástí pohybových stereotypů a jeho význam je často podceňován. Dechových funkcí se využívá i při korekci držení těla a naopak korekce držení těla je využívána při terapii vadného stereotypu dýchání. Z toho vyplývá úzké propojení mezi pohybem a dechovými funkcemi.
Nejpodstatnější část respirační fyzioterapie představuje dechová gymnastika, která by měla být praktikována nejen u plicních chorob, ale také u všech ležících pacientů jako prevence bronchopneumonie.
Drenážní techniky stejně jako některé instrumentální techniky slouží k odstraňování hlenu z bronchů. Díky tomu není organismus zatěžován kašlem v tak velké míře jak tomu bylo před terapií. Kašel je totiž pro organismus energeticky náročná aktivita a dokáže pacienta rychle vyčerpat.
Relaxace bývá často nedoceňovanou metodou respirační fyzioterapie. Pacienti s vadným stereotypem dýchání a pacienti, kterým plicní choroba dýchání ztěžuje, mají tendenci k přetěžování určitých svalových struktur. Ty na takovéto přetížení zareagují hypertonem s následným zkrácením svalu. Tím se mění držení těla a sekundárně i pohybové stereotypy. Po zvládnuti relaxačních technik je pacient schopen si tonus svalů uvědomit a následně ho ovlivnit. Relaxace působí i na vyšších nervových etážích, konkrétně na úrovni psychických funkcí.
Další metody využívané v respirační fyzioterapii jsou popsány v textu. Kombinaci jednotlivých metod předepisuje lékař. Pro větší efekt terapie je vhodná interakce terapeuta s ošetřujícím lékařem, kdy je terapie přizpůsobena aktuálnímu stavu pacienta.
14 Souhrn
Tato bakalářská práce shrnuje tyto metody používané v respirační fyzioterapii:
1. Přípravné metody, které slouží především k relaxaci a uvolnění pacienta.
2. Inhalace, používané k odstranění bronchiální sekrece z dýchacích cest, zvlhčení sliznice a aplikaci léků.
3. Dechová gymnastika, která je základním kamenem respirační fyzioterapie.
4. Vojtova metoda nabízející organismu základní motorické funkce z ontogeneze.
5. Drenážní techniky, které jsou využívány u obstrukčních chorob, kde je základem odstranění bronchiální sekrece.
6. Relaxace jako nedílnou součást respirační terapie.
7. Instrumentální techniky respirační fyzioterapie, které jsou v podstatě drenážní techniky využívající technických pomůcek.
8. Lázeňská péče plnící doléčovací a preventivní funkci.
9. Metody užívané při nácviku správného držení těla, jako je Brüggerův koncept nebo jóga.
15 Summary
This thesis sums up following
methods used in the respiration physiotherapy:
- Preparatory
methods, which serve for relaxation and relieving of the patient.
- Inhalation,
used to eliminate bronchial secretion from the expiratory system and to
moisten the mucosa and the application of the medicaments.
- Breathing
gymnastics, which is the cornerstone of the respiration physiotherapy.
- Volta’s
method, offering the organism the basic motoric functions from the
ontogenesis.
- Draining
facilities that are imposed by obstructive diseases, what is the basic to
clear away the bronchial recrement.
- Relaxation
as the integral part of the respiratory therapy.
- Instrumental
facilities of the respiration physiotherapy that are strictly speaking
draining facilities using technical tools.
- Spa
treatment meets the full course of treatment and preventive function.
- Methods used to practice the right holding of the body as Brügger´s concept or yoga.
16 Referenční seznam:
Burianová, M., &
Hrstková, H. (2002) Tělesná zdatnost u dětí s asthma bronchiale, Alergie, ročník 4 (2), Retrieved 28.12.
2002 from the World Wide Web: http://www.tigiscz/alergie/Index.htm.
Brhel, P., Hassmanová, V., & Boušová, K. (2002). Profesionální astma v České republice. Postgraduální medicína, 6, 772-776.
Connett, G. (1997, May). Factors influencing survival in cystic fibrosis. Příspěvek z 3. konference dětské pneumologie, Praha, Česká republika.
Čihák, R., & Grim, M. (2001). Anatomie I. (2nd ed.). Praha: Grada publishing.
Drábková, J., Erban, J., Hirš, V., Homolka, J., Hlobit, Z., & Kašák, V. et al. (1996). Péče o nemocné chronickou obstrukční plicní nemocí v České republice. Praha: Jalna.
Dvořák, R. (2001). Základy kinezioterapie. Nepublikovaná přednáška, Univerzita Palackého, Fakulta tělesné kultury, Olomouc, Česká republika.
Folgering, H., Dekhuijzen, R., Cox, N., & Herwaarden, C. van (1993). The Goals of Pulmonary Rehabilitation. In Rampula, C., Fracchia, C., & Ambrosino, N. (Eds.), Cardiopulmonary Rehabilitation (pp. 21-35). Verona: Offset Print Veneta.
Harris, A., & Super, M. (1991). Cystic Fibrosis – The Facts. New York: Oxford University Press.
Hnátek, J., & Hlobit, Z. (2002, October). Komplexní balneoterapie nemocí horních i dolních dýchacích cest neztrácí význam. Zdravotnické noviny – Lékařské listy, 42, 6.
Chen, D. D., & Sherman, C. P. (2002, Nov/Dec). Teaching Balance with Tai Chi. Joperd, 73 (9), 31-37.
Janda, V., Poláková, Z., & Véle, F. (1966). Funkce hybného systému: Fysiologie a patofysiologie hybnosti a kinesiologie z hlediska rehabilitace. Praha: Státní zdravotnické nakladatelství.
Jürgen, D. Th. (2002). Škola astmy – individuálny program pre astmatikov a pokyny pre vedúceho skupinového cvičenia. Rehabilitácia, 35 (2), 124-127.
Kapandji, I. A. (1982). The physiology of the Joints. The Trunk and the Vertebral Collum (Vol. 3). Churchill Livingstone: Edinburgh.
Klener, P., Brodanová, M., Friedmann, B., & Jirásek, V. (2001). Vnitřní lékařství. (2nd Ed.). Praha: Galén.
Kordač, V., Svoboda, J., Šnajdr, J., Voslářová, Z., & Widimski, J. (1988) Vnitřní lékařství I. Praha: Avicentrum.
Kováčiková, V. (1998). Reedukace dechových funkcí Vojtovou metodou. Rehabilitácia, 31 (2), 87-91.
Kratěnová, J. (2002, August). Globální strategie léčby a prevence astmatu. Lékařské listy, 34, 25-30.
Krejčí, M. (1995). Jóga v praxi pedagoga. České Budějovice: Pedagogická fakulta Jihočeské Univerzity.
Kříž, V., Beran, J., Voříšek, J., Marčíková, H., & Bílý, F. (1978). Skupinová léčebná tělesná výchova u nemocných po úrazech a operacích na pohybovém ústrojí. Brno: Ústav pro další vzdělávání středních zdravotníků.
Máček, M. (2002). Pohybová aktivita při chronických chorobách dýchacího ústrojí u dětí a dospělých. Medicina sportiva Bohemica & Slovaca, 10 (1), 1-11.
Máček, M., & Smolíková, L. (1995) Pohybová léčba u plicních chorob. Praha: Victoria publishing .
Máček, M., & Smolíková, L. (2002). Pozátěžové astma u výkonnostních sportovců. Alergie 4 (1). Retrieved 28.12. 2002 from the World Wide Web: http://www.tigiscz/alergie/Index.htm.
Macek, M. Jr., Zemková, D., Krebsová, A., Macek, M., & Vávrová, V. (1997, May). Genetické faktory ovlivňující průběh cystické fibrosy v České republice. Příspěvek z 3. konference dětské pneumologie, Praha, Česká republika.
Mikula, J. (2002, October) Úloha lázní v trvalé péči o zdravotně postižené. Zdravotnické noviny – Lékařské listy, 42, 6-7.
Musil, J. (1999). Léčba chronické obstrukční plicní nemoci. Praha: Grada.
Müller, I., & Müllerová, B. (1983) Léčebná tělesná výchova v chirurgii, traumatologii a ortopedii. Brno: Ústav pro další vzdělávání středních zdravotníků.
Novotná, B., Brhel, P. (2002). Profesionální bronchiální astma. Postgraduální medicína, 6, 764-771.
Oermann, Ch. M., Sockrider, M. M., Gilles, D., Sontag, M. K., Accurso, F. J., & Castile, R. G. (November, 2001). Comparison of the High-Frequency Chest Wall Oscillation and Oscillating Possitive Expiratory Preasure in the Home Management of Cystic Fibrosis: A Pilot study. Peditric pneumonology, 32, 372-377.
Opavský, J. (2002). Neurologie. Nepublikovaná přednáška, Univerzita Palackého, Fakulta tělesné kultury, Olomouc, Česká republika.
Paleček, F. (2001). Patofyziologie dýchání. Praha: Karolinum.
Paleček, F. (1983). Regulace dýchání při plicních onemocněních. Praha: Avicetrum
Pavlů, D. (2000, Nov). Co je skutečně „Brüggerův sed“. Rehabilitace a fyzikální lékařství, 7 (4), 166-169.
Petrů, V. (1999, March/April). Astma u dětí. Postgraduální medicína, 1 (2), , Retrieved 28.12. 2002 from the World Wide Web: http://www.postgradmed.cz/fulltxt.htm.
Sedláková, M., Smolíková, L. (1990). Léčebná tělesná výchova u dětí s cystickou fibrózou. Praha: Naše vojsko.
Pleyer, K., & Schmitz, M. (1998). Šport a pohyb při liečbe astmy. Rehabilitácia, 31 (4), 250-252.
Sergysels, R., Sanna, A., & Lachman, A. (1993). Excercise in chronic obstructive disease: adaption to excercise and practical indices. In Rampula, C., Fracchia, C., & Ambrosino, N. (Eds.), Cardiopulmonary Rehabilitation (pp. 71-77). Verona: Offset Print Veneta.
Smolíková, L. (2001). Rehabilitační terapie u respiračních onemocnění - Respirační fyzioterapie a plicní rehabilitace. Studijní materiál pro kurz pořádaný katedrou rehabilitace. Brno: Institut pro další vzdělávání pracovníků ve zdravotnictví.
Smolíková, L. (1997, May). Nové metody fyzioterapie v léčbě cystické fibrosy. Příspěvek z 3. konference dětské pneumologie, Praha, Česká republika.
Smolíková, L., Horáček, O., & Kolář, P. (2001, May) Plicní rehabilitace a respirační fyzioterapie. Postgraduální medicína, 3, Retrieved 28.12. 2002 from the World Wide Web: http://www.postgradmed.cz/fulltxt.htm.
Stejskal, I. (Juni, 1981). Vliv dechu a polohy na pohyb I. část – Vliv dechové fáze na pohyb. Rehabilitácia, suplementum, roč. 14.
Srdečný, V., Osvaldová, V., Pokorná, I., Schmid, L., Stejskal, L., & Štěpánek, P. (1977). Tělesná výchova zdravotně oslabených. Praha: Státní pedagogcké nakladatelství
Susa, Z. (2001). Chronická bronchitidy a její komlikace. Praha: Triton.
Špičák, V., & Vondra, V. (1988). Asthma bronchiale v dětství a v dospělosti. Praha: Avicentrum.
Véle, F. (1997). Kineziologie pro klinickou praxi. Praha: Grada Publishing.
Véle, F. (2003). Kineziologický pohled na vztah dechových pohybů k prevenci posturálních poruch a vadného držení. Rehabilitace a fyzikální lékařství, 10 (1), 4-6.
Vojta, V & Annerget P. (1992). Das Vojta-Prinzip. Berlin Heidelberg: Springer-Verlag.
Vondra, V. (1998). Chronická obstrukční plicní nemoc. Praha: Galerie Vltavín.
Vondra, V., Musil, J., & Dindoš, J. (2001). Chronická obstrukční plicní nemoc. Doporučené postupy pro praktické lékaře. Projekt MZ ČR zpracovaný ČLS JEP. Retrieved 28.12. 2002 from the World Wide Web: http://www.cls.cz/dp/2001/r122.rtf.
Vondra, V., Reisová, M., & Malý, M. (2000). Chronická obstrukční plicní nemoc (Od minulých konsenzů k současnosti). In Špásová, I., Paráková, Z., & Prchalová E. (Eds.), Léčba a ošetřovatelská péče plicních nemocí. Hradec Králové: Nucleus HK.
Williams, M. H., & Shim, G. (1976). Asthma: Discussions in Patient Management. New York: Medical Examination Publishing Co., Inc.
Zemková, D., Pohunek, P., Šumník, Z., Bartošová, J., Koloušková, S., & Macek, M. Jr. et al. (1997, May). Komplikace cystické fibrosy u českých nemocných. Příspěvek z 3. konference dětské pneumologie, Praha, Česká republika.