Univerzita Palackého v Olomouci
Fakulta tělesné kultury
BAKALÁŘSKÁ PRÁCE
2003 Lucie
HOLUBOVÁ
Univerzita Palackého v Olomouci
Fakulta
tělesné kultury
METODIKY CVIČENÍ U ROZTROUŠENÉ SKLERÓZY MOZKOMÍŠNÍ-ODLIŠENÍ POSTUPŮ
K OVLIVNĚNÍ SPASTICITY A PORUCH KOORDINACE.
STRUČNÝ METODICKÝ NÁVOD VYBRANÝCH POSTUPŮ.
Bakalářská práce
Autor: Lucie
Holubová, obor fyzioterapie
Olomouc 2003
Vedoucí práce: Doc. MUDr.
Jaroslav Opavský, CSc.
Jméno a příjmení autora: Lucie Holubová
Název: Metodiky cvičení u roztroušené sklerózy mozkomíšní – odlišení postupů k ovlivnění spasticity a poruch koordinace. Stručný metodický návod vybraných postupů.
Pracoviště: Katedra fyzioterapie a algoterapie
Vedoucí bakalářské práce: doc. MUDr. Jaroslav Opavský, CSc.
Rok obhajoby bakalářské práce: 2003
Abstrakt: Roztroušená skleróza je demyelinizační onemocnění, které je častou
příčinou invalidizace středního věku. Průběh je atakovitý s remisemi,
anebo častěji chronicko – progresivní. Klinická symptomatologie je variabilní a
polymorfní, a podle dominujících příznaků se odvíjí nejen léčba, ale
především i rehabilitační péče. Tato specifická diagnóza vyžaduje nejen
komprehenzivní, ale především aktivní přístup multidisciplinárního týmu.
Klíčová slova: Demyelinizační nemoci, rehabilitace, roztroušená skleróza mozkomíšní,
spasticita.
Souhlasím s půjčováním
bakalářské práce v rámci knihovních služeb.
Author´s first name and surname: Lucie Holubová
Title of the bachelor´s paper: Methods of exercising in multiple sclerosis -
differentiate procedures for affecting the spasticity and the coordination
disorders. Brief methodic instructions of selected procedures.
Department: Department of physiotherapy and pain management
Supervisor: doc. MUDr. Jaroslav Opavský, CSc.
The year of the presentation: 2003
Abstract: Multiple sclerosis is a demyelinisation disease which is often caused
of disability in persons of middle age. The course is atactic with
remissions or it is often chronic - progressive. Clinical
symptomatology is various, polymorphic and the treatment and the
rehabilitation care is chosen according to dominant symptoms. This specific
diagnosis requires not only comprehensive, but above all active approach
of a multidisciplinary team.
Keywords: Demyelinisation disease, multiple sclerosis, physiotherapy,
rehabilitation, spasticity.
Prohlašuji, že
jsem bakalářskou práci zpracovala samostatně pod vedením doc. MUDr. Jaroslava
Opavského, CSc., uvedla všechny použité literární a odborné zdroje
a dodržovala zásady vědecké etiky.
V Olomouci dne 10. dubna 2003 ……………………………
OBSAH
1
ÚVOD¼……………………………………………………………………7
2 ROZTROUŠENÁ SKLERÓZA MOZKOMÍŠNÍ (RS)…………………… 8
2.1 Klinický obraz
.……………………………………………………………9
2.2
Symptomy………………………………………………………………...10
2.2.1 Poruchy hybnosti…………………………………………………………10
2.2.2 Poruchy
citlivosti…………………...........……………………………….12
2.2.3 Mozečková
symptomatologie…………………………………………….12
2.2.4 Příznaky mozkových
nervů………...............…………………………….13
2.2.5 Poruchy
sfinkterů…………………………............……………………....13
2.2.6 Psychické
poruchy…………………………………............………..…....13
2.2.7 Únava………………………………………………………..............…....14
2.2.8 Poruchy
spánku………………………………………………...................14
2.2.9
Bolest…………………………………………………………..................14
2.3 Zvláštní příznaky a
formy...........................................................................15
2.4. Kombinace
neurologických
postižení.........................................................15
2.5 Diagnostika
...……………............……………………….......…………..16
2.6 Léčba
.......…….........……………...…………………………...…………20
2.7
Rehabilitace…............……………...…………………………...………...21
2.7.1 Akutní stádium
…………………........................………………………...22
2.7.2 Subakutní a
subchronické stádium……............………………………..…24
2.7.2.1 Lehké a střední postižení………...……………………..…...............24
2.7.2.2 Těžké
postižení………….............…………………..........…………28
2.7.2.3 Velmi těžké
postižení………….............……………...……………..34
3 SPASTICITA……………............……………………….....…………….36
4
PORUCHY
KOORDINACE….........…………………………………….60
5 ZÁVĚR….........…………………………………………………………..71
REFERENČNÍ SEZNAM
SOUHRN
SUMMARY
PŘÍLOHA
1
ÚVOD
Roztroušená
skleróza je autoimunitní demyelinizační onemocnění, které je častou
příčinou invalidizace středního věku. K všeobecným zásadám starostlivosti
a léčby patří medikamentózní terapie s nezastupitelnou úlohou
rehabilitační péče zajišťující dostatek pohybové aktivity. V rehabilitaci
využíváme léčebnou tělesnou výchovu, ergoterapii i terapii fyzikální.
V popředí zájmu je regulace svalového tonu, nácvik selektivních pohybů a
proprioceptivní stimulace s nácvikem posturální stability. Pomocí
multidisciplinárního týmu, rozličných terapeutických postupů a pomůcek se
snažíme maximalizovat funkční schopnosti v každém stádiu nemoci,
a minimalizovat tlak, způsobený disabilitou a handicapem. Cílem je
začlenění nemocného do společnosti a zlepšení kvality jeho života.
2 ROZTROUŠENÁ SKLERÓZA MOZKOMÍŠNÍ (RS)
RS onemocnění bylo jako nozologická
jednotka popsáno Charcotem v roce 1860. Společně s Vulpianem
stanovili toto onemocnění podle trias příznaků: nystagmu, intečního třesu a
skandované řeči (Tichý, 1998). Nejvýznamnější součástí RS je imunitní složka,
dochází k rozpadu myelinu a k poškození axonálních vláken. Káš (1997)
popisuje příčinu onemocnění takto: dojde k akutní zánětlivé reakci, kdy
interakcí antigenu s T - buněčným receptorem jsou aktivovány i pomocné buňky
syntetizující IgG. Současně je narušena hematoencefalická bariéra a při vstupu
autoagresivních buněk do CNS dochází k zánětlivé reakci, která poškozuje
myelinovou pochvu. Demyelinizace postihuje centrální myelin a vznikají
vícečetná ložiska, nazývané plaky (Ambler, 2001; Brumblack, 1993; Tichý, 1998). Vzniká chronický zánět a destrukce
myelinové pochvy v bílé hmotě mozku a míchy. O možnosti remyelinizace
rozhoduje míra zachování oligodendroglie. Později dochází ke ztrátě axonů a
reparace není možná (Káš, 1997).
U RS, demyelinizačního
autoimunitního onemocnění, není dosud známá jednoznačná příčina. Častěji se
vyskytuje u bílé rasy a více u žen. Zatím co Lenský (1996) uvádí poměr
postižených žen a mužů 1,5:1, Zálišová (2000b) až 7:1. Lenský uvádí,
že dvě třetiny RS vznikají mezi 20 až 40 rokem a průměrný věk vzniku je 25. až
30. rok života, u žen dříve. RS je nejčastěji invalidizujícím neurologickým
onemocněním produktivního věku. Podle Káše (1997) postihuje v našich
geografických podmínkách asi jednu tisícinu obyvatelstva. Na vzniku
se podílí více vlivů, především se uplatňují genetické dispozice
a účinek zevního prostředí. Barnes, McLellan & Sutton (1993) udávají,
že obecně uznávané procento rodinného výskytu je 10 % nemocných a riziko
vzniku se úměrně zvyšuje s působením rizikových faktorů v prvních
dekádách života. Havrdová (1998, 338) se zmiňuje nejméně
o 19 genech s vnímavosti vůči RS a konstatuje, že:„...i
když není znám spouštějící mechanismus, jako nejpravděpodobnější se jeví
aktivace imunitního systému viry mírného pásma, kde se choroba vyskytuje
nejčastěji, na rozdíl od rovníkových oblastí. Žádný z dosud známých
virů však nelze označit za přímého vyvolavatele onemocnění“.
2.1 Klinický obraz RS
RS
onemocnění má často chronicko - progresivní průběh, jako typický se však
uvádí průběh v atakách a remisích s postupem k progresi. Podle Havrdové
(1998), 85 % pacientů má zpočátku ataky neurologickou symptomatologii,
s plnou úzdravou. Toto stádium nazýváme remitentní, a sekundárně přechází
do progresivního stádia, již jen s úzdravou relativní. Onemocnění
může probíhat benigně i maligně, podle aktivity imunitního systému.
Klinická symptomatologie je polymorfní. RS se projevuje příznaky
z porušené funkce CNS. Důležitá je lokalizace a rozsah ložisek
demyelinizace. Rozpadem myelinu vzniká porucha vedení vzruchu, která
je považována za příčinu atak. Principem remise je reverzibilita
těchto poruch (Barnes, 1993; Tichý, 1998). V pozdějším stádiu dochází ke ztrátě
axonů, reparace není možná a dochází k ireverzibilním změnám (Valachovičová
& Kokavec, 2001). Období atak a remisí má odlišně dlouhé intervaly. Po
první atace může dojít ke kompletní úpravě a remisi až na několik let
(Ambler, 2001; Barnes, McLellan & Sutton 1993).
Při pozdějších atakách zůstávají rezidua, která po několika letech
přechází do chronického stavu. Následuje progrese s nárůstem neurologické
symptomatiky a funkčního deficitu, který vede k invalidizaci
až imobilizaci nemocného (Tichý, 1998).
I přes variabilitu symptomů rozlišujeme několik charakteristických
forem RS: cerebrospinální, spinální, mozečkově - kmenovou, diencefalickou,
anebo polyneuritickou (Tichý, 1998). Onemocnění může probíhat několika
rozličnými způsoby. Průběh remitentní relabující je typický pro začátek
onemocnění. Je charakterizován atakami se zhoršením neurologických
potíží. Pouze toto stádium je dobře ovlivnitelné farmakologicky. Sekundárně
chronicko - progresivní průběh je trvalejším postižením, kdy organismus
vyčerpal své regenerační schopnosti a vzniká určitá míra invalidizace,
která nemusí nemocnému bránit v normálním životě a zaměstnání. Průběh
primárně progresivní se vyskytuje u pacientů, kteří onemocněli v pozdějším
věku, kolem 40 - 50 let. Dochází k pozvolnému postupu, kdy ataky a
remitentní období nejsou výrazně odděleny. Vzácný je progresivně relabující
průběh, u kterého po atakách nedochází k žádné nebo jen velmi malé úpravě.
Jedná se o nejtěžší formu postižení, kde primárním cílem je zastavit postup
nemoci (Lenský, 1996; Tichý, 1998). Grafické ukázky odlišných průběhů RS jsou uvedeny
v příloze, tabulka 1.
RS může propuknout i nenápadně, počátečními příznaky bývají parestézie
dolních končetin (DK), popřípadě retrobulbární neuritida s jednostrannou
poruchou vizu (Vacek, 2000). Zrakové potíže se objevují
u 25 % nemocných. Častější je útočnější forma nemoci, která
se v 50 % projevuje změnami hybnosti a v 15 % změnami citlivosti (Lenský,
1996). Parestézie a retrobulbární neuritida na začátku onemocnění
jsou považovány za prognosticky příznivé, předurčují benignější průběh
(Valachovičová & Kokavec, 2001). Podobně Barnes et al. (1993) uvádí, jako
prognosticky příznivější monosymptomatický počátek s vizuálními a časnými
smyslovými příznaky, anebo pyramidovou a cerebellární symptomatikou
objevující se 5 let po začátku nemoci. Naopak Tichý (1998) tvrdí, že
benignější průběh bývá při objevení se v pozdějším věku anebo
u formy mozečkově - kmenové.
2.2
Symptomy
Symptomatika je
závislá na lokalizaci ložiska demyelinizace. Cerebrospinální formy se projevují
jako postižení centrální nervové soustavy, se všemi neurologickými příznaky. U
formy spinální příznaky postižení mozkových nervů i poruchy vestibulární a
mozečkové chybí, klinicky obraz se podobá transverzální míšní lézi, nebo přesně
kopíruje symptomatiku mozkového nádoru. U formy mozečkově - kmenové převažují
příznaky postižení vermis a mozečkových hemisfér. Vzácná je forma
diencefalická, kde se objevují poruchy endokrinní z oblasti třetí komory,
a forma polyneuritická s postižením periferních nervů (Tichý, 1998).
2.2.1 Poruchy
hybnosti
Na počátku
onemocnění nebývají parézy ani spastické motorické projevy. Nemocní nejprve
udávají zvýšenou únavnost, nejistotu při chůzi do schodů a slabost DK. Horní
končetiny (HK) jsou vnímány jako neobratné (Ambler, 2001). Později na končetinách a trupu
nacházíme typické známky centrální parézy. U cerebrospinální formy jsou
více postiženy DK s obrazem myotatické hyperreflexie, hyporeflexie břišní
a pozitivními pyramidovými příznaky. Jedním z dominantních příznaků
jsou poruchy lokomoce. Nejběžnější změny stereotypu chůze jsou: zkrácení délky
kroku, zpomalení chůze, vyšší kadence, snížení exkurzí pohybu kyčelních a
kolenních kloubů s menší elevací těžiště a zvýšením sklonu trupu (Vacek,
2000). Podle Vacka se prvotní únava
a slabost později manifestuje šouráním špiček z omezení flexorů
a odřením mediální hrany podrážky při cirkumdukující chůzi, postupně
dochází k progresi. U více než 80 % pacientů s RS nacházíme
spastickou paraparézu nebo oboustranné pyramidové příznaky se zvýšením
reflexů (Matthews, 1994). Intenzita obrny je různá, od lehké parézy až po
úplnou paraplegii. V dospělosti je RS považována za běžnou příčinu vzniku
„spastické paraparézy středního věku“ (Rowland, 1989). Tyto pohybové poruchy
bývají doprovázeny ataxií a senzomotorickou poruchou (Tichý, 1998).
Všechny symptomy, způsobené demyelinizačním procesem, lokomoci značně narušují.
Spasticita a poruchy koordinace jsou významnými komponentami lokomoční poruchy.
Spasticita vede k preferenci abnormální reflexní aktivity a narušuje
normální činnosti (Bobathová, 1997). U nemocných s minimální parézou může
prohlubovat disabilitu a handicap. Bývá provázena bolestivými vjemy a
predisponuje ke vzniku kontraktur (Mayer, 1997a). Mezi spastickými a utlumenými
svaly dochází ke svalové nerovnováze, rovněž přispívající k poruše stereotypu
chůze (Trojan et al., 2001). U RS se většinou setkáváme s kombinací
slabosti, spasticity a určitého stupně ataxie (Vacek, 2000), přičemž Matthews
dodává, že tato spastická a ataktická chůze je typická až pro pozdější stádia
RS. HK ve většině případů bývají nepostiženy, v pokročilých stadiích jsou
doprovázeny spasticitou (Tichý, 1998).
Formy spinální se projevují parapézou DK, areflexií břišní a
dysurickými potížemi. Klinická symptomatika připomíná obraz transverzální míšní
léze a je odvislá od ložiska demyelinizace, které je nejčastěji
v hrudní míše (Tichý, 1998). Spasticita u kompletní míšní léze je
charakterizována kontinuálními flekčními spasmy, paraplegií s flekční
tendencí a hromadnými (mass) reflexy. U pokročilé spinální RS myotatické
reflexy mohou být vzácně i sníženy (Mayer, 1997a).
U nemocných s mozečkovým typem postižení nejsou výrazné
parézy končetin, avšak chůze není možná pro závratě, instabilitu, pohybovou
inkoordinaci, adiadochokinézou a intenční třes (Tichý, 1998). Podle Kralíčka
(1995), je malá destrukce mozečkové kůry kompenzována, ale při poškození
cerebellárních jader, vzniká syndrom mozečkové ataxie.
2.2.2
Poruchy citlivosti
Poruchy
citlivosti téměř nikdy nechybí u cerebrospinální formy RS. Jak uvádí Tichý
(1998), objevují se dysestézie (abnormální vnímání při doteku kůže), parestézie
(nesprávné vnímání) a hypestézie (snížené vnímání). Žádné z nich nejsou
trvalé lokalitou ani intenzitou, a podle Amblera (2001), Káše (1997) a dalších,
jsou většinou asymetrické. U spinální formy jsou časté hypestézie lokalizované
směrem od segmentu demyelinizace v míše (Tichý, 1998). Káš uvádí, že
nejčastější příčinou poruchy čití jsou poruchy zadních provazců. Zvláště častým
příznakem je porušené vnímání vibrací na DK. Na rukou může být někdy těžká porucha
stereognózie.
2.2.3
Mozečková symptomatologie
U spinální formy
tyto mozečkové příznaky chybí, pouze
chůze může být ataktická, což je zapříčiněno postižením zadních provazců
(Tichý, 1998). Mozečková symptomatologie, příznaky vermis a mozečkových
hemisfér, je charakteristická pro mozečkově – kmenové formy RS. Typický
je intenční třes, který se objevuje při úmyslné činnosti nemocného,
dále pozorujeme kymácení prstu při stíhání cíle, především v konečné fázi,
adiadochokinézu, hypermetrii a zvýšenou pasivitu. Při chůzi se mozečkové
postižení projevuje nejistotou, instabilitou až těžkou ataxií chůze
s poruchami rovnováhy, a nemocný je nejistý nejen při chůzi, ale i při
stoji. Častým příznakem je hrubá závrať, spojená s hrubým nystagmem, který
je ve všech směrech. Značný kymácivý třes HK brání nemocnému
v samostatnosti, zejména při jídle, pití a jiných běžných činnostech.
Typická je sakadovaná řeč (nemocný explozivně vyráží jednotlivé slabiky),
avšak podle Vacka (2000) nejčastější
poruchou komunikace mezi nemocným a okolím je dysartrie (porucha kontroly
svalových řečových mechanismů). Na zhoršení artikulace se podílí i postižení
hlavových nervů inervujících muskulaturu rtů, čelisti a jazyka.
2.2.4
Příznaky mozkových nervů
Typické je
snížením vizu s postižením nn.optici retrobulbární neuritídou. Na očním
pozadí pozorujeme opouzdření retinálních cév „Ruckerův příznak“, který
je přítomen u 15 % nemocných.
Zvláště charakteristický je disociovaný nystagmus viditelný pouze na
abdukovaném oku. Způsobují jej drobná ložiska fasciculus longitudinalis
medialis. Typické jsou i přechodné parézy okohybných nervů s diplopií. U
mladších pacientů dochází k sekundárním neuralgiím trigeminu (Ambler, 2001; Tichý, 1998).
2.2.5
Poruchy sfinkterů
Časté jsou
poruchy dysurické, zpočátku polakisurie. Nejčastěji se vyskytuje „imperativní
močení“. Je to náhle nucení na močení, kterému musí být okamžitě vyhověno,
protože měchýř je hyperreflektorický a má malou kapacitu. Často dochází
i ke kontrakci detrusoru (Ambler, 2001). V pozdějším chronicko - progresivním
stádiu, právě naplněný močový měchýř může být iritačním faktorem zhoršujícím
spasticitu. Potíže tohoto rázu přechází v inkontinenci nebo naopak retenci
moče. Močové potíže, i poruchy anální, jako je zácpa nebo inkontinence,
připívají k narušení běžných
činností. Jsou velmi silným stresujícím faktorem, který se podílí na
psychické traumatizaci nemocného (Vacek, 2000).
2.2.6
Psychické poruchy
RS je nemocí s
řadou příznaků a jejich závažnost a míra velmi zasahuje do běžného života
nemocných. Ne každý pacient je schopen se vyrovnat s nejistotou, která
provází toto onemocnění. Každý pacient vnímá své potíže jinak, pro každého
je dominantní jiný problém. Tichý (1998) uvádí, že psychická
symptomatologie nebývá příliš markantní, a deteriorace i demence jsou vzácné.
Běžnými příznaky doprovázející RS jsou však poruchy nálad, únava, bolest,
poruchy citlivosti apod. Mají rozhodně silný vliv na psychický stav nemocného.
Přestože se většina autorů zmiňuje o euforické náladě nemocných s tendencí
zlehčovat subjektivní i objektivní stav, je zapotřebí myslet právě na tyto
běžné psychické příznaky, změny afektivity, depresivní syndromy, sklíčenost a
úzkost vyplývající ze závažnosti tohoto stavu (Ambler, 2001; Lenský, 1996; Tichý, 1998). Není
vyjímkou, že tyto potíže přerůstají do trvalého stavu smutku a někdy se
rozvíjí v neurastenii se sklonem k hluboké depresi (Vacek, 2000).
2.2.7 Únava
Únava je typický
subjektivní příznak RS, jehož výskyt má vysokou prevalenci, chronický
charakter, a je jeden ze tří nejzávažnějších a nejvíce omezujících symptomů.
Zališová (2000b) popisuje až 79 %
nemocných s tímto příznakem, na jehož vzniku se podílí především fyzická,
psychosociální, ale i kognitivní složka. Únava se zvyšuje s délkou
trvání nemoci a není závislá na věku nemocného. Zvětšuje se rovněž při
bolesti, depresi a spasticitě. Podle Vacka (2000) se únava zhoršuje i během
dne, v teplejším prostředí, a je vedlejším účinkem sedativních léků, proto
je vhodné k aktivitě využít chladnějších, časnějších hodin. Je nutné rozvržení
pravidelného denního programu s místem pro odpočinek. Hodnocení příznaku
únavy, vzhledem k subjektivitě, je velmi složité a sporné (Zališová,
2000a). Závišová uvádí, že v součastné době dochází k rozvoji nových
směrů, jejichž cílem je zvýšení kardiorespirační zdatnosti, což by mohlo
přispět i ke snížení únavy. Únava již není považována za limit
zátěže, ale stává se jedním z terapeutických cílů.
2.2.8
Poruchy spánku
U RS se
vyskytují tři krát více, než v běžné populaci a mohou vyvolat výše
zmíněnou únavu. Průměrná délka nočního spánku je poměrně nižší, asi 5,6 hodin,
zatím co četnost denního spánku oproti běžné populaci je vyšší. Za nejčastější
příčinu poruch spánku se uvádí: neurogenní dysfunkce močového měchýře,
spasticita, spasmy, úzkost a deprese, bolest, aj. (Zališová, 2000b).
2.2.9
Bolest
Objevuje se u 25
až 35 % nemocných, avšak Wilentz (1997) uvádí, že bolest různého druhu postihuje až dvě třetiny nemocných RS a
z toho u více než poloviny jde o bolest závažnou. Při zánětu očního nervu,
trojklanného nervu nebo při senzitivním dráždění hlavových nervů vznikají
bolesti hlavy (Lenský, 1996). Charakter bolesti mohou mít poruchy čití, u
čtvrtiny pacientů jsou lokalizovány na trup nebo na končetiny (Matthews,
1994). Bolest mohou vyvolávat svalové spasmy, vadné držení těla, špatná poloha
na vozíku nebo lůžku, osteoporóza, otlaky, namožení svalů a šlach. Útrobní
bolesti jsou způsobeny infekty močových cest nadýmáním nebo nepravidelností
stolice. Bolest může být neurotická i psychogenní. Je často přirovnávána k „bolesti zubů“, horší je
v noci a při změně počasí. Při MRI se ukázaly plaky nebo zjizvená místa na
motorických nervech a senzorických drahách, které přenášejí zprávy o bolesti a
teplotě (Wilentz, 1997).
2.3 Zvláštní příznaky a
formy
U RS je velmi
typický „flekční příznak šíje“ (signe de Lhermitte), který je pozorován u
1/3 pacientů. Je popisován jako elektrické výboje podél páteře, které při
silném předklonění pronikají do šíje, DK nebo do paží. Vzácně je možné
přechodné zvýšení spastické paraparézy DK, což označujeme jako příznak
McArdleho. Jsou popisovány i případy periferní neuropatie se svalovými
atrofiemi, areflexií i fascikulacemi. U všech těchto příznaků je nutné
vyloučení expanzivních procesů míchy (Barnes, 1993; Matthews, 1994; Tichý, 1998).
2.4 Kombinace neurologických
postižení
Kombinací
příznaků: spasticity, svalové slabosti, atrofie a celkové inaktivity nemocného
dochází k narušení volního pohybu, omezení rozsahu pohybu a vzniku svalové
nerovnováhy. To vše podmiňuje vznik další komplikace, kontraktury, která
vede k narušení biomechaniky kloubů, patologické aferentaci, kompresi
cévního řečiště svalu, a celkově vede k progresi stavu. Důsledkem
inaktivity je svalová slabost
a atrofie primárně nepostižených svalů s rozvojem svalové dysbalance.
Tento nedostatek pohybu vede k dalším patologickým stavům, jakými jsou:
infekty horních cest dýchacích, bronchitidy a bronchopneumonie, častější
hluboké žilní trombózy. Inaktivita rovněž potencuje vznik dekubitů nebo
osteoporózy (Vacek, 2000). Proto je nezbytné, aby pacienti byli
instruováni o pozitivním vlivu pohybových aktivit, které vedou ke zlepšení
fyzické kondice, únavy, kardiorespirační zdatnosti a celkového stavu
vůbec. Pacient by měl být rovněž poučen, že aktivita není příčinou atak ani
progrese stavu (Lenský, 1996; Vacek 2000).
2.5 Diagnostika RS
Jak uvádí
Valachovičová & Kokavec (2001), v klinické diagnostice neznáme
jednoznačně specifický test. Diagnostika se opírá o klinický obraz, opakování
atak a výsledky pomocných vyšetření.
Klasický diagnostický postup:
- anamnéza;
- neurofyziologické vyšetření;
- MRI vyšetření mozku a míchy;
- vyšetření jednotlivých somatosenzorických evokovaných
potenciálů;
- vyšetření likvoru;
- pomocná vyšetření, zejména z důvodů diferenciální
diagnostiky.
Toto onemocnění
je chronické, variabilní a pro diagnostiku velmi svízelné. Jak udává Seidl s
Obenbergerem (1996, 100):„….jelikož žádný klinický test, ani laboratorní
vyšetření nejsou pro RS specifické, stanovení diagnózy je vždy zatíženo určitou možnou pravděpodobnostní chybou“. Berlit
(1994) shodně uvádí, že diagnóza může být zpočátku velmi nespecifická. Považuje
ji za jistou tehdy, dojde-li nejméně ke dvěma atakám, trvá-li progrese nejméně
rok, je-li typický likvorový nález, anebo jsou-li patrná ložiska demyelizace
při vyšetřování NMR. RS diagnózu stanovujeme také podle pomocných
hodnotících kriterií, vývoje a průběhu onemocnění. Základním úkolem
fyzioterapeuta je zhodnocení momentálního stavu nemocného a tíže jeho
postižení. Každá koncepce hodnocení interpretuje pacienta a jeho potřeby podle
jistých kvalit a funkcí. Způsob, kterým pohlížíme na pacienta,
jak jej hodnotíme a interpretujeme, by měl určovat přístup terapeuta
k léčbě, cílům a postupům, které bude využívat. Rehabilitační proces
začíná až po základním vyšetření, jehož nezbytnou součástí je neurologické
vyšetření se zamřením na zhodnocení: volní hybnosti, posturálních reakcí,
spasticity, poruchy taxe a diadochokinézy, vyšetření stoje a chůze, zhodnocení
funkčních poruch hybného systému, atd. Podle potřeby hodnotíme i schopnost
sebeobsluhy, popřípadě využíváme k hodnocení jednotlivých komponent
specifických kriterií[pP1]
(Hromádková, 1999; Valachovičová & Kokavec, 2001; Zálišová, 2000a).
K základnímu zhodnocení
můžeme využít:
Ashworthova škála
Využívá se k
hodnocení spasticity, je uvedena v příloze, tabulka 2. Stupnice
vyhodnocuje pasivní odezvu na protažení. Běžně se tato škála používá a pokládá
se za spolehlivou. V součastné době se používá ještě modifikace podle Bohannona & Smithe
(příloha, tabulka 3), anebo rozlišení spasticity na lehkou, střední a těžkou
podle manželů Bobathových (Bobathová, 1997; Barnes,
McLellan & Sutton, 1993).
Goniometrie
Je metoda
stanovení rozsahu pohyblivosti v jednotlivých kloubech. Hodnotíme pohyb
v rovině sagitální, frontální, transverzální, společně s rotační
komponentou. Metoda nás však neinformuje o schopnosti pacienta aktivně používat
těchto rozsahů. Jak udává Bobathová (1997), vyšetření nebere v úvahu ani
účinek spasticity na pohyb v kloubu.
Index Barthelové
Je stupnicí,
která hodnotí omezení schopnosti vykonávat běžné denní činnosti (activity of
daily living, ADL).
Hodnotíme: činnost střev, močového měchýře, úpravu
zevnějšku, použití WC, stravování, přemisťování, mobilitu, oblékání, chůzi a koupání. Jednotlivé činnosti
jsou uvedeny v příloze, tabulka 4.
Celkové možné skóre je 0-20
bodů. Rozlišujeme:
0 – 4 bodů velmi těžká disabilita,
5 – 9 bodů těžká disabilita,
10 - 14 bodů střední disabilita,
15 - 19 bodů mírná disabilita,
20 bodů nezávislý
v ADL (Barnes, McLellan & Sutton, 1993).
Kurtzkeho stupnice „Expanded disability status
scale“ (EDSS)
Stupnice
doporučená Mezinárodní federací společnosti pro roztroušenou sklerózu a používá
se jako vstupní vyšetření k zhodnocení pokročilosti RS.
Hodnotíme stupeň
postižení funkce jednotlivých systémů na základě neurologického vyšetření
(Vacek, 2000). Posuzujeme většinou 8 funkčních systémů: pyramidový, mozečkový,
mozkového kmene, senzitivní, střeva a funkce močového měchýře, vizuální
a zraková funkce, mentální a mozková funkce, a další. Každý systém
hodnotíme samostatně a vyhodnocujeme celkový stav nemocného, podle kterého
směřuje rehabilitační plán. Normální stav je 0, maximum je hodnota 10,
tj. je smrt z důvodů RS (Barnes, McLellan & Sutton, 1993).
Jednotlivé stupně 0 až 10
jsou uvedeny v příloze, tabulka 5. Pro lepší orientaci, při
sestavování terapeutického plánu, je vhodnější rozdělení pacientů podle
Kurtzkeho stupnice do 4 kategorií:
- lehké postižení (Kurtzkeho 0, 1, 2),
- střední postižení (Kurtzkeho 3, 4),
- těžké postižení (Kurtzkeho 5, 6, 7, 8),
- velmi těžké postižení (Kurtzkeho 9).
Svalový test
Analytická
metoda, která nás informuje o síle jednotlivých svalů nebo svalových skupin.
Současně vyšetřujeme i určité, přesněji definované, jednoduché motorické
stereotypy.
Ke zhodnocení
svalové síly využíváme stupnice 0 až 5, kde:
5 je normální stah,
s velmi dobrou funkcí. Sval je schopen překonat při plném rozsahu pohybu
značný vnější odpor.
4 je téměř normální stah.
Testovaný sval provede lehce pohyb v plném rozsahu a dokáže překonat
středně velký vnější odpor.
3 je slabý stah. Sval je
schopen vykonat pohyb v plném rozsahu s překonáním zemské tíže.
2 je velmi slabý stah.
Sval je schopen plného rozsahu pohybu, ale pouze je-li vyloučen při pohybu
účinek zemské tíže.
1 je pouze záškub svalu. Svalová síla nestačí k pohybu
testované části.
0 sval při pokusu o pohyb již nejeví nejmenší známky stahu (Janda, 1996).
Test funkční soběstačnosti (Functional independence
measure, FIM)
Je mezinárodně
uznávané testování, kterým získáváme údaje o každodenních činnostech
testovaného. Informuje nás o aktuálním stavu soběstačnosti a jejím vývoji,
a zabezpečuje klasifikaci pacientů a jejich potřebu pomoci v běžných
denních činnostech.
Obsahuje
sedmibodovou škálu, která je odstupňována od úplné závislosti k úplné
soběstačnosti. Každá z osmnácti položek má maximální skóre 7, nejnižší 1.
Výsledné skóre se pohybuje od 18 do 126 bodů.
Testujeme: soběstačnost, sfinktery, mobilitu,
lokomoci, komunikaci a sociální adaptaci.
Klasifikace FIM:
Soběstačný, nevyžaduje pomoc žádné osoby:
7 Úplná soběstačnost:
činnost je vykonávána typicky spolehlivě, bez modifikace, pomocných zařízení, pomůcek a je
zvládnutá v přiměřeném čase.
6 Změněná soběstačnost:
činnost vyžaduje pomocné zařízení, pomůcky
a také více jak přiměřený čas nebo je činnost vykonávána méně spolehlivě.
Částečná soběstačnost, je
potřebný dohled nebo pomoc jiné osoby:
5 Dohled nebo usměrnění:
není potřebná fyzická pomoc, ale vyžaduje pokyny, pochvalu a usměrnění.
4 Minimální pomoc:
pacient vyžaduje minimální kontakt, testovaný vynakládá 75 % a více úsilí
na vykonání činnosti.
3 Střední pomoc: pacient
vyžaduje větší kontakt, pro vykonání činnosti vynakládá úsilí 50 % a více.
Úplná závislost, je potřeba
maximální pomoci další osoby:
2 Maximální pomoc:
pacient vyžaduje výraznou pomoc, při činnosti vynakládá úsilí 25 % a více.
1 Úplná pomoc: pacient
vyžaduje komplexní pomoc, při činnosti vynakládá úsilí od 0 % do 25 % (Malý,
2001).
2.6 Léčba
Kauzální léčba
RS není dosud známa. V dnešní době neexistuje stoprocentně účinný lék. Jak
udává Lenský (1996), RS je léčitelná, ale nejefektivněji v počátečním
stádiu, kdy jsou tendence a rezervy k úpravě nejideálnější.
V medikamentózní léčbě je snahou zpomalit progresi nebo zmírnit četnost
atak pomocí profylaktické imunoterapie, krátkodobým podáváním kortikoidů.
Dlouhodobou imunitní léčbou, ke zpomalení progrese, je indikace beta -
interferonů. Doplňkem imunoterapie je enzymoterapie a indikace preparátu
wobenzymu. K léčbě
opakovaných vzplanutí RS se využívá
glatimerát - acetát. Při agresivním průběhu se častěji využívá dostupnější
Metotrexát nebo Azathioprin. V pokročilém stádiu se léčba zaměřuje
především na adjuvantní a symptomatické postupy,
ale i na prevenci a léčbu vzniklých komplikací. Symptomatická
léčba je zaměřena jednak na terapii spasticity baclofenem, Mydocalmem,
Sirdaludem nebo Guajacuranem. U těchto framak je nutné střídání, neboť
časem se jejich efekt snižuje. Možností ovlivnění spasticity je i lokální
aplikace botulotoxinu. K nápravě funkce se kromě kortikoidů, vazodilatancií
využívá i podpůrných a doplňkových léků, především vitamínů,
a to skupiny B, C, D, E (u polysklerotiků byla zaznamenaná nižší
hladina B12 v krvi). Vitamíny skupiny B slouží k tkáňové nervové
výživě a obnově vodivosti. Vitamín E působí mírnou vazodilataci a účastní se
restituce myelinového rozpadu. Celkovou odolnost posiluje vitamin C. Často
se využívá i vitamínových kombinací s minerály a stopovými
prvky. Vhodnější jsou depotní formy, které poskytují lepší utilizaci při
pomalejším vylučování z organismu. Využívá se také 4 - aminopyridin, který po dobu několika hodin zlepšuje vodivost, je
proto vhodný jako premedikace pohybové léčby, nevýhodou jsou však jeho
nežádoucí účinky.
Farmakologickou
snahou je také ovlivnění záchvatovitých projevů RS, mezi které patří: neuralgie
trigeminu, křeče poloviny těla, tonické
kmenové záchvaty, paroxysmální dysartrie, svalové slabosti nebo ataxie.
K ovlivnění nekoordinovaných pohybů, třesu, kolísání až kymácení se
doporučují parkinsonika nebo clonazepam. Ovlivňujeme i vzniklé komplikace,
kterými jsou infekty močových cest, pneumonie, atd. Součástí je i léčba
bolesti. Vhodnější než analgetika jsou sedativa a ovlivnění deprese a
úzkosti (Diazepam, Oxazepam, Amitriptylin). Medikamentózní terapii
se snažíme ovlivnit i osteoporózu, močové a sfinkterové dysfunkce, zácpu,
neurovegetativní poruchy i stavy úzkosti, deprese, neklidu a nespavosti.
Celková koncepce terapeutického přístupu k pacientovi s diagnózou RS
obsahuje optimální medikamentózní léčbu, všech stádií onemocnění, společně s
nepostradatelnou složkou rehabilitační péče (Lenský, 1996; Valachovičová & Kokavec, 2001).
2.7
Rehabilitace
Nejen včasná
diagnostika, ale i správně indikovaná symptomatická terapie, včetně specifické
rehabilitace je nutná a může ve většině případů průběh onemocnění příznivě
ovlivnit (Seidl & Obenberger, 1996). Velmi důležitá je komplexnost
a harmonie přístupu k pacientovi. Cílem rehabilitace je nejen
kombinované a koordinované použití léčebných, sociálních, výchovných a
pracovních prostředků k dosažení
co možná nejvyšší funkční schopnosti. Je ale nutné snížit tlak, způsobený
disabilitou a handicapem, a maximálně začlenit nemocného do společnosti (Druga
et al., 2001). Tyto záměry se shodují s obecnými cíly rehabilitace,
definované dle WHO takto: „Rehabilitace je aktivní proces, kterým
postižený poraněním nebo nemocí dosahuje plné úzdravy, nebo pokud plná úzdrava
není možná, naplňuje svůj optimální fyzický, mentální a sociální potenciál
a jsou integrováni do co možná nejpřiměřenějšího prostředí“ (Mayer, 2002).
K realizaci cílů je zapotřebí vytvořit multidisciplinární
rehabilitační tým složený z neurologa, rehabilitačního lékaře, urologa,
sexuologa, psychologa, fyzioterapeuta. Vhodné je zařadit také logopeda, ergoterapeuta,
sociálního pracovníka, zdravotnický personál, domácí péči, protetika
a v neposledním řadě i rodinné příslušníky (Barnes, 1993; Lenský, 1996; Vacek, 2000; Valachovičová & Kokavec, 2001).
Mayer doplňuje, že aktivním, klíčovým a hlavně rozhodujícím členem
rehabilitačního týmu je především pacient, který není pouze loutkou a pasivním
poučeným objektem léčby. Rehabilitace se stává způsobem života nemocného a jeho
každodenní součástí. Jsou důležité komplexní informace o nemoci, stavu,
léčbě i prognóze a neméně důležité je získání důvěru nemocného a jeho
aktivní spolupráce. Proces rehabilitace je nezbytnou součástí léčby a měl
by začít ihned po stanovení diagnózy (Mayer, 2000).
Rehabilitační
plán je krátkodobý i dlouhodobý. Podle Vacka (2000), je nutné při hodnocení
terapeutických cílů a jejich reálnosti, myslet i na období exacerbace
a remise. Stádium exacerbace se stává limitujícím faktorem, jako i únava.
Při rehabilitační intervenci je nezbytné myslet na negativní vliv všech procesů zvyšujících tělesnou teplotu
nemocného. Předpokládá se, že právě zvýšení tělesné teploty může blokovat
vedení po myelinových drahách, a
snížení prahu blokády je způsobeno demyelinizačním procesem (Vacek, 2000).
Tento příznak přehřátí a zvýšení tělesné teploty je v literatuře
nazýván jako „Uthoffův fenomén“ (Matthews, 1994; Barnes, 1993). Každý terapeutický postup je vždy individuální.
Jeho cíle rozlišujeme na 4 stupně:
- udržení a zvětšení rozsahu pohybu,
- podpora posturální stability,
- prevence kontraktur,
- emapatie k nemocnému
s RS (Valachovičová & Kokavec, 2001).
Jelikož
symptomatika RS je velmi variabilní, v rehabilitaci se zaměřujeme zejména
na poruchy rovnováhy a cílení pohybů, a
poruchy hybnosti, které mají charakter centrálních parézy
s příznaky spasticity. Právě podle těchto dominantních příznaků určujeme
možnosti využití odlišných terapeutických metodik, které mají vést
k udržení optimální fyzické úrovně a zabránění, popřípadě minimalizaci
vzniku dekondice. Vhodnými postupy se snažíme snížit spasticitu, zvýšit svalovou sílu, snížit svalové dysbalance a
zlepšit stereotyp chůze, předcházet svalovým atrofiím, dosáhnou sebeobsluhy,
atd. Vše provádíme s prioritním cílem zlepšení kvality života nemocného
(Vacek, 2000; Valachovičová &
Kokavec, 2001).
2.7.1 Akutní
stádium
V době
akutní ataky je nemocný upoután na lůžko. Důležitou součástí je kvalitní
ošetřovatelská péče s důsledným dodržováním všech zásad. Jestliže nemocný
z důvodu těžké poruchy hybnosti není schopen libovolného polohování,
zdravotnický personál dbá o uložení pacienta a změnu v určitých časových
intervalech. Při polohování usilujeme o fyziologickou, střední polohu. Vyhýbáme
se extremním polohám, v kterých je sval příliš protažen nebo zkrácen. Velkou pozornost věnujeme hleznu, kde
polohujeme nohu vůči bérci do pravého úhlu, s využitím opory o bedničku.
Tento postup je prevencí přepadávání nohy, které by mohlo vést
k pozdější invalidizaci a nemožnosti chůze. Tato poloha je však
kontraindikována při spasticitě, kde působí jako iritační faktor vyvolávající
nebo zhoršující spasticitu. Koleno a kyčel polohujeme v mírné flexi. Na HK
jsou prsty v mírné flexi, zapěstí naznačuje dorziflexi. Loket je
semiflektován s předlotím ve střední poloze, mezi pronací a supinací.
Rameno je v abdukci a mírné vnitřní rotaci. Toto polohování není
absolutní, nutné je přizpůsobení podle spasticity nebo bolesti, při které
vyhledáváme antalgické polohy (Kobsa, 1966). Dle stavu dodržujeme polohování
trupu a končetin jako u spastických obrn, paraplegie a hemiplegie (Obrda &
Karpíšek, 1971). Polohy se od 6 hodiny ranní mění co 2 hodiny, od
půlnoci co 3 hodiny a využívá se antidekubitních a polohovacích pomůcek.
Nezbytným doplňkem komplexního přístupu je péče o kůži (Lenský, 1996; Klušová & Pitnerová, 2000).
U všech
neurologických pacientů, i nemocných
RS, se snažíme začít cvičit co
nejdříve, abychom dosáhli optimálních podmínek pro obnovu porušených funkcí. U
RS však zpočátku dodržuje klidový režim, kterým podporuje reparační schopnosti
(Knap, 2001). Začínáme dechovou gymnastikou a nácvikem svalové relaxace,
přičemž stále dbáme na polohování, jako prevenci vzniku proleženin
a kontraktur. Postupně zařazujeme
pasivními pohyby a lehké aktivní pohyby ve smyslu neveliké statické
izometrické svalové kontrakce s cílem udržení pohybové exkurze a podpory
propriocepce (Obrda & Karpíšek, 1971).
Ve stádiu ataky je nutné dodržovat zásadu respektování únavy a
nepřetěžování, čímž předcházíme „Uthoffovu fenoménu“. Nesmíme však dopustit
úplnou inaktivitu, která vede ke snížení trofiky a síly nepostižených
svalů, k urychlení rozvoje svalové dysbalance a současně
ke vzniku komplikací (Vacek, 2000). Nejčastějšími komplikacemi jsou:
častější trombózy, dekubity, osteoporóza, ale i běžné infekty dýchacích a
močových cest. Právě poruchy mikce a defekace jsou velmi časté, urologické
potíže uvádí 60 % pacientů (Zálišová, 1999) a tyto potíže následně přispívají
k psychické traumatizaci, která je dalším faktorem progrese stavu. Proto
již na počátku rehabilitačního procesu nesmíme zapomenout na posílení svalů pánevního
dna (Vacek, 2000), a velkou pozornost věnujeme poruchám močení a defekace,
podobně jako při rehabilitaci paraplegiků (Knap, 2001).
Jestliže se stav
nemocného zlepšuje, můžeme postupně přidávat cviky k aktivaci celého
těla, vždy s ohledem na specifické problémy. Od počátku terapeutické péče
musíme být důslední, neboť jak upozorňuje Kobsa (1966), všechny sekundární
změny a zejména nesprávné pohybové návyky se v pozdějších stádiích velmi
těžko odstraňují, popřípadě je odstranit ani nelze. Pacient je při cvičení
velmi brzy vyčerpán a unaven. Cvičební jednotka je proto krátká, pouze
několik minut, a mezi aktivní cvičení vkládáme relaxační prvky s dechovou
gymnastiku. Vhodnější je indikovat kratší cvičební jednotky vícekrát denně.
Nemocného chráníme před tělesným a duševním přetěžováním, a nutná je i ochrana
před infekcí (Hromádková, 1999; Knap,
2001; Lenský, 1996).
2.7.2 Subakutní
a subchronické stádium
V období
remise a při chronickém typu onemocnění terapeutický plán směřujeme podle toho,
jaký obraz onemocnění přetrvává po odeznění akutního stádia. Vždy postupujeme
individuálně podle stavu pacienta, jeho fyzických možností a jeho reakce na
terapii. Jak již bylo výše zmíněno, při sestavování terapeutického plánu, je
vhodnější rozdělení pacientů podle Kurtzkeho stupnice do několika
kategorií.
2.7.2.1 Lehké a
střední postižení
Klinické
příznaky jsou pestré a postihují více systémů. Nezaměřujeme se pouze na
deficit motorický, senzorický, senzitivní nebo cerebellární, ale snažíme se
nemocného vidět jako celek. Při tvorbě pohybového programu respektujeme tento komplexní náhled.
Především nemocný by měl ke své nemoci přistupovat nejen komplexně, ale zejména
aktivně. Vhodné je dodržovat „zdravý životní styl“ se správným postojem
k nemoci. Nevyrovnanost se významně odráží v tělesném stavu člověka.
Doporučujeme dodržovat režimová opatření, mezi které patří: pravidelný denní
režim, pravidelné pohybové aktivity v kombinaci s odpočinkem, pravidelný dostačující spánke, prevence
infekcí a běžných nemocí a jejich včasná léčba. Součástí je i racionální strava
s dostatkem ovoce, zeleniny, omezením tuků, čerstvého masa a nadbytku
cukru. Prospěšnější je jíst vícekrát za den v menších dávkách, pravidelně
a v klidu. Neméně důležitý je dostatečný pitný režim, prevence urologických
potíží, a omezení zlozvyků, pití kávy, alkoholu nebo kouření (Kombuchová & Svobodová, 2000).
Sestavování
plánu cvičení u těchto nemocných je čistě individuální s možností použití
jakékoli univerzální metodiky. Cílem je vždy minimalizace dekondice a udržení
optimální úrovně fyzických sil, čehož můžeme dosáhnout pouze pravidelnou
pohybovou zátěží. Cvičení je nejpřirozenější prostředek k obnovení kondice
s regeneračním a posilujícím účinkem. Vacek (2000) uvádí, že vhodnější
je dodržovat schéma o několika fázích. Každé cvičení by mělo začít
zahřívací fází, která umožňuje přípravu organismu na zvýšenou tělesnou aktivitu
a na aerobní trénink. Její trvání by mělo být minimálně 5 - 15 minut. Následuje
aerobní fáze, která sice neovlivní proces demyelinizace, ale po určité době
pravidelného cvičení vede k řadě přínosných metabolických změn. Aerobní
fáze trvá 20 - 40 minut, s dosažením optimální tepové frekvence, zátěž
však můžeme postupně zvyšovat. V rámci prevence Uthoffova fenoménu je potřeba
zařadit 5 - 15 minutovou fázi ochlazení, podle tolerance tepla nemocným. Zátěž
stanovujeme podle míry postižení, věku,
předchozí sportovní aktivity a fyzických možností. Cvičení by nemělo zhoršovat
jakékoli symptomy nemoci. Cílem je především zvýšení kardiorespirační odolnosti
nemocného, snížení únavy, dosažení psychické pohody a vůbec celková aktivace
rehabilitanta. Cílenou pohybovou aktivitu využíváme ke zvýšení nebo udržení
svalové síly a rozsahu pohybu. Záleží pouze na individuální přístupu nejen
terapeuta, ale i nemocného.
Cíle
rehabilitace v tomto stádiu:
- udržení a zvětšení rozsahu pohybu v kloubech;
- protažení svalů zkrácených;
-
prevence
kontraktur;
-
odstranění kloubových blokád;
- posílení svalů oslabených a obecně udržení a zvětšení
svalové síly;
- nácvik vypřímeného
držení těla a korekce vadného držení těla, jako základ posturální stability;
- podpora kardiorespirační odolnosti organismu;
- nácvik správného dýchání a dechové gymnastiky;
- nácvik relaxace;
- posílení svalů pánevního dna, a prevence sfinkterových
poruch;
-
úprava životosprávy;
- motivace.
K ovlivnění
svalové síly můžeme použít analytického způsobu podle svalového testu nebo
všechny techniky využívající izometrické prvky zaměřené na nejčastěji
oslabené svalové skupiny. Při zvládnutí můžeme postoupit k cvičení
s malým odporem, který je kladen fyzioterapeutem nebo využíváme odporu
měkkých míčů, Thera - bandů, aj. Thera - Bandy se hodí i pro Body Walking,
cvičení s hudbou nebo pro terapeutické cvičení v rámci kondičního
tréninku a funkční rehabilitace s pomůckami, jako jsou step nebo slide (Rock, 1999).
K ovlivnění rozsahu pohybu využíváme strečinku, metodou
postfacilitační inhibice (PFI) nebo
postizometrické relaxace (PIR), popřípadě antigravitační relaxace (AGR).
Samostatně může rehabilitant využívat
zejména AGR a strečink, především
statický, který je spojen s výdrží v určité poloze. U
dynamické formy strečinku a jiných dynamických aktivit může dojít k velkému
zvýšení teploty, což není žádoucí. Vhodné je využití jógových cvičení, tai-chi,
chi-chung a dalších východních technik. Jejich výhodou je práce s dechem a
navození relaxace nejen tělesné, ale i psychické. Jógové cvičení je velmi
vhodné k protažení zkrácených svalových skupin, následnému zvětšení kloubní
pohyblivosti a k posílení oslabených svalových skupin.
Nedílnou
součástí jsou proprioceptivní techniky. Propriocepce, jako vnímání polohy a
pohybu, v součastné době zahrnuje i nespočet technik obecně facilitujících
svalová vřeténka a aferentní dráhy. V širším slova smyslu kromě využití
PNF -proprioceptivní nervosvalové stimulace, označované jako Kabatova
technika, zde řadíme i postupy založené na vývojovém principu:
metodiku Temple Faye, metodiku manželů Bobathových nebo přímo princip
reflexní lokomoce Dr. Václava Vojty. Tyto metodiky zdůrazňují svalovou
koordinaci a funkční souhru svalových skupin. Stejně tak využíváme stimulace
zachovalých aferentních systémů k aktivaci a facilitaci motorických
eferentních center a drah technikou senzomotorické stimulace. Jejím cílem je
dosažení reflexní, automatické aktivity žádaných svalů, bez volní
kontroly.
Využíváme také
balančních cviků v odlišných posturálních situacích a snažíme se
o nácvik a zautomatizování aktivace svalů, které jsou potřebné
ke správnému držení těla ve stoji i sedu, k zlepšení stability a chůze.
V technice senzomotorické stimulace používáme nácviku „malé nohy“, ale i
pomůcek, mezi které patří: bodlinkové akupresurní rohože, ježkovité koule,
válce, aj. Využíváme balančních pomůcek: velké gymnastické míče nebo malé,
měkké, pružné míče, známé pod názvem Over Ball. Cílem je protažení a
posílení svalů, i aktivace hlubokého stabilizačního svalového systému, který je základem koordinovaných pohybů celého
těla. Zlepšuje koordinaci, koncentraci, držení těla a zdokonalujeme správné
dýchání. Podobně lze využít i válcové, kulové úseče, točny a
minitrampolíny nebo labilní plochy s ohledem na stav rehabilitanta. Velmi
významnou technikou je hippoterapie využívající koně, jako media k přenosu
pohybů (Rothau, Laser & Ziegler, 1998). Je zařazována mezi
klasické proprioceptivní nervosvalové facilitační techniky. Volíme ji především
pro facilitaci posturoreflekčních mechanismů, normalizaci svalového tonu,
koordinaci pohybů, rytmizaci organismu, reedukaci chůze, narušení
patologických, často spastický stereotypů, pro vytvoření nových pohybových
stereotypů a také pro její kladný účinek na psychiku rehabilitanta. Absolutní
kontraindikací je období exacerbace a infekce (Benetinová, 2000; Horáček & Páleníková, 1995).
K posturální korekci a nácviku vzpřímeného
držení těla při běžných denních činnostech využíváme metodických postupů již
výše uvedených, anebo metodik správného držení těla a cvičení poloh podle
Alexandra, rovněž přínosem je nácvik vzpřímeného držení a ADL činností dle
Brüggera, nebo metoda vzpřímeného těla a trénink nejčastějších pohybových
návyků Raševovy školy zad. Příznivý vliv má hydrokinezioterapie, kde patří
nejen cvičení ve vodě, ale i běžné plavání.Využíváme snadnějšího pohybu umožňujícího aerobní cvičení HK i DK,
stimulace extero- a prorioreceptorů, nácvik chůze a koordinovaných pohybů,
ale současně dochází i k tlumení patologických reflexů a zlepšení
psychiky nemocných (Vacek, 2000).
Nesmírně
důležitou součástí pohybových programů jsou dechová cvičení. Dýchání je
základní životní funkce mající vliv nejen na utváření vlastního dechového
stereotypu, ale i na celou posturální situaci (Kovačiková, 1998). Řízený
dech je významným pomocníkem,
neboť při nádechu se zvětšuje svalová síla a při výdechu dochází
k jejímu uvolnění. Toho využíváme rovněž u technik PIR, AGR, aj. Jestliže
chceme efektivně pracovat s tělem, je potřeba naučit nemocného používat vědomí
a dech, což mu usnadňuje většinu činností a zvyšuje výkonnost (Kombercová & Svobodová, 2000). Součástí
komprehensivního přístupu je relaxace, která souvisí i s výše
uvedeným dýcháním. Snahou je naučit rehabilitanta využívat jeho schopnosti
aktivně snižovat svalové napětí. Nejznámějšími postupy nácviku relaxace jsou Jacobsonova metoda
progresivní relaxace a Schultzův autogenní trénink.
V těchto
stadiích nemoci jedinci nejsou závislí pouze na ambulantní rehabilitační péči,
ale mohou dostupné techniky zlepšující jejich kondici provádět sami doma.
Možnost využití různých metodik závisí pouze na jejich výběru, v případě
rehabilitační intervence, na výběru a znalostech fyzioterapeuta.
Při respektování specifik RS, může jedinec ke zvýšení své kondice využít
metodiky podle svých zájmů a možností. Nemusí se vyhýbat ani pohybovým
hrám a modifikovaným sportům. Je schopen: míčových her, cyklistiky, plavání,
veslování, minigolfu, lukostřelby, aj. Důležité je, jak píše Lenský (1996, 65):
„aby se nestylizoval do něčeho, nač nestačí, aby šlo o pohyb pro užitek a ne pro
bravuru.“
2.7.2.2 Těžké postižení
Nemocní
s hodnotou 5, 6, 7 a 8 podle Kurtzkeho stupnice. Rehabilitace
je komprehensivní a současně specifická podle přítomných příznaků.
S cvičením začínáme po odeznění ataky. U stádia 5 a 6 dominují poruchy
chůze, pacienti se skórem 7 jsou již většinou závislí na vozíku, ale
schopni samostatných přesunů. Pacienti s hodnotou 8 jsou již upoutaní na lůžko,
schopni ještě samostatnosti s využitím HK.
Rehabilitační
program obsahuje prvky předešlého stádia, především se zaměřujeme na
prvky, podle typických a dominantních příznaků:
- snížení spasticity a
inhibice nebo zmenšení kompenzace vyvinuté pacientem;
-
prevence
komplikací, zejména prevence kontraktur a deformit;
- úprava porušené koordinace;
- zlepšení ataxie a zlepšení posturální stability;
- nácvik stoje, sedu a chůze;
- posílení svalstva HK i DK;
-
péče
o močení a defekaci;
- nácvik běžných činností a nácvik
sebeobsluhy s maximalizací pacientovy nezávislosti, zvládnutí domácích aktivit
a jejich nácvik;
-
zapojení
rodiny a obnovení zaměstnání a činností ve volném čase;
- využití a přizpůsobení pacientovy
kompenzace k možnosti jejího využití v aktivitách běžného života;
- využívání
pomůcek a nácvik aktivit s nimi;
- nácvik
přesunu a přemisťování, využití dopravy i odborné pomoci;
- přizpůsobení
domácího prostředí k možnostem a schopnostem pacienta;
Jedním
z dominantních příznaků je porucha chůze. Jak bylo uvedeno začíná únavou a
progreduje šouráním špiček až kompenzací cirkumdukcí. Od lehké parézy dochází
až k úplné paraplegii, u většiny nacházíme spastickou paraparézu (Barnes, 1993; Matthews, 1994). Podmínkou funkční lokomoce
je koordinace, síla a zdatnost svalů. Snahou je vypracovat mohutné svalstvo DK,
důležité pro chůzi v podpůrném aparátu, s použitím holí nebo berlí (Obrda
& Karpíšek, 1971). Jak uvádí Mayer (2002b), chůzový cyklus je závislý na
kortikospinální kontrole a schopnosti programování pohybu. To je narušeno právě
přítomností spasticity, která vede nemocného k preferenci abnormální
pohybových vzorů a prohlubuje disabilitu a handicap nemocných
s minimální parézou (Mayer, 1997a).
Nácvik chůze je
možný po zvládnutí sedu a stoje. Základem stoje je nácvik extenze kolenního
kloubu. Pokud je přítomná spasticita, není žádoucí ji v tomto případě
rušit. Při postavování nesmíme zapomenout na porušené rovnovážné funkce, které
nemocnému komplikují veškerý pohyb. Při každé poloze musíme zajistit bezpečnost
a stabilitu (Haladová, 1997). Nácvik chůze je stejný jako u paraplegiků.
Vertikalizaci začínáme nácvikem klidného stoje s oporou (Vacek,
2000). Oporou je nejdříve fyzioterapeut, poté využíváme těchto pomůcek:
pojízdné „ ohrádky“; čtyř-, tří-, dvou kolové
chodítka; madla se čtyřbodovou
oporou, zvané „kozičky“; berle vysoké podpažní; berle předloketní francouzské (předloketní
objímka je otevřená z umělé hmoty) nebo kanadské (předloketní objímka
je z kůže a tvoří celý kruh); anebo hole, které mohou být
vycházkové, skládací, s nástavci, se sedačkou, aj. (Haladová, 1997; Lenský, 1996). Následuje nácvik stoje bez
opory, a poté se ztížením podmínek (Vacek, 2000). U RS se většinou
setkáváme s kombinací slabosti, spasticity a určitého stupně ataxie (Vacek, 2000). U spastické chůze, jak
uvádí Mayer (2002b) je oslabení m.triceps surae kompenzováno v odrazové
části abnormální činností flexorů
kyčle. Oslabení a zkrácení m.triceps surae výrazně snižuje sílu, která je
maximální v opěrné fázi končetiny, a m.tibialis anterior je vůči němu
hyperaktivní. Je omezena flexe kolenního kloubu, což je podle Mayera, způsobeno
poruchou flexe v kyčli a poruchou dynamiky kotníku a nohy. Kompenzací při
chůzi je cirkumdukce a zapojení pánevních mechanismů. Dalším typickým znakem
spastické chůze je narušení koncentrické aktivace iliopsoatu v předšvihové
fázi, což je důsledkem narušení kortikospinální kontroly. Rovněž
je narušena funkce hamstringů, především dlouhé hlavy m.biceps femoris
a m.semimembranosus, které jsou hyperaktivní a omezují flexi v kyčli
při švihové fázi, následně omezuji i flexi v kolenním kloubu. V kyčli
dochází k vnitřní rotaci, na které se podílí hyperaktivita m.gluteus
medius a minimus, která se zvyšuje s přibývající flexí v kyčli. Ke
zlepšení chůzového mechanismu je proto nutné posílení m.triceps surae
a inhibice m.tibialis anterior. Nutné je zabránění flekční kontraktury
kolena. Přestože spasticita brání vykonání volního pohybu, pomáhá proti
gravitaci a její redukce zde není vždy účelná (Obrda & Karpíšek, 1971).
Určitá míra spastického hypertonu umožňuje substituovat a podpořit opěrnou
funkci DK a naopak její výrazné snížení může vést k odkrytí
latentního oslabení svalu, který již není schopen zabezpečit pohyb ani
posturu. Komplikací znemožňující nácvik chůze s berlemi či jinými
pomůckami je ataxie. Abychom pacienta připravili na chůzi,
je důležité nacvičit ovládání extenze vleže na zádech, provádíme inhibici
spasticity extenzorů. Naopak k dosažení flexe kolena využíváme dorziflexe
v hleznu, za předpokladu že je noha v pronaci, což ale není
možné při extendované končetině (Bobathová, 1997). Jednotlivé pohyby
můžeme cvičit podle svalového testu nebo využíváme hromadných pasivních pohybů.
Následuje cvičení aktivní s dopomocí, aktivní, eventuelně cvičení aktivní
proti odporu. Posilování v uzavřeném řetězci vede k lepší stabilitě.
Vhodnější je použití facilitačních postupů, které zmírňují spasticitu
a současně posilují paretické svaly a usnadňují hybnost
v plegických svalech (Pavlů, 1999). Jsou aktivním přístupem
k postiženým pohybovým funkcím a vedou k usnadnění pohybů. Jejich
působení je komplexní, orientováno na všechny projevy dané motorické
poruchy (Pfeiffer, 1976). Můžeme využít metod odporových, podmiňovacích,
uvolňovacích, stabilizačních, rytmických, principů Bobath konceptu, PNF,
Vojtovy metody, a dalších. Nejvhodnější se je jejich vhodná kombinace.
Ke zlepšení chůzového stereotypu se využívá i vhodně navržených
peroneálních dlah, ortéz, peroneálních pásků, bandáží i zvláštní obuvi
(Lenský, 1996; Mayer, 2002b).
Pacienti
s centrální poruchou potřebují nejprve procvičovat nižší stupně hybnosti a
hybnost jednotlivých končetin, zejména DK. Proto je mnohdy vhodnější
i výhodnější využít vozíků pro invalidy, abychom předčasným stojem
neprovokovali antigravitační tonus, výrazné zvýšení spasticity na postiženém
antigravitačním svalstvu (Trojan, Druga & Pfeiffer, 1990). Invalidní vozík
využíváme, jestliže nemocní nejsou schopni náročných kompenzačních mechanismů
při nácviku chůze, které jsou pro ně
velmi energeticky náročné. Mayer & Konečným (1998), však upozorňují na
častou, špatnou polohu na vozíku, která může zhoršovat nebo vyvolává
spasticitu. Poloha na vozíku by měla být fyziologická, se střídavým plným
opřením zad. Nemocného musíme naučit manipulaci s vozíkem, přesuny
z vozíku na lůžko a naopak, transport do koupelny, na záchod, do
výtahu, atd. Invalidní vozík je nutné vybírat podle nemocného a podle
přepravních účelů a bytových rozměrů (Lenský, 1996). Nutné je přizpůsobení
bytových podmínek, za které považujeme nejen stavební úpravy, ale i vhodné
vybavení kompenzačními pomůckami.
Při komprehenzivním přístupu nelze zapomenou ani na funkci ruky. Přestože HK bývají postiženy mnohem méně něž DK, často jsou postiženy spasticitou (Tichý, 1998). Cílem je obnovení funkce ruky, jako orgánu manipulace. Snahou je posílení svalů HK pro pevný a jistý úchop, který je klíčový pro sebeobsluhu, a nácvik koordinace. Zaměřujeme se na zvládání denních činností, využití kompenzačních pomůcek a práce s nimi. Výcvik flexorů paží je důležitý pro pohyb o berlích vpřed, výcvik extenzorů předloktí usnadňuje vzpor o berlích a výcvik flexorů prstů pomáhá nácviku úchopu (Obrda a Karpíšek, 1971). Spasticita je závažným problémem, který vede k omezení samostatnosti nemocného. K inhibici můžeme využít: extenze šíje a páteře se zevní rotací HK, extenzí lokte, což můžeme spojit s dorzální flexí zápěstí, supinací předloktí a abdukcí palce. Využíváme aplikace asymetrických tonických reflexů šíje na stranu opačnou. Účinné se jeví i kývavé pohyby spastickou HK v extenzi a zevní rotaci (Bobathová, 1997). Kromě polohování proti spasticitě a kontrakturám, jsou nutné i veškeré stimulace dotykem, třením, vibrací, aj. Provádíme pasivní pohyby, aktivní pohyby, nácvik koordinace i nácvik selektivních pohybů. Pro funkci ruky je zapotřebí stability ramene a lokte, kterou můžeme podpořit prvky PNF, Vojtovy techniky, Bobath konceptu a jiných facilitačních technik. Jakmile začíná být ruka funkční, cvičíme extenzi s nataženými prsty, což je prevencí flekčních kontraktur a podpora zlepšení pevnosti úchopu předpětím flexorů. K tomuto nácviku využíváme těchto činností: leštění, broušení, utírání, hru s využitím posunu figurek, kamenů, apod. Následně začínáme s nácvikem úchopu, kdy pro jeho dobrou funkci je nutné naučit nemocného úchop uvolnit. K tomu použijeme: vrhání kuliček, shazování kostek, šachy, aj. (Bobathová, 1997; Pfeiffer, 1990). Terapie ruky již úzce souvisí s ergoterapií, jejíž součástí je nácvik a hodnocení běžných denních činností, activity daily living (Pfeiffer, 1990). Cílem je dosažení maximální možné soběstačnosti. Snažíme se o výchovu k aktivní soběstačnosti, ale pomáháme rovněž překonat vzniklé problémy v sebeobsluze. Pasivně upravujeme prostředí a vybavení, zajišťujeme různé kompenzační pomůcky a zaměřujeme se zejména na základní denní činnosti: mytí, oblékání, přípravu a požívání jídla, osobní hygienu, úklid a domácí práce, používání kompenzačních pomůcek. Nezbytné je i zaměření na komunikační funkce, zejména je důležitý nácvik psaní. S pomocí kompenzačních pomůcek dokáže pacient mnohé činnosti provést sám, bez závislosti na druhé osobě. Pro pacientovu nezávislost a sebeobsluhu jsou někdy nezbytné úpravy bytu a okolí: výměna dveřního knoflíku za kliku, vybavení kuchyně, zástrčky, vypínače, aj. (Eggers, 1992; Páleníková, 1993; Pfeiffer, 1990). Základním požadavkem sebeobslužných činností je osobní hygiena. Snahou je upravit byt a zajistit potřebné pomůcky: madla, podložky do vany, speciálních zádové kartáče, mycí houby na tyči, dávkovače zubní pasty, speciálně upravené rukojeti na hřeben a zubní kartáček, pro úchop upravenou sprchu, apod. Další obtížnou oblastí je oblékání, které je náročné vzhledem k porušení jemné motoriky ruky. Místo knoflíku nemocní používají zipy a háčky, anebo zapínač knoflíků, navlékač punčoch, atd. Obouvání usnadníme dlouhou lžící nebo si nemocný pořídí boty na suchý zip. Nedaří-li se reedukace, ke korekci následků spasticity HK využíváme dlahy a ortézy pro ovlivnění zápěstí a prstů ruky. Jsou to například: volární dlaha, dorsální dlaha, dlaha k udržení extenze prstů, aj. (Mayer & Konečný, 1998). Proto společně s nácvikem oblékání probíhá i nácvik oblékání, svlékání, používání a údržby různých technických pomůcek, dlah a ortéz. Nácvik jedení je zaměřen, jak na přípravu jídla, tak na jeho požívání. K přípravě jídla je vhodná speciálně vybavená kuchyně. Nemocný používá k určitým činnostem „adjuvatik“, kterými jsou např.: prkénko s hroty, upravené škrabky, držáky na nádobí, speciální kráječe či šlehače. K transportu jídel se používá pojízdný stolovací vozík, který využívají i nemocní s kombinací mozečkových poruch. Pro třes, omezení svalové síly nebo hypertonus lokte nebo zápěstí mají problémy nejen s přenášením předmětů a potravy, ale i s vkládáním potravy k ústům, krájením, apod. (Páleníková, 1993; Pfeiffer, 1990).
V rámci
rehabilitace nesmíme zapomenout ani na již zmíněnou péči o vylučování,
protože poruchy mohou vyvolávat flekční spasticitu (Knap, 2001). Poruchy močení
u nemocných RS jsou velmi časté, je narušeno senzitivní zásobení měchýře.
Doporučována je sebekaterizace. Její nevýhodou je bolestivost,
a u nemocných s cerebellární symptomatikou je často nemožná pro
jejich inkoordinaci na HK (Vacek 2000). Je proto nutná dopomoc další osoby nebo
použití vhodného urinálu. Proto cílem rehabilitační péče je i nácvik reflexní
aktivity močového měchýře, podobně jako u paraplegiků, protože mikční reflex,
je i při porušené volní aktivaci, často zachován. Usilujeme o
nácvik reflexního močení v přiměřených přestávkách. Učíme nemocného
„automatické vyprazdňování měchýře“, s pravidelností po 2 - 3 hodinách.
Močový měchýř se vyprazdňuje při náplni 200 - 400 ml moči. Při reedukaci
se snažíme k reflexnímu močení vyhledat a využít mikčních prodromů.
Současně je důležité posílení svalů břišního lisu a svalů pánevního dna.
Nácvik automatismu trvá velmi dlouho, až řadu měsíců (Hromádková, 1999, Obrda
& Karpíšek, 1971). Někdy je doporučováno k vyprazdňování močového
měchýře použít „Crédeho hmat“, komprese měchýře vlastní rukou v oblasti
nad symfýzou (Kobsa, 1966). Nesmíme zapomenout, že infekty močových cest,
dekubity nebo jen velká náplň močového měchýře mají nepříznivý vliv na
spasticitu a je nutné jim předcházet, a jsou-li přítomny intenzivně léčit.
Poruchy defekace
jsou pro nemocného rovněž traumatizující stimulem. Podílí se na nich:
inaktivita nemocného, oslabení břišních svalů, spasticita pánevních svalů nebo
vedlejší účinky medikamentózních preparátů. Nejčastěji se setkáváme
se zácpou, anebo naopak s inkontinencí. (Vacek, 2000). Proti zácpě
bojujeme nácvikem pravidelného defekačního reflexu. Je doporučováno vyhradit si
po snídani 30 minut k dokonalému vyprázdnění. Dbáme na běžné zásady:
dostatek tekutin, vlákniny ve stravě a dostatek pohybu. Vhodná je ruční
masáž v průběhu tračníku. U ležícího je při defekaci snahou vyloučit
použití mísy, a pokud je to možné, snažíme se využít maximální
flexe v kyčelních kloubech, buď s nižším sedátkem nebo podložením DK
stoličkou. Digitální stimulací můžeme pomoci při spouštění defekace
u spasmu svalstva pánevního dna (Kobsa, 1966, Vacek, 2000).
2.7.2.3 Velmi těžké postižení
Podle Kurtzkeho
stupnice jsou zde zařazeni pacienti se skórem 9. Jsou upoutáni na lůžko a mají
minimální schopnost sebeobluhy pomocí HK. U takových pacientů se snažíme o
maximální aktivaci s využitím všech
dostupných prostředků. Je-li pacient schopen, snažíme se využít HK k
sebeobslužným činnostem na lůžku, jinak je pacient plně odkázán na pomoc
druhých.
Zaměřujeme se
na:
-
maximální
aktivaci;
-
prevenci
dekubitů;
-
udržení
kloubní pohyblivosti v maximální možném rozsahu;
-
prevenci
kontraktur.
-
využítí
dechové gymnastiky a relaxačních prvků;
-
dodržování
všech ošetřovatelských zásad;
-
nezbytné pravidelné
polohování;
-
péči
o vyprazdňování;
-
péči
o kůži;
-
a
zejména péči o psychiku nemocného, samozřejmě s aktivní spoluprací rodiny.
3 SPASTICITA
Spasticita
představuje jeden z nejznámějších a nejrozšířenějších symptomů poškození
centrálního nervového systému (Benetin & Kuchar, 1997; Mayer, 2002; Young, 1994). Je významným
symptomem a svízelným problémem při léčbě, rehabilitaci a resocializaci
nemocných u řady neurologických onemocněních, tedy i RS. Spasticita je
těžce definovatelný pojem. Obecně platí, že se dá lépe rozpoznat, než-li
definovat (Mayer, Grulichová & Bazala, 1999). Young pod pojem spasticita
a spastická obrna v širším slova smyslu zahrnuje spastickou dystonii,
centrální a eventuelně spastickou obrnu, reflexně indukované spasmy a
hromadné (mass) flekční reflexy na DK spojené s evakuačními reflexy a autonomní
hyperreflexií (Mayer, 1997; Young, 1994). Mayer &
Konečný (1998) uvádí, že je nutné nejen z neurofyziologického,
ale i didaktického a praktického hlediska mezi těmito pojmy rozlišovat.
Spasticita je často definována podle
Lanceho (Pavlů, 1999, 138; Mayer, Grulichová & Bazala, 1999,
102): „…jako motorická porucha, projevující se zesílením tonických
napínacích reflexů, respektive proprioceptivních šlachových reflexů, v
závislosti na rychlosti protažení svalu; je podmíněna zvýšenou excitabilitou těchto reflexů, která
je součástí centrální parézy. Mayer (1997a, 42) však upozorňuje, že:„…obecnou,
přesně výstižnou a koncizní definici spasticity není možné podat.“ Spasticita
může být dynamická, reakce na rychlé protažení; anebo může být trvalá,
klade odpor jakémukoli protažení svalu. Mayer & Konečný (1998) uvádějí, že u každého nemocného
s centrální poruchou hybnosti nalézáme komplexní poruchu svalového tonu,
označovanou jako spastickou dystonii. Na různých svalových skupinách se pak
mohou objevovat spasticity v úzkém slova smyslu. Ty Mayer rozlišuje
na: fázicky podmíněnou spasticitu, rychlostně nepodmíněnou neurogenní
plastickou spasticitu-rigiditu a změny viskoelastických vlastností
myofasciálního komplexu. Konkrétní svalová skupina může být v různých
pohybových programech hypotonická i hypertonická (Mayer, 2002b).
Bobathová uvádí, že spasticita
se projevuje neschopností vykonávat selektivní pohyby a nemocný je ovládán
svou abnormální reflexní aktivitou, která narušuje jeho normální činnost.
Vyskytuje se v určitých vzorcích patologické koordinace a většinou se
neomezuje jen na několik svalů. Antagonistické svalové skupiny spastických
agonistů je obtížné volní cestou
aktivovat (Bobathová, 1997). Mezi spastickými a utlumenými svaly
dochází ke svalové nerovnováze (Trojan at al., 2001).
Spasticita je komplexem řady
patofyziologických jevů a nemůžeme ji oddělovat od jiných příznaků centrální poruchy hybnosti, které
jsou následkem poškození pyramidového i extrapyramidového systému (Barnes, 1993; Young 1994). Spasticita jako taková není
způsobena lézí centrálního-pyramidového motoneuronu, ale především poškozením
struktur obecně nazývaných jako mimopyramidové. Jsou to dráhy jdoucí
z mozkové kůry do retikulární formace, nucleus ruber a do tekta
mesencephala. Na ně navazují dráhy retikulospinální. Na vzniku spasticity
se uplatňují také descendentní systémy drah, které ovlivňují eferentní
systémy míšního segmentu, ale nejsou přímou součástí tractus corticospinális,
ale mají k němu bezprostřední anatomický i funkční vztah (Mayer, 1997a; Trojan et al., 1990). Spasticita, jako
reflexní změna, společně s ostatními reflexy, vzniká zejména následkem ztráty tlumivého působení mozku. Různým dílem se na
jejím vzniku podílí zvýšená dráždivost gama motoneuronů, méně již alfa
motoneuronů (Trojan et al., 2001; Bobathová, 1997). Podle
součastných představ je spasticita
způsobená spíše dlouhodobou redukcí inhibice, nikoli vzestupem excitace,
a je zprostředkována řadou interneuronů (Mayer, 1997a).
U spastického pacienta se pohyby jeví jako
stereotypní a typické. Pacient je fixován pouze na několik patologických
pohybových vzorů, které neumí změnit nebo jen s velkým úsilím. Proto se
vyhýbá pohybům, které vyžadují neustálou změnu a adaptibilitu. Těžká
spasticita znemožňuje pohyb, mírná umožňuje některé pomalé pohyby nebo hrubé
pohyby s ještě celkem „normální koordinací“. Jemné selektivní pohyby jsou
většinou nemožné, popřípadě jsou vykonávány velmi neobratně (Bobathová, 1997).
Spasticita úzce souvisí s pohybem a způsobuje značnou část motorického
deficitu. Součástí projevů spasticity je zvýšení myotatických projevů
a klonu (Young, 1994). V některých případech, jako u míšní spasticity, je
napětí tak veliké, že ani jeden z těchto symptomů se neprojeví (Trojan at
al., 2001).
Neurologové
testují spasticitu stanovením stupně odolnosti svalu vůči pasivnímu napětí.
Odpověď je charakterizována, jako přehnaná reakce na protažení svalu. Je
označována jako „fenomén sklapovacího nože“ (Lenský, 1996). Jestliže vykonáváme
pohyb proti spasticitě, nastává odpor charakterizující i stupeň
spasticity, „…stupeň, kterým spasticita
narušuje možnost pohybu“ (Bobathová, 1997). Bobathová upozorňuje, že testování
jednotlivých svalů a svalových skupin bez ohledu na polohu hlavy, trupu nebo proximálních
kloubů poskytuje rozdílné a zavádějící výsledky, které neinformují
o funkčním využití. Mayer shodně popisuje, že je vhodnější hodnocení
spasticity v pojmech poruch motorického programu s jeho realizací, a
v pojmech časoprostorového rozložení aktivace svalů a motorických
jednotek. Svalový tonus se může lišit při testování ve statické nebo konkrétní
motorické aktivitě. Spasticita je měnlivá, její intenzita je závislá na
neustále se měnícím stavu centrální excitace pacienta, což je důvod, proč
je vhodnější testování s pohybem. Obě složky jsou totiž neoddělitelně
spjaty (Mayer, 2002). Bobathová upřednostňuje testování pohybů, které nemocný
dokáže vykonat. Získává tak informaci nejen o odporu vůči funkčnímu vzoru, ale
také informaci o pohybech, které pacientovi překážejí (Bobathová, 1997). V běžném
klinickém hodnocení spasticity používáme Ashworthovu stupnici (příloha, tabulka
2) nebo její modifikace (příloha, tabulka 3).
Existuje mnoho teorií, na jejichž
základech jsou preferovány jen určité rehabilitační intervence. Tento omezený,
preferenční přístup využívající pouze jednu techniku se jeví jako
kontraproduktivní (Pavlů, 1999). Rehabilitační postupy u centrálních poruch hybnosti, zvláště
jsou-li spojeny se spasticitou, by měly být komplexní, orientovány na všechny
projevy dané motorické poruchy. Při redukci následků spasticity může být
úspěšný jen multidisciplinární přístup (Mayer, Grulichová & Bazala, 1999).
Jak uvádí Pavlů, je účelné využívat podle stavu a reakce pacienta různých
terapeutických elementů, s jejich vhodnou kombinací. Preference rutinních
metodických postupů či metodik není žádoucí.
Cílem komplexní péče je zlepšení kvality
života a jednotlivými složkami působení jsou:
- zlepšení motoriky a mobility;
- prevence kontrakur a zabránění vzniku
fixovaných deformit končetin;
- zmírnění bolestí;
- ulehčení ošetřovatelské péče a
zlepšení osobní hygieny;
- prevence potřeby operačních korektur;
- podpora sebevědomí nemocného a
motivace;
-
podpora sociálních kontaktů a integrace nemocného do společnosti
(Benetin & Kuchar, 1997).
Komprehenzívní terapie
spasticity začíná pátráním po podnětech, které mohou spasticitu vyvolávat nebo
zhoršovat. Nepochybně ji zhoršují: zarostlé nehty, kuří oka, trofické defekty a
zejména dekubity, varixy, nerozpoznané fraktury. Významnou iritací jsou: plný
močový měchýř, močové infekce, nevhodně zavedený katetr, obstipace, ale také
bandáže, obvazy, dlahy, nebo nevhodná poloha na vozíku. Často se zapomíná na nevhodnou obuv nebo
těsné ponožky a oděv. Nesmíme zapomenou ani na aspekty psychické a sociální
(Barnes, 1993; Kobsa, 1966; Obrda & Karpíšek, 1971; Mayer & Konečný, 1998; Young, 1994). Při
rehabilitaci je nutné myslet na rozdílný projev spasticity během koncentrických a excentrických
svalových aktivit. Spasticita je větší a motorický výkon je horší u koncentrických pohybů, zejména pak při
vyšší rychlosti a svalové síle, naopak relativně vhodná je excentrická kontrakce (Mayer, 2002b).
Ke snížení spasticity
napomáhá:
- pomalé setrvalé manuální protahování spastických svalů;
- protahování pomocí závaží;
- polohování v pozicích s protažením;
- aplikace dlah a ortéz;
- protrahovaná aplikace chladových stimulů;
- dlouhodobý účinek tepla;
- vibrace nízké frekvence;
- rychlé střídání recipročních pohybů;
- pomalu opakované dotyky;
- setrvalý velkoplošný dotyk;
- elektrostimulace antagonistů;
- vazivová masáž i některé jiné druhy masáže (Pavlů, 1999).
Protažení
svalu je významným zdrojem aferentace, která zpětně usnadňuje eferentní nervové
motorické odpovědi (Pfeiffer et al., 1976). Z nových poznatků,
se pasivní protahování svalů jeví velmi důležitou složkou tlumení
spasticity. Není-li sval dlouho protahován, dochází ke snížení viskoelasticity
svalových vláken, a to zvyšuje excitabilitu svalových vřetének
(Pavlů, 1999). Pravidelné
protahování brání vzniku kontraktur, zkrácení kloubního pouzdra a může snížit
hyperaktivní napínací reflex a zlepšit motorickou kontrolu (Obrda &
Karpíšek, 1971; Pfeiffer
et al., 1976 a další). Účinek protažení trvá podle Katzeho až několik
minut, a je ve vztahu k mechanickým změnám svalově-šlachové
složky a také k plastickým změnám CNS (Katze, 1996). Opakované protažení
spasticitu snižuje. Jestliže chceme využívat maximálního protažení, podle
Kabatova postřehu je nutné vykonávat pohyb v diagonále, protože většina
svalů se upíná na kost nikoli ortográdně, ale šikmo (Lenský, 1996; Pfeiffer et al., 1976). V léčebné
rehabilitaci má protažení svalu velký význam u těch svalů , které mají podle
svalového testu hodnotu 0 nebo 1 a nejsou aktivně schopny změnit polohu kloubu.
Jejich protažení je vždy možné. Při protažení cítíme u centrálních obrn odpor,
který je vnímán i pacientem. U
plegických pacientů se zachovaným proprioceptivním čitím vzniká facilitace
protažením nejen vlastního svalu, ale současnou iradiací a facilitací i
všech synergistů, například: protažení m.tibialis anterior facilituje zároveň
m.illiopsoas, který se účastní globální trojflexe DK (Pavlů, 1996, 1999).
K vlastnímu
protažení celého svalu používáme metodu postfacilitační inhibice (PFI), která
využívá reflexních mechanismů na úrovni segmentu. Provádíme co největší
izometrickou kontrakci v opačném směru, než je omezení pohybu,
a to po dobu 7s. Následuje uvolnění a pasivní protažení
v opačném směru trvající asi 10s. Podobnou technikou je
postizometrická relaxace (PIR), která využívaná minimální kontrakci příslušného
svalu proti odporu, kterým je terapeutova ruka. Kontrakce je 10s a je
následována relaxací. Metoda PIR není
metodou k přímému protažení svalu, ale k ovlivnění lokálních spasmů,
s cílem selektivní inhibice vláken s největší reaktibilitou
(Haladová, 1997). S metodou PIR je principově shodná metoda antigravitační
relaxace (AGR). Odlišenost je v dosažení izometrické kontrakce proti
odporu, kterým je působení gravitace, není zde
potřeba aktivního odporu fyzioterapeuta. Doba izometrické kontrakce a
relaxace se prodlužuje na 21 až 28s. Pacient musí být poučen
o využívání facilitačního vlivu pohledu a nádechu, a ihnibičním vlivu
výdechu (Haladová, 1997; Zbojan,
Čelko & Stebingerová, 1991).
Jednoduchého
protažení zkrácených měkkých tkání pohybem do krajních poloh využívá metodika
strečinku. Je spojený buď se silovým rytmickým pohybem, jako při
aerobiku; anebo je statický, který je
vhodnější, protože je spojen s výdrží v určité poloze. Tento
mechanismu je základem hathajógy, nebo naopak, jak uvádí Kombercová a Svobodová
(2000), právě zdravotní cvičení a strečink vycházejí z jógy. Možná právě
toto je důvodem tak častého využívání
východních cvičebních systému: jógy, tai-chi, chi-chung a spousty jiných, které
spočívají v řízeném pohybu a procítění dechu. Jógová cvičení jsou velmi
vhodná, jsou zaměřena na protažení
zkrácených svalových skupin, což umožňuje zvětšení kloubní pohyblivosti.
Při jógovém cvičení se dodržují krajní polohy, ve kterých se setrvává
v poměrně dlouhé výdrži, čímž dochází k izometrické kontrakce svalů.
Ta je vhodná pro následné protažení. Ve výdrži dochází také ke zpevnění svalů oslabených.
K tomuto je nezbytné dostatečné uvolnění prohlubované pravidelným
dýcháním. S každým nádechem se zvětšuje svalové napětí a s každým výdechem se uvolňuje.
Zkrácené svaly se tak každým výdechem při uvolnění postupně protahují, zatím
co oslabené svaly se posilují. Výsledek je výraznější při soustředěné
pozornosti, což je současně forma relaxace, která je vhodná pro psychiku
nemocného (Blechová, 1983; Kombercová & Svobodová, 2000).
Protažení pomocí
reflexů. Reflex je převod vzruchů z receptoru nervovou cestou
k výkonnému orgánu. Probíhá reflexním obloukem, který se skládá
z receptoru, dostředivé dráhy, centrální části reflexu, odstředivé dráhy a
výkonného orgánu. Centrální část je tvořena synaptickým spojením různého počtu
neuronů. Každá reflexní odpověď představuje velmi účelný pohyb. Nejjednoduššími
reflexy jsou myotatické, vyvolané prudkým natažením svalu. Všechny ostatní jsou
složitější, účastní se jich již řada vmezeřených interneuronů (obranné reflexy,
kašlací reflex, tonické šíjové a labyrintové reflexy). Nesporný
je facilitační vliv asymetrických hlubokých šíjových reflexů, které jsou
podle Brunnströmové základní facilitační technikou. Nejvýhodnější se je
podmiňování pohybu šlachovými reflexy na HK a DK a podle toho, zda
facilitujeme flexi nebo extenzi, otočíme hlavu. Obličejem ke cvičené paži
zvyšujeme na této straně tonus extenzorů, na straně tylní tonus extenzorů klesá.
Symetrické šíjové reflexy můžeme vyvolat předklonem nebo záklonem hlavy.
Předklon zvyšuje napětí na extenzorech DK a klesá tonus na HK, při záklonu
naopak. Využíváme i obranných reflexů, např. podráždění chodidla ostrým
předmětem, které vyvolá obranou trojflexi, anebo tlak do dlaně, vyvolávající
úchopový reflex, aj. (Káš, 1997; Pfeiffer et al., 1976).
Protahování pomocí závaží.
Jako závaží můžeme využít hmotnosti vlastních končetin, a to v situacích,
kdy cíleně měníme polohu končetin nebo těla. Chceme-li zvýšit zátěž, využijeme
váhy břemena. Ztížení pohybu zajišťujeme manžetovým závažím. Odporovou
technikou je i kladkové cvičení, kde fixační kladka nemění účinek závaží, ale
pouze směr jeho působení. Podle umístění kladky při pohybu končetinou se mění
účinek závaží, který může průběžně klesat z maxima, stoupat
na maximum, anebo se střídavě měnit. Cvičení pomocí kladky můžeme
aplikovat na všechny svalové skupiny, zejména na svaly ovládající velké
klouby. Výhodou je objektivní
měření zátěže a možnost měnit
podmínky dle aktuální potřeby pacienta. Kladka umožňuje využít gravitační sílu
v potřebném, libovolném směru (Lánik, 1985). Techniku cvičení se závažím
přes kladky a proti gravitaci propracovali De Lorme a Smithová. Je to odporové cvičení v nejrůznějších
směrech využívající se spíše ke zvětšení síly a hmotnosti svalové
tkáně. Daleko cennější
je odporované cvičení, kde odpor představuje fyzioterapeut, který zároveň
psychicky stimuluje a koriguje
pacienta. Odporovaného cvičení s rotační komponentou,
kde můžeme měnit směr a velikost odporu, využívá Kabatova technika.
Cvičení proti odporu není omezeno jen na agonistu, ale vždy iradiací působí
současně na synergisty. S narůstající únavou se při odporovaném cvičení
pohyby stávají stereotypnějšími. Zpočátku je standardnost pohybu malá, ale čím
větší je kladený odpor a čím větší je únava, tím je zřetelnější uniformita
pohybu (Lánik, 1985; Lenský, 1996; Obrda & Karpíšek, 1971).
Polohování je
nedílnou součástí komprehenzivního přístupu při ovlivňování spasticity. Obecným
cílem je: prevence dekubitů, prevence vzniku kontraktur a svalových
zkrácení, vyhýbaní se asociačním reakcím, zvýšení senzomotorické stimulace,
zajištění neutrální polohy v kloubech, facilitace dýchání a činnost
vnitřních orgánů, facilitace psychiku změnou vizuálního kontaktu
(Klusoňová & Pitnerová, 2000). Polohování můžeme kombinovat
s použitím metody AGR a jiných technik, nebo využíváme přímo
„antispastických poloh“. Jak uvádí Lánik (1985), u spastických adduktorů je
touto antispastickou polohou abdukce DK v lehu na zádech, kterou udržujeme
vložením polohovacího trojúhelníku mezi rozkročené končetiny. Nejběžnější
poloha na zádech často provokuje, cestou tonického labyrintového reflexu,
extenzorovou spasticitu. Tomu můžeme předejít polohou na břiše (Barnes, McLellan
& Sutton, 1993; Mayer & Konečný, 1998).
Tato poloha na břiše je prevencí velmi časté flekční kontraktury kyčelního
kloubu (Laník, 1985). Polohování používáme před i po cvičení. Snaha je preferovat relaxační polohy podle možností, ale co nejdéle během dne.
Jak uvádí Blechová (1983), právě
reflexní inhibiční poloha je nejúčinnější pro globální snížení svalového
hypertonu. Polohu vždy individuálně vyhledáváme, ale obecně se pro spastiky
využívá již zmíněná pronační
poloha na břiše a současně považována za relaxační (Blechová, 1983). Při
samotném ovlivňování spasticity je možné využívat nastavení končetiny do určité
polohy, čehož využívali Mayer, Grulichová & Bazala ve své studii.
Jednalo se o nastavení končetiny a
segmentů do krajních poloh, obvykle ve vzorci nebo směru antigonistickém
či recipročním k omezenému rozsahu pohybu. Výdrž v této poloze je
několik desítek sekund. Výsledkem je uvolnění spasticity i zlepšení
pasivního a aktivního pohybu ve směru
původně omezeném, a jak výše zmínění autoři zjistili dojde i k
uvolnění zkrácených svalů. Tyto manévry jsou úspěšné především u extenzorové
spasticity DK (Mayer, Grulichová & Bazala, 1999).
Aplikaci dlah a ortéz používáme při úpravě kontraktur
nebo spasticity, kterou se nedaří jinak ovlivnit. Všechny pomůcky musí být
lehoučké a neměly by nikde tlačit
a utiskovat. Aplikace dlah a ortéz má smysl v širším
interdisciplinárním programu. K usnadnění chůze se uplatňují vhodné
ortopedické aparáty, k denním činnostem využíváme drobných pomocných předmětů:
oděvy se zdrhovadly místo knoflíků,
obuv s přeskami, toaletní
potřeby a nářadí k práci, jídelní příbory. K samostatným
přesunům je třeba přizpůsobit lůžko i vozík. Vhodné je odstranit prahy, kliky
upravit pro snadné otevírání, stěny opatřit zábradlím, nesmíme zapomenout ani
na úpravu WC a koupelny (Obrda & Karpíšek, 1971; Mayer & Konečný, 1998; Pfeiffer, 1990).
Důležitým prostředkem působení je i kryoterapie.
Aplikací chladu zvyšujeme práh pro
stimulaci. Účinek je přímo dán snížením teploty svalu a jeho přetrvávání
je způsobeno vazokonstrikcí a působením izolační tukové podkožní vrstvy.
Mayer & Konečný (1998) upřesňují, že aplikace chladu by měla být
na oblast výstupů kořenů a paravertebrální svalstvo v segmentech
odpovídajících spastickým svalům, popřípadě je účinná i aplikace na šlachy
paretických svalů.
Na sval oslabený centrální obrnou aplikujeme i vibrace,
které potencují jejich volní stah. Umožňují volní pohyb tím, že nepřímo
inhibujeme jejich spastické antagonisty (Trojan, Druga & Pfeiffer, 1990). Vibrační
masáž šlach fázických svalů je možné provádět kosmetickým masážním strojkem. V
oslabeném svalu vyvoláváme tonicko-vibrační reflex, kterým podporujeme iniciaci
pohybu a tlumíme aktivitu antagonistických spastických svalů (Blechová, 1983).
Vibrační stimulací působíme kolmo na šachu paretického svalu nejdříve 1 minutu,
při příznivém efektu 5-10 minut. Účinnou frekvencí je 100 až 200 Hz a efekt
může přetrvávat až půl hodiny po ošetření (Mayer & Konečný, 1998).
Využití
exteroceptivního působení. Pokud působíme ve smyslu masáže, celková klasická masáž u spasticity není
vhodná, využíváme částečné masáže chabých, fázických svalů (Blechová, 1983).
Můžeme využívat masáží ruční, podvodních, vířivých, segmentových, reflexních,
vibračních. Vždy působíme krátce, lehce, spíše formou roztírání, hnětení,
stiskání, tepací hmaty vynecháváme (Lenský, 1996). K exteroceptivnímu
dráždění můžeme použít i kartáčování nebo dráždění štětcem v blízkosti
úponů utlumených svalů (Blechová, 1983), těchto prvků využíváme samostatně nebo
v rámci metodiky Roodové, techniky PNF, aj. Využíváme i tonizující
masáže chodidel, například oblázky, což můžeme doplnit o střídavou nožní
koupel (Lenský, 1996). Mayer, Grulichová & Bazala (1999) využívali tlakové stimulace
vybraných aktivních zón a bodů. Používali jednak antispastické body a sestavy podle Vojtovy metody, ale i méně
známe body, včetně bodů ležících v bezproblémovém dosahu nemocného.
Jednou
z nejstarších technik, kterou můžeme využít je akupunktura. Kromě tradiční
čínské techniky zavádění jehel, je vhodné moxování nebo elektrostimulace. Další
technikou je stimulace aktivních bodů v blízkosti motorických bodů
příslušných spastických svalů a jejich antagonistů. Vhodná je i kombinace
akupunktury s aplikací terčíkových magnetků na příslušné aktivní body,
magnetopunktura (Rusňák, 1983).
K rychlému
snížení spasticity používáme „pumpování“, které je uváděno Kabatem a
Briskerovou. Je to rychlé střídání flexe a extenze např. v kolenním nebo
loketním kloubu, přičemž můžeme využívat i PIR. Aby bylo dosaženo svalového
uvolnění v příslušném segmentu, je potřeba dodržet rychlost pohybu a
opakování pohybu asi 10 až 15 krát za sebou. Mayer, Grulichová & Bazala užívali
k ovlivňování spasticity techniky krátkého aktivního pohybu. Pohyb se
provádí ve volném směru, následuje uvolnění a pomalé protažení do směru
původně omezeného. Úvodní záškub musí být co nejkratší, bez nadměrného úsilí a
terapeut musí vystihnout „tání“ svalového hypertonu a provést protažení.
Každé nadměrné úsilí ze strany nemocného i terapeuta ruší účinek metody (Mayer,
Grulichová & Bazala, 1999).
K ovlivňování
spasticity využíváme odlišných konceptů a metodik. Ke zmírnění spasticity,
posílení paretických svalů a k vyvolání volní hybnosti v plegických
svalech používáme veškeré facilitační postupy. Jestliže není možné vyvolat
reflexní facilitační pohybové odpovědi, cvičíme podle svalového testu nebo
využíváme hromadných pohybů pasivně,
dle možností aktivně nebo aktivně s dopomocí (Pavlů, 1999). Facilitační
metody jsou však vhodným, aktivním přístupem k postiženým pohybovým funkcí
a obecně vedou k usnadnění pohybu. Jsou založeny na facilitaci, která je
z hlediska fyziologie sumací nervových podnětů. Vzruchy přiváděné
k presynaptické membráně působí pouze podprahově a samy vzruch nevybaví.
Usnadní však vybavení vzruchu na postsynaptické membráně, sníží práh
dráždivosti, zmenší polarizaci, a tím umožňují vybavení vzruchu, který
by se jinak nevybavil (Trojan, Druga & Pfeiffer, 1990).
Facilitace pomáhá překonat nedostatek spontánních vzruchů a rovněž pomáhá
k dosažení kontrakce a požadovaného pohybu. Principem facilitačních
metod je využití uměle navozených dostředivých podnětů podle určitých
zákonitostí k překonání poškození v odstředivé dráze. Využíváme především
neuroplastických dějů CNS, kdy neuroplasticita umožňuje částečnou obnovu a
náhradu ztracených funkcí jinými strukturami nervového systému. Terapií
posilujeme a modifikujeme tyto přirozené neuroplastické děje a svým aferentním
zásahem budujeme cestu v CNS, která pak může být používána pro spontánní hybnost (Beranová &
Kovačiková, 1998).
Mezi facilitační metody,
které využíváme k ovlivnění spasticity, patří:
Metoda dle sestry Kenny
Elisabeth
Kenyová vypracovala svojí metodu pro léčbu dětské obrny,
k níž zahrnovala i ošetřovatelské postupy (Laník & kol,
1971). Je to analytická metoda, která podle Pfeiffra (1976), nesmí být
zaměňována se svalovým testem, neboť využívá i facilitačních prvků. Cílem
této metody není síla, ale přesná funkce. Pro přípravu k pohybům se
využívá stimulace proprioreceptorů a pasivních pohybů, které jsou uvědoměle
sledovány pacientem. Proprioreceptory dráždíme ruční vibrací, třením šlach, dotykem kůže nad postiženým svalem, ale i pasivním nebo aktivním pohybem
s dopomocí vycházejícího z protažení svalu. Pohyb je veden vždy
přesně ve směru svalových vláken a těsně před každým pohybem, protože po
několika sekundách dochází k adaptaci svalu na novou polohu a
k facilitaci by nedošlo. K zabránění nekoordinované svalové kontrakce
a substituce se používá relaxace mezi jednotlivými cviky. To vše nazýváme facilitačními postupy, které
v době Kennyové ještě nebyly známy (Obrda & Karpíšek,1971;
Pfeiffer et al.,1976; Trojan, Druga &
Pfeiffer, 1991).
Metoda dle Dr. Faye
Metoda byla
vypracována v 40. a 50. létech neurochirurgem Temple Fayem. Svůj přístup
k poruchám hybnosti nazval „neuromoskulární reflexní terapií“ (Pavlů,
1996). Využíval základních nervových drah a zbývajících neporušených pohybových
vzorů, které jsou ovládány prodlouženou míchou a středním mozkem (Obrda & Karpíšek,
1971). Nejpodstatnějšími prvky metodiky jsou: ontogenetická vývojová řada
hybnosti, hluboké šíjové a bederní reflexy, a základní pohybové synergie na
končetinách. S využitím reflexní činnosti tak dosahujeme hybné odpovědi
v ochrnuté končetině. Fay vycházel z fylogenetického vývoje,
z hrubých vývojových pohybových stereotypů, na nichž budoval jemnější
hybnost. K vytvoření diferenciálních pohybových vzorů je však zapotřebí
fungujících subkortikálních automechanismů (Pfeiffer et al., 1976). Fay
popisuje, že za patologických podmínek jsou reflexní odpovědi nadměrné, nikoli
chybné. Proto jich využívá k reflexní
odpovědi pro podporu vývinu svalu, inhibici antagonistů a pro koordinaci
svalového tonu. Používá také pasivní
pohyby prováděné v celkových sdružených pohybových vzorech, které mohou
příznivě ovlivnit i motorickou inervaci, a to zpětnou vazbou přes
propriocepci. Fay upřednostňuje polohu
na břiše vedoucí ke vzpřímenému držení trupu,
které je nezbytné pro nácvik chůze. Nejprve nacvičuje primitivní plazení
vpřed, kdy homolaterální končetiny jdou současně. Následně se využívá
zkřížených pohybových vzorů při plazení heterolaterálním, které je důležité
pro pozdější chůzi. Současně se za vedoucí paží otáčí i hlava, aby se
využilo tonických šíjových reflexů. Pro uvolnění spasticity flexorů prstů
využívá Fay, u pacienta ležícího na břiše, polohy ruky za zády. Pro
uvolnění extenční spasticity na DK využívá polohy na zádech s DK rotovanou asi 30 stupňů zevně a opakovaně
aplikuje obrannou trojflexi. Další možné varianty nácviku jsou polohy klečmo a
spor stojmo. Při chůzi upřednostňuje různé kvality terénu. V současné době
je možno využít jen některých prvků této techniky, neboť jak uvádí Pavlů,
představy shodnosti fylogenetické řady s motorickým vývojem dítěte nebyly
potvrzeny (Obrda & Karpíšek, 1971; Pavlů, 1996; Pfeiffer et al., 1976; Trojan, Druga & Pfeiffer, 1991).
PNF - proprioceptivní neuromuskulární facilitace
Tato metoda byla vypracována Hermanem Kabatem a
spolupracovnicemi Margaret Knottovou a Dorotthy Vossovou (Pavlů, 1999). Její
využití je široké, uplatňuje se u nemocí CNS s poruchami motoriky, ale i u
poškození periferních nervů, ortopedických poruch nebo traumatických
poškozeních. Je to soubor sdružených pohybů, kterých využíváme pro cílené ovlivňování
aktivity motorických neuronů předních rohů míšních. Principem je vyvolat
pohybovou odpověď patřičným podnětovým impulzem, kterým je volní úsilí
z vyšších mozkových center nebo senzorická stimulace. Využíváme
facilitačních prvků jako je kožní vnímavost, tonické šíjové reflexy, kladení
odporu, zpětné zapínání antagonistů, protažení svalu, rytmická stabilizace
nebo využití různých vydrží a hmatů, aj. Základem jsou skupinové pohyby
v několika kloubech, které provádíme v různých polohách a rovinách.
Prioritní je cvičení diagonálních vzorců s rotační složkou, které jsou
nejvhodnější právě pro svůj charakter, který kopíruje šikmý a spirálovitý
průběh svalstva. Kabatova metodika je velmi účinná na procvičení svalstva za
použití proprioceptivní, ale i taktilní facilitace. Technika příznivě ovlivňuje
pohybovou koordinaci, zvětšuje rozsah pohybu, snižuje bolestivost a uvolňuje
případné kontraktury. Ovlivňování spasticity není primárním cílem PNF, ale použité postupy směřují k podpoře
nervosvalové souhry pomocí adekvátní stimulace proprio- i exteroreceptorů,
a tudíž vedou k žádoucímu ovlivnění spasticity. Při cvičení používáme jen takového odporu, který nezvýší nebo
nevyvolá spasticitu, manuální kontakt zajišťuje exteroceptivní stimulace a
pacient se snaží prožívat všechny
pohyby. Stimulací jsou i naše povely, které
musí být jednoduché
a jasné. Rovněž využíváme i stimulace zrakem a k nácviku volní
hybnosti používáme podmiňování nepodmíněných reflexů. Z pomocných
manuálních metod k vyvážení
posturálního svalového napětí se užívá tappingu, což je poklep bříšky prstů na
antagonisty spastických agonistů, anebo brushingu, kartáčování, kterým
stimulujeme kožní exteroreceptory a svalové skupiny pod podrážděným místem.
K tlumení spasticity se uvádí i aplikace pneumatické fixační dlahy,
která udržuje končetinu v antispastickém vzorci (Lenský, 1996; Haladová, 1997; Hromádková, 1999; Pfeiffer, 1976; Pavlů, 1999; Trojan, Druga & Pfeiffer, 1990).
Metoda vypracovaná na neurologické klinice FVL KU
Metoda
Miřatského, Obrdy a Beránkové, která využívá reflexních mechanismů pro obnovu
pohybové aktivity. Využívá se zejména pro pacienty s poškozením na úrovni
plégie, kde aplikuje: obrannou trojflexi, šlachookosticové reflexy, poklep na
extenzory zápěstí, Justerův reflex. Využíváme i vlivu šíjových reflexů
s účinkem na předcházející reflexy a vlivu Reimistovy synkinézy,
symetrické abdukce v kyčelním kloubu s následnou addukcí (nemocnému,
ležícímu na zádech, pasivně prudce překřížíme extendované DK a dáme povel
k roznožení a klademe odpor). Při paréze používají: stimulaci prudkým
pasivním pohybem a odporem proti pohybu po předešlé stimulaci protažením nebo
použití reflexů. Opět je využíváno šíjových reflexů i masových souhybů
podle Kabata. U této techniky je nutná spolupráce rehabilitanta a v návaznosti
na dané postupy využívají pro nácvik volních pohybů i elektrostimulce
(Pfeiffer et al., 1976).
Metoda dle Brunnströmové
Jak uvádí Pavlů,
u nás je metoda velmi zřídka využívána, větší pozornosti se jí dostává ve
Skandinávii a USA (Pavlů, 1996). Přesto, že Brunnströmová vypracovala svou
techniku zejména pro pacienty s CMP, můžeme využít některých přínosných
elementů této metodiky. Brunnströmová používala nejrůznější reflexní děje
k reedukaci hybnosti. Využívá asociačních reakcí a vlivu tonických šíjových
a labyrintových reflexů, dále flekční nebo extenční synergie, kde je u
určitých složek pohybu důležité jejich posilování, zatím co u jiných tlumení. K
facilitaci volní hybnosti využívá i
„přidružených pohybů“, na HK jsou stejného typu, zatímco na DK
opačného typu. Nechybí ani proprio- a extreroceptivní stimulace
se soustředěním pozornosti na svaly vykonávající činnost, a využití
vzpřimovacích či opěrných reakcí. Léčebné prvky Brunnströmové vycházejí
z poznatku, že zdravá končetina cvičí postiženou končetinu. Začíná se vždy
velkými globálními pohyby v ramenním pletenci, následuje procvičování
pohybů v loketním kloubu a poslední jsou pohyby v zápěstí. Nebo se
cvičí bez přímého spojení, ale při práci, která umožňuje rytmické pohyby obou
končetin (pilování, řezání), a teprve nakonec nacvičujeme pohyby, kdy každá
končetina dělá odlišný pohyb. Přičemž nepostižená končetina dělá pohyby
složité, diferencované, zatím co postižená jen jednodušší, fixační, tlakové
nebo tahové. Tyto prvky jsou již náplní ergoterapeutického výcviku, kde velký
význam má i vzniklý finální produkt, který pacienta motivuje. (Pavlů, 1996; Partridge et al., 1993; Pfeiffer et al., 1976; Somorová, 1993).
Metoda dle Roodové
Tento koncept
Margaret S. Roodové pochází z 50. let a rovněž je v naších zemích málo
známý. Jeho specifickým přínosem je senzorická stimulace k aktivování
paretických svalů. Autorka rozlišuje mezi autonomní reakcí způsobenou
sympatikem a parasympatikem; a somatickou reakcí, kterou
jsou specifické a nespecifické senzorické vjemy. Tvrdí, že existuje úzký
vztah mezi smyslovými a motorickými funkcemi. Rozeznává osm hlavních
ontogenetických stadií a k pohybovému vývoji přiřazuje vývoj
motorický. Základem je teorie, že senzorickými funkcemi lze ovlivňovat motorický
vývoj, a naopak motorický vývoj je závislý na vývoji senzorickém. Rozlišuje
také mezi funkcí vitální a kosterní, přičemž obojí pocházejí z reflexních
dějů vyvolaných stimulací přes trojklaný nerv. Dle Roodové je tato stimulace
trojklaného nervu první, kterou je možno z ontogenetického pohledu využít
k dráždění, s účelem vyvolání pohybu. Proto i směr reedukace směřuje
kranio-kaudálně. Stimulací ledovou kostkou používala k facilitaci C
vláken, které mají vysoký práh dráždivosti a pomocí něj se snažila ovlivnit
gama systém. Naproti tomu přerušované stimuly používala k dráždění
vláken A, které mají nízký práh
dráždivosti. Tím ovlivňovala motorické
neurony alfa a facilitovala fázickou práci svalů. Ke stimulaci Roodová
využívá také kartáčování kožních oblastí, potírání meziprstních prostorů
štětečkem, pomalé potírání kůže, tlak na hlavu shora, rychlé pasivní
protahování svalu nebo opakované krátké tlaky na bříško svalu.
K facilitaci n. trigeminus dávala lžičku do dutiny ústní a tím
vyvolávala chuťové vjemy. K dráždění čichu používala drastičtější stimulů,
jako jsou ocet nebo čpavek (Pavlů, 1996 ; Partridge et al., 1993; Pfeiffer et al., 1976).
Bobath koncept
Metodika byla
založená manžely Bobathovými, kteří ji původně indikovali pro pacienty
s lézemi centrálního motoneuronu, především pro děti s mozkovou
obrnou a dospělé hemiplegické pacienty. Jak uvádí Partridgerová (1993),
Berta Bobathová rozvíjela svůj koncept empiricky od padesátých let minulého
století na základě pozorování. Teoretický podklad byl dodán jejím manželem
Karlem Bobathem. Dnes je základů této
techniky využíváno k léčbě všech neurologických onemocnění způsobených
poruchou mozku a míchy. Tato metodika je neustále doplňována o nové poznatky a
její nová forma je v současnosti známa pod názvem „neurodevelopmental
treatment“ (NDT). Zvláště významnou pokračovatelkou konceptů Bobathový
v rehabilitaci dospělých hemiparetiků je fyzioterapeutka Patricie Davies,
která integrovala kromě vlastních zkušeností i poznatky konceptu podle Affolter
a jiných metod. Hlavním terapeutickým cílem je ovlivnění spasticity,
patologického svalového napětí, ale i ovlivnění patologických koordinační
pohybových vzorů. Jak uvádí Mertin
(1994), tato technika s porovnáním ostatních neurofyziologických přístupů, je jedna z nejvhodnějších pro použití
u RS, zejména pro svou schopnost adaptability k nejrůznějším
senzomotorickým poruchám doprovázejících toto onemocnění. Touto metodikou netestujeme svalovou sílu, ale zaměřujeme se
na funkce, hromadné pohybové vzorce. Při práci vycházíme z toho, že pohyb
je složen z mnoha komponent a vždy jej učíme ve vztahu k nějaké
funkci. Cílem terapie je ovlivnění paretické, ale i neparetické strany,
která reaguje kompenzačně. Rovněž se snažíme dosáhnout možného maxima, snahou
je jít vždy o stupeň dál. Našim limitem jsou schopnosti a možnosti
pacienta.
Při zahájení terapie nejdříve uplatňujeme
antispastické polohování. Spastický vzorec flexe, pronace, addukce prstů a
vnitřní rotace v rameni inhibujeme sepnutím rukou nebo využíváme i extenze
šíje a zevní rotace HK, společně s extenzí lokte, dorzální flexí zápěstí,
supinací a abdukcí palce. Na DK bývá extenční vzorec spasticity, proti kterému
působíme abdukcí, zevní rotací, extenzí kyčle a kolena s dorziflexí prstců
a hlezna a abdukcí palce (Bobathová, 1997). Využíváme také polohy na břiše,
anebo k překonání addukčního spasmu obkročné sezení na židli čelem
k opěradlu (Lenský, 1996). Jak uvádí Pavlů (1999), právě tyto
antispastické polohy a protahování
spastických svalů vedou k adaptaci svalových vřetének na nové podmínky.
Po návratu do výchozí polohy je pak aktivační účinnost aferentních impulzů
snížena. Důsledkem je snížení aktivační pohotovosti motoneuronů a tím dochází i
ke snížení spasticity.
Principem je
důsledné vyhledávání inhibičních poloh zmírňujících patologický svalový tonus
s bezprostředním cvičením správných pohybů facilitovaných podle
vývojové řady lidské hybnosti.Využívá
se klíčových bodů, které pomáhají facilitovat správný pohybový vzorec, a
poskytují i potřebnou fixaci pro nezávislý pohyb. Působením na klíčové
body měníme části abnormálního vzorce. Nejdůležitější jsou proximální klíčové
body ovlivňující tonus a pohyb distálně, tvoří je trup, osový orgán a pletence.
Distálními klíčovými body jsou loket, koleno, ruka, noha a ovlivňují pohyb právě
naopak, proximálně. Klíčové body ovlivňují patologický svalový tonus a vlastní
hybnosti končetin, kontrole svalové aktivity spastického pacienta a usnadnění
pohybu. Produkování představy reflexních inhibičních motorických vzorů vede
k normálnímu pohybovému sledu. Z normálního pohybového vzoru je pak
dosaženo facilitace, usnadnění. Pravidelné opakování těchto aktivit může
zahájit proces motorického učení s využitím plastičnosti CNS, které vede
ke zmenšení spasticity a obnovení selektivní funkce svalu. Tento proces učení
zajištěný specifickým režimem musí podporovat a rozšiřovat tyto schopnosti
v důležitých programech všech denních aktivit. Tento koncept je stále
rozvíjen a je i více zaměřován na běžné aktivity denního života,
proto je často uváděn jako „24hodinový terapeutický proces“, na kterém se
podílí celé okolí pacienta. Nepodceňujeme proto prostředí pacienta a dbáme na
péči o lůžko a spolupráci s rodinnými příslušníky. Důležitým spektrem
terapie je získání zpětné vazby, kladné i záporné. Nezbytným domácím úkolem a
povinností pacienta je pravidelné domácí cvičení a řízená sportovní
aktivita (Bobathová, 1997; Mertin, 1994; Lettinga et al, 1999; Pfeiffer et al., 1871, Partridge et al., 1993; Pavlů, 1996).
Metoda dle Vojty (Vojtův princip)
Zakladatelem je
český dětský neurolog Václav Vojta, působící zejména v Německu. Metoda
byla indikována zejména pro dětské mozkové obrny, avšak dnes nachází široké
uplatnění v neurologii a ortopedii. Tato metoda je diagnostickým
i terapeutickým systémem. Jak uvádí Beranová & Kováčiková (1998),
základním principem je fakt, že
v centrálním nervovém systému jsou
geneticky zakódované motorické vzory, které jsou v něm uloženy
holograficky a ne topicky. Metodika využívá aktivních koordinovaných pohybů,
které se reflexně vybavují manuálním tlakem ve
vybavovacích zónách. Tímto mechanismem současně dochází k úpravě
svalového tonu, tedy i snížení hypertonu a spasticity, nebo naopak
k aktivaci hypotonických svalů (Pavlů, 1999). Jak uvádí Beranová &
Kovačiková, Vojtova metoda je zásahem do geneticky kódovaných pohybových
programů člověka, která umí maximálně využít neuroplastických dějů. Proto
terapeutické modely Vojtovy metody můžeme považovat za test „průchodnosti“
celého CNS. Podstatou je využití základního pohybového stereotypu, jakým je
pohyb vpřed. K tomu se využívá dvou modelů: reflexního plazení
a reflexního otáčení. Reflexní plazení v poloze na břiše
a reflexní otáčení se aktivuje
v poloze na zádech. Oba modely jsou umělé a obsahují složky
ontogenetického vývoje. Tyto globální vzory obsahují svalové souhry, které
vedou ke zdravému motorickému vývoji a můžeme je pokládat za základ
pro zvládnutí bipedální lokomoce. Oba modely jsou aktivovány nezávisle na
vědomí člověka, a to prostřednictvím výchozích poloh a kombinace aktivačních
zón. Vytvořený model se pak uplatní ve
spontánní hybnosti částečně nebo globálně. Po aktivací těchto
základních motorických programů můžeme
teprve rozvíjet i další nadstavbové funkce, které se tvoří učením. Tato
technika nevyžaduje spolupráci pacienta, ale pro svou potřebu přesnosti je
velmi náročnou pro fyzioterapeuty (Beranová & Kovačiková, 1998; Hromádková, 1999; Haladová, 1997; Kovačiková, 2002).
Metoda dle Tardieu
Guy
Tardieu, dětský neurolog, vytvořil tuto
metodu zejména pro DMO. Metodika se věnuje cílené motorické reedukaci
s využitím funkčních možností, zejména těch asociačních oblastí CNS, které
nejsou zcela destruovány onemocněním a dosáhly dostatečného vývoje. Cílem je co možná nejčasnější vypracování
správných pohybových vzorů. To však musí být realizováno dříve, než dojde
k fixaci patologického vzorce. Tento postup vede k snížení
patologické aktivity gama motoneuronu, a tím i ovlivnění spasticity. Velkou
složku této techniky tvoří aferentace z proprioreceptorů, a to ze svalových
vřetének, Golgiho šlachových vřetének i z povrchových receptorů (Trojan,
Druga & Pfeiffer, 1990). Tardier využívá k ovlivňování spasticity
lokální aplikace 40 % alkoholu do motorického bodu. Toto je indikováno
především u gamaspasticity s výrazným „stretch reflexem“ až klonem (Pavlů,
1999; Pfeiffer et al., 1976; Rusňák, 1983).
Metoda dle C. Perfettiho - kognitivní terapeutická
cvičení
Autorem
je italský neurolog Carlo Perfetti. Indikací této metodiky jsou poruchy
motoriky dospělých (hemiplegie, RS, aj.) Základní myšlenkou je snaha
o vytvoření zcela nových pohybových
programů v CNS. K tomu
využívají těchto podstatných vlivů: pocity a vnímání jsou důležitým podkladem
pro každý cílevědomý pohyb; pohybující
těleso je v neustálé senzomotorické interakci s prostředím; kognitivní výkony a strategie jsou
nezbytné pro prostorovou zkušenost pacienta a jsou předpokladem pro optimální
rehabilitaci; prostorová zkušenost vyžaduje, aby se
pacient naučil různé vlastnosti vnímat a na základě vytvoření
si percepčních hypotéz je proměnil v motorické reakce; percepční úkoly různého stupně
obtížnosti podporují kognitivní schopnosti (Pavlů, 2002).
Tato
metodika využívá senzorických informací k vytvoření pohybových programů,
aniž by se snažila využít původních narušených pohybových vzorců (Pavlů, 1996).
Přesto, že Perfetti rozlišuje čtyři typické komponenty symptomatiky spasticity,
o její přímé ovlivnění neusiluje. Není kladen důraz na objevení poruchy
a spasticita je viděna pouze v závislosti na ostatní patologické projevy.
Hlavním cílem je komplexní zlepšení centrálně podmíněných poruch motoriky se
zaměřením na výsledky analýzy „celkové organizace“. Mimořádná pozornost se
věnuje zabránění nežádoucích asociovaných reakcí, které se objevují jako
patologické pohyby a pacient se je snaží využívat místo svých původních
motorických programů. Aby se jejich aktivaci podařilo zabránit, doporučuje
Perfetti střídání poloh segmentů těla či končetin, které se na asociovaných
pohybech nepodílejí (Pavlů, 1996,1999, 2002).
Metoda dle Affolter
Metodika Švýcarky Felicie
Affolter je určena k terapii centrálně podmíněných motorických poruch u dětí i dospělých. Využívá stimulace
propriocepce. Vychází z poznatku, že při poškození centrálního nervového
systému je výrazně omezeno vnímání a zpracování podnětů z okolí, což
stěžuje adaptaci na neustálé změny prostředí i pohybu. Cílem je zlepšení vnímání a zpracování
kinestetických informací s předpokladem usnadnění podmínek reedukace
porušených motorických funkcí. Při terapii vedeme pacienta, za manuální i
verbální podpory, k provádění běžných denních činností, jako je krájení
chleba, loupání ovoce apod. Cílem je získání co možná největšího množství adekvátních taktilních
i proprioceptivních informací. Pacient současně sleduje veškerou svou
činnost zrakem a sluchem a jeho pozornost by neměla být narušována (Pavlů,
1996, 1999; Partridge et al., 1993).
Metoda dle M. Johnstone
Metoda byla založená
Margaret Johnstone zejména pro rehabilitaci pacientů s hemiplegií po CMP a
mozkových poraněních. Cílem je obnovení posturálních, hybných a
senzomotorických funkcí, potřebných ke zvládnutí návyků běžného života, ale i
obnova duševní kompetence a sociální integrace (Pavlů, 1999). Zahrnuje řadu
účinných opatření ke zvládnutí spasticity a abnormálních synergií, napomáhá
k obnově posturálních mechanismů.
Využívá zejména vhodného polohování a manipulace s pacientem,
přenášení váhy na postiženou stranu, tlakové a různé adekvátní senzorické
stimulace. K pohybové reedukaci využívá prvků ontogenetického vývoje.
Využívá i mnoho terapeutických pomůcek, zejména ke snížení
spasticity, jako jsou tvarovatelné dlahy (splinty), labilní sedací plochy,
houpací židle, apod. (Pavlů, 1996, 1999; Partridge et al, 1993).
Motor relearning program dle Carr a Shepherd
Metodu
vypracovaly australské fyzioteraputky Janet Carr a Roberta Shepherd. Technika
založená na principech neuroplasticity, k hlavním zásadám patří eliminace
zbytečné svalové aktivity, zpětná informace o zvládnutí motorických úkolů a
časné procvičování. Primárním cílem je diferencované ovládání svalové aktivity
a snížení spasticity. Získání svalové síly je považováno za druhotné. Celý
koncept se opírá o hlavní zásady Bobath konceptu, které kombinuje
s poznatky dalších autorů a využívá i principů nejmodernější teorie
motoriky. Tato metoda, jak uvádí Partridgeová (1993), odlišuje sedm složek
působení: funkce HK, orofaciální oblast, posazování z polohy na zádech,
vstávání, posazování ze stoje, stání a chůze. Úspěch metody se opírá o snahu
fyzioterapeuta i pacienta zahrnout plégické končetiny do denních aktivit,
povinností a smysluplných
činností. Jak uvádí Lettinga (1999), na rozdíl od NDT prosazuje stereotypní
pohyby související s chybějící složkou, vyžaduje její aktivní trénink
a současně preventivně působí proti kontrakturám. Využívá kognitivních
poznávacích technik k rozpoznání chyb, které pacient provádí během pohybu
(Lettinga et al, 1999; Pavlů, 1999; Partridge et al., 1993).
Metoda konduktivní edukace dle Petö
Zakladatelem
metodiky je maďarský psychiatr a rehabilitační lékař Andreas Petö. Metodika je
určena pro DMO a jiné poruchy motorického a duševního vývoje. Preferuje odborně
vedenou komplexní podporu individuálního vývoje, která je zaměřená na
rozvoj adaptačních, pohybových i duševních schopností. Jak uvádí Hromádková,
Petö neviděl pouze izolovanou poruchu, ale celého člověka. Tvrdil,
že učební a adaptační proces je narušen a porucha učení je základem pro
poruchu pohybovou (Hromádková, 2001). Zahrnuje proto do terapie zabarvené
učení, podporu iniciativy a motivace. Jako stimulační faktory používá hry,
zpěv, rytmus, pohybové aktivity i úpravu prostředí. Důležitá je iniciace a
aktivace a přenesení nenaučených dovedností do aktivit všedního dne. Cílem je
dosáhnutí co možná největší nezávislosti na pomůckách i osobách. Jak Pavlů
uvádí, sice přímé ovlivňování spasticity není
předmětem tohoto konceptu, avšak výsledky „edukace“, které její
ovlivnění obvykle zahrnují, jsou pozoruhodné (Hromádková, 2001; Pavlů, 1999).
Hippoterapie
Hippoterapie je
léčebná tělesná výchova pomocí koně, kde kůň slouží jako terapeutické médium
přenosu pohybů (Rothau, Laser & Ziegler, 1998). Je to metodika
zařazována ke klasickým technikám proprioceptivní nervosvalové facilitace,
přičemž je připodobňována ke konceptu Bobathových (Benetinová, 2000, Horáček
& Páleníková, 1995). Využívá facilitace proprioceptorů ke snížení prahu
dráždivosti motoneuronu
a následnému zvýšení dráždivosti nervových struktur, čímž usnadňuje pohyb.
Indikací jsou všechny neurologické pohybové poruchy, s ohledem na stupeň
spasticity. Cílem hippoterapie je „nechat splynout pacienta s pohybem
koně“ a tím navodit motorickou odpověď, stimulovat motoricky správné odpovědi a
potlačovat patologické. Rovněž dochází k ovlivnění spasticity, ve smyslu jejího
snížení. Kontraindikací jsou však stavy neovlivnitelné spasticity, která
neumožňuje pacientovi ani sed nebo podélný leh na koňském hřbetu (Benetinová,
2000; Horáček & Páleníková, 1995; Rothau, Laser & Ziegler, 1998). V rámci
hippoterapie působí velké množství facilitačních vlivů, které rozlišujeme
na nespecifické vlivy: teplota
koně, taktilní kožní podněty,
vytahování zkrácených tkání podmíněné gravitací a hmotností segmentu, opěrné
reakce, cvičení proti odporu, obranné reakce proti pádu, hluboké šíjové
posturální reflexy, hluboké kyčelní posturální reflexy, labyrintové reflexy,
iradiace podrážděním a uvědomování si proprioceptivních vzruchů při emotivním
prožívání jízdy na koni; a specifické vlivy: krok
koně, rytmické přenášení trojdimenzionálních pohybových stimulů podmíněných
krokem koně, pohyb vpřed jako základ motorického vývoje, a chůze ve stoji jako
základní pohybový vzor (Benetinová, 2000). Hippoterapii volíme
pro facilitaci posturoreflekčních mechanismů, normalizaci svalové tonu,
koordinaci pohybů, rytmizaci organismu, reedukaci chůze a její propagaci do
centra, narušení patologických, často spastických stereotypů, a pro vytvoření
nových pohybových stereotypů, ale také její účinek na psychiku nemocného
(Benetinová, 2000;
Horáček & Páleníková, 1995). Jak uvádí Pavlů (1999) je nutné
zvolit individuální formu a dávku
hippoterapie, a je nutná i značná opatrnost, neboť redukce spasticity
po terapeutické jednotce může dosáhnout takového stupně, že u běžně
mobilního pacienta se po sestupu z koně může projevit selhání dolních
končetin.
Biofeedback
Cvičení
svalové síly s využitím Biofeedbacku, neboli použití zpětné vazby, kde
principem je využití některých receptorů k vědomé kontrole pohybu a napětí
svalů. Nejednodušší je použití zrcadla nebo kontroly fyzioterapeuta. Technika
zpětné informace využívá i akustického nebo optického signálu a je založena na:
EMG záznamu aktivace svalů při běžných činnostech; registrace postavení kloubů; registrace mimovolního kolísání těla
(Pavlů, 1999).
Elektrostimulační metody
Fyzikální terapie snižuje spasticitu
jen na určitou přechodnou dobu, které by mělo být efektivně
využito. Proto je vhodné, aby vždy po aplikaci procedur fyzikální terapie
následovala cvičební jednotka.
Jak Poděbradský
s Vařekou uvádějí, Lee poprvé v roce 1950 popsal využití
elektroterapie při stimulaci spastických svalů, kdy použil prolongovanou
kontinuální nízkofrekvenční (nf) terapii v intenzitě nadprahově motorické,
a později se začala preferovat stimulace paretických antagonistů. Významné se
však jeví využití spojených impulzních proudů, jejichž cílem je upravit
narušenou reciproční souhru postižených svalových skupin. Můžeme využít
spřažených impulzů dle Hufschmita, s bipolární aplikací pomocí čtyř
deskových elektrod na jednotlivé dvojice svalů, které jsou pro daný pohyb
antagonisty. Jako první je podrážděn spastický agonista, kde délka pravoúhlého
impulzu je 0,2 - 0,5 ms s frekvencí 0,7 - 1,0 Hz, o napětí 700V. Zpoždění
stimulace antagonisty je 100 - 300ms. Intenzita je nadprahově motorická. Dále
využíváme spojených impulzních proudů dle Jantsche. Metoda
je dvouokruhová, kde agonista je stimulován trojúhelníkovými impulzy o
délce 100 -300 ms, zatím co antagonista sérií impulzů s délkou 0,1 - 0,3
ms, frekvencí 50 Hz a délka série je 1 - 5s. Intenzita je nadprahově
motorická s dobou aplikace 15 minut. Edel využíval čtyřokruhové aplikace
s osmi elektrodami, kdy elektrody jsou umístěny na motorické body svalů.
První okruh: m biceps brachii (agonista 1), druhý okruh: m.triceps brachii
(antagonista 1), třetí okruh: flexory prstů (agonista 2), čtvrtý okruh:
extenzory prstů (antagonista 2). Agonisté jsou drážděni impulzy o délce
0,3 ms s frekvencí 0,16 Hz. Antagonisté sérií impulzů o délce 0,1 ms,
frekvencí 30 Hz a délkou série 1950 ms. První je stimulace agonisty 1, se
zpožděním 50 ms je stimulován antagonista 1, navazuje stimulace agonisty
2, se zpožděním od předešlého 2050 ms a nakonec stimulace antagonisty
2 se zpožděním 2100 ms po agonistovi 2. Další stimulace agonisty 1 se
provádí po 6100 ms. Dále je využíváno funkční elektrické stimulace,
aktivační elektrické stimulace. Při níž dochází k vybavení
kontrakce určitých svalů při pohybu, na kterém by se tyto svaly měly podílet.
Podporuje tedy motorické učení. TENS se využívá k ovlivnění vrátkového
mechanismu pro utlumení bolesti, která často doprovází a také mnohdy provokuje
spasticitu. Mayer & Konečný uvádějí
i použití magnetoterapie s aplikací pulzního magnetického pole nejen
na spasticitu, ale je možné i využití u únavnosti, spojené s RS (Pavlů,
1999; Poděbradský & Vařeka, 1998)
Medikamentózní ovlivnění spasticity
Jednou z možností terapie je systémové podávání
myorelaxancií, a perorálně nebo parenterálně. Tato léčba je však
neselektivní a u relativně mobilních
pacientů může vést spíše ke škodě, zhoršení chůze i stoje. Příčinou je
paradoxní oslabení svalové síly u nepostižených svalových skupin a nedostatečný
účinek na svaly spastické. Nevýhodou je i popisované snižování účinku
při dlouhodobém podávání a zvyšující se riziko vedlejších účinků, které
roste s postupnou nutností aplikace vyšších dávek.
K zesílení presynaptického tlumení proprioceptivních aferentací je indikován baclofen a diazepam; tizanidin snižuje dráždivost v polysynaptických reflexních spojích; dantrolen působí ve svalu a způsobuje difúzní oslabení svalové kontrakce. Průlomem v léčbě je aplikace botulotoxinu, v roce 1989 byla publikována první studie hodnotící účinek Botulotoxinu v léčbě spasticity. Jak uvádí Bareš & Kaňovským (2002), mnohé rozsáhlé i dvojitě slepé studie prokázaly pozitivní efekt lokálních injekcí botulotoxinu na zlepšení klinického stavu pacientů, a došlo zejména ke zlepšení spasticity. Tyto blokátory nervů blokují ireverzibilně neuromuskulární spojení a důsledkem je vznik chabé periferní obrny v místě aplikace. V průběhu asi 3 měsíců dochází k vytvoření nových spojů mezi nervem a svalem. Novou metodou léčby je i účinek cannabinoidů - aktivní složky marihuany, které se přímo vážou na příslušné receptory a dovedou ovlivnit nejen spasticitu, ale i třes u RS. Další možností terapie spasticity jsou chirurgické prodlužovací operace na svalech nebo mikrochirurgické úpravy na nervech (Bareš & Kaňovský, 2002; Lenský, 1996; Malý, 1999; Kostiuk, 2000).
3 PORUCHY KOORDINACE
Poruchy
koordinace úzce souvisí s poruchou svalového tonu. U jednotlivého
spastického svalu dochází k inkoordinaci mezi stupněm aktivace svalu a
vývojem jeho napětí. Reciproční inervace, tj. vystupňovaná souhra mezi agonisty
a antagonisty, která umožňuje běžný pohyb, nefunguje normálně. Pokud
spasticitu hodnotíme z pohledu pohybového aparátu jako celku, dochází
k abnormálnímu výkonu a narušení pohybových programů. Dochází k narušení
časoprostorové distribuce svalového tonu, ale i plynulého náboru a aktivity
motorických jednotek, a timingu nástupu relaxace během výkonu. Porucha koordinace
je mezi antagonisty a agonisty, mezi proximálními a distálními svalovými
skupinami, ale i mezi svalstvem obou stran. Vede k poruše provádění
izolovaných pohybů a poruše plynulého a efektivního pohybu (Bobathová, 1997; Mayer, 2002; Mayer, Grulichová & Bazala, 1999).
Jelikož
spasticita, porucha svalového tonu úzce souvisí s poruchou koordinace
pohybu, můžeme k obnovení a znovuzískání koordinovaných pohybů použít
stejných prvků a metodik, jako k ovlivňování spasticity. Zmírnění a odstranění
spasticity je nezbytné pro ovlivnění volní koordinované účelné motoriky
(Blechová, 1983).
Jiným hlediskem
jsou poruchy koordinace způsobeny poruchami mozečku. Mozeček je důležitým
integračním a koordinačním centrem mimovolní hybnosti i volního pohybu. Je
spojen s mozkovou kůrou motorickou i senzorickou, se součastným
připojením k senzitivním vzestupným drahám (Trojan,
Druga & Pfeiffer, 1990). U nemocných s mozečkovým postižení
nejsou výrazné parézy končetin, přesto však nemocný není schopen chůze. Příčinou
jsou závratě, instabilita, pohybová inkoordinace, adiadochokinéza a intenční
třes (Tichý, 1998). Pokud dojde k destrukci malé části mozečkové kůry,
nedochází k poruchám hybnosti, protože zbytkový kortex je schopen
kompenzovat toto poškození. Pokud dojde k postižení cerebellárních jader,
vzniká syndrom mozečkové ataxie (Králíček, 1985). Porucha mozečku je
charakterizována disharmonickými pohyby (Trojan, Druga & Pfeiffer,
1990). Porucha vermis mozečku způsobuje
poruchu stability stoje a chůze, nazýváme ji velkou asynergií (Tichý, 1998).
Archicerebellum, které je funkčně
spojeno s vestibulárním systémem a podílí se na udržování vzpřímené polohy
těla (Tichý, 1998). Společně s retikulárním systémem zajišťuje vzpřimovací
reflexy a facilituje retikulární formaci. Při jeho lézi dochází k těžkým
poruchám rovnováhy. Pozorujeme „ataktický stoj a chůzi“, které jsou
nejisté, o široké bázi, s titubacemi na všechny strany, jejichž směr není
závislý na poloze hlavy a nedochází ke zhoršení při zavření očí (Králíček,
1985). Spinální mozeček se podílí na udržování rovnováhy, analyzuje
informace z proprioreceptorů a má úzký
vztah k řízení svalového napětí. Řídí rovnováhu mezi podrážděním a útlumem
na úrovni proprioceptivních reflexů a působí tlumivě zejména na antigravitační
svaly. Při jeho poškození jsou výrazné poruchy stoje a chůze. Jak Hartl (1991)
uvádí, tato chůze se projevuje nepravidelnými, hypermetrickými pohyby
končetin a jejich širokou bází a opileckou chůzí, která je vrávoravá,
cik-cak, se zvětšenými souhyby HK. Současně vázne součinnost svalstva DK,
pánevního pletence a trupu, což se jeví
jako když DK jdou a trup stojí. Mozečkové hemisféry, neocerebelum, regulují
svalové napětí a úměrnost pohybů, synergie (Tichý, 1998). Při poruše je
dominantním příznakem mozečková ataxie (Trojan, Druga & Pfeiffer, 1990).
Podle Králíčka postihuje homolaterální končetiny a je charakterizována
pasivitou (pokles svalového tonu homolaterálních končetin), dysmetrií (špatný
odhad intenzity pohybů projevující se přestřelováním) a intenčním třesem
(vzniká při úmyslných pohybech) před dosažením cíle. Jak uvádí Tichý
(1998), právě třes HK může nemocnému bránit v samostatnosti při jídle a pití.
Dochází i ke snížení svalového napětí a elementárních posturální reflexů,
se součastným zvýšení pasivity (Trojan, 2001). Dalšími příznaky jsou malá
a velká asynergie, adiadochokinéza, sakadovaná řeč, megagrafie a „rebound
fenomén“ (neschopnost rychle zabrzdit započatý pohyb). Také může být poškozena
koordinace řeči a činnost okohybných svalů, což způsobuje nystagmus (Trojan, Druga & Pfeiffer,
1990; Vacek, 2000). Podle Tichého (1998), je
častější hrubý nystagmus centrálního typu a mnoha směrů.
Před začátkem
každé rehabilitační péče je potřeba si nemocného vyšetřit. Zaměřujeme se na
hodnocení: taxe (zkouška prst-nos, prst-ucho); pohybových koordinací; intenzity třesu; kvality stoje a chůze; a poklepem reflexu m.triceps brachii
zjišťujeme kyvadlové pohyby. Při percepčních poruchách vyšetřujeme ještě
polohocit a pohybocit (Hromádková, 1999; Trojan,
Druga & Pfeiffer, 1990).
Při rehabilitaci
mozečkově nemocných se vyhýbáme kontrole zrakem, cviky provádíme střední
rychlostí, často je provázíme slovním doprovodem, a to počítáním, zpěvem,
bubínkem nebo hudbou. Rychlé pohyby jsou pro nemocného snadnější,
než pomalé. Vždy začínáme s nácvikem pohybů velkých kloubů, nejprve
jednoduché, později složitější pohyby. Každý pohyb si rozdělujeme na více částí
a trváme na přesném provádění cviků, z hlediska tempa, dráhy i
cíle. Rozsahy pohybu neprovádíme
najednou, ale začínáme cvičit z nižších poloh a postupně vertikalizujeme.
Nezbytné je i důsledné opravování chybných pohybů (Hromádková, 1999; Obrda & Karpíšek, 1971; Knap, 2001).
Vedle snížení
spasticity je důležitou složkou
rehabilitace i úprava porušené svalové koordinace a zlepšení ataxie. Při cvičení
k odstranění ataxie využíváme Fränkelovo cvičení. Doporučuje se nacvičovat
průpravné cviky flexe a extenze dolních končetin. Nejdříve vleže, posléze tytéž
pohyby cvičí nemocný připoutaný na sklápěcím stole, který postupně stavíme
kolměji. Nemocný zkouší udržovat rovnováhu na špičkách a na patách a později se
nacvičuje chůze s holí (Obrda & Karpíšek, 1971). Nácvik
chůze se provádí před zrcadlem a podle schopnosti a jistoty zpestřujeme
o různé „krokové variace“. Můžeme využít „čapí chůze“ se zvedáním kolen,
chůze po špičkách, patách, při dobré stabilitě úskoky do strany, chůze
vzad, podél čar a po značkách. Vhodné je využití propriceptivní technik,
zejména PNF, Bobath koncept a dalších. Všechny facilitační metodiky
zdůrazňují svalovou koordinaci a funkční souhru svalových skupin. Můžeme tak
aplikovat shodné facilitační metody, jako u spasticity, které jsou uvedeny
výše. Pouze u Kabatovy techniky nemocný s těžší mozečkovou poruchou není
schopen spolupracovat při rytmické stabilizaci (Obrda & Karpíšek, 1971).
Rovněž hippoterapie má svůj opodstatněný význam. Ze senzomotorické stimulace je
spíše vhodnější využít facilitace plosky nohy, nestabilní a labilní terény jsou
spíše nevhodné. Při nácviku chůze nesmíme zapomenout ani na důležitost
vzpřímeného držení těla Z již výše uvedených technik, jednou z
nejvhodnější, kromě konceptu Aloise Brüggera,
Raševova škola zad, je Alexandrova technika spojená s uvědomováním
si jednotlivých pohybů.
Při mozečkových
poruchách je vertikalizace možná po zvládnutí sedu a následně stoje. Stoj nacvičujeme nejprve s přidržením
(v bradlech, u žebřin) a širší základnou, kterou zužujeme a nemocný se postupně
rukama pouští stabilní opory. Zkoušíme nacvičit i stoj o jedné noze a nakonec
chůzi, u které opět začínáme s širokou bází, pacient se učí přenášet váhu
z jedné končetiny na druhou. Pokud je postižení těžší, učí se nejprve
chůzi v chodítku (Hromádková et al., 1999;
Obrda & Karpíšek, 1971). Problém je u nemocných, kteří mají HK
postiženy ataxií společně s parézou, nebo ataxií DK. Tento stav je velmi
komplikovaný a znemožňuje použití holí, proto je nezbytné využívat jiných
pomůcek, chodítek (Knap, 2001).
Důležitý je
nácvik rytmických, dynamických a
koordinovaných pohybů. Rytmické pohyby jsou založené na učení fyziologických
pohybů. Nejdůležitější je nácvik specifické rytmicity a měnící se rytmické
vazby, nutné k vytvoření automatizmů. Pokrokem
v neurorehabilitaci je aplikace odrazového můstku při nácviku
rytmických automatismů. K tréninku koordinovaných pohybů se využívá běžícího pásu
nebo běhu pomocí air - wolkeru (Schalow & Zäch, 1999). K nácviku
koordinace a rytmizace je vhodná především muzikoterapie. Zřetelný relaxační
efekt má tříčtvrteční rytmus, a je možné využít i příznivého rytmiky tance
(Rusňák, 1983). Kromě nácviku přesných pohybů, učíme pacienta provádět určité
činnosti způsobem, kdy ataxie nevadí: chůze je možná s přidržováním
zábradlí, spíše než přenášení kafe, čaje v ruce doporučujeme využít
servírovacího pojízdného stolku, apod. (Trojan, 2001)
Fränkelovo cvičení
Je indikováno
při poruše hlubokého čití, při poruše míšních a mozečkových spojů, ale také při
nejistém a nerovnoměrném pohybu, který je spojen s třesem a poruchou
rovnováhy. Zraková kontrola zde slouží ke zlepšení pohybů a k vytvoření
kompenzace. Cílem není prosté provedení pohybu, ale nácvik velmi precizních
a přesných pohybů ve správném tempu. Vzorem jsou pohyby při stíhání cíle.
Při cvičení končetinami dodržujeme vertikální polohu a snažíme se
vyvarovat laterálním výkyvům. Zpočátku nemocný není schopen vykonávat pohyby
pomalu, snadnější je pro něj rychlý pohyb. Nejdříve používáme cviky s malou
exkurzí. Postupně zařazuje cviky s větší exkurzí, které jsou obtížnější a
je nutné udržet náležitou koordinaci zrakovou kontrolou. Postup cvičení je od
jednoduchých ke složitým, od rychlých k pomalým, z polohy
vleže postupně ke stoji a chůzi.
Důležitý je nácvik stoje a chůze se zrakovou kontrolou před zrcadlem. Pomalé
kontrolované pohyby nacvičujeme pomocí psaní, například křídou po velké tabuli
nebo tesařskou tužkou na balící papír, kdy využíváme psaní velkých písmen
a číslic, obtahování, spojování
bodů, aj. Při nácviku činnosti provádíme rozfázování pohybu, a to
zabržděním pohybu na povel. Obměnou je postupné zpomalování, zrychlování pohybu
nebo střídání protilehlých poloh.
Rozložený pohyb poté systematický skládáme (Lenský, 1996; Obrda & Karpíšek, 1971; Hromádková, 1999).
Technika
senzomotorické stimulace
Jejím cílem je
dosažení reflexní, automatické aktivity žádaných svalů,
a to v takovém stupni, aby pohyby nebo pracovní výkony
nevyžadovaly výraznější kortikální, respektive volní kontroly. Dosažením
subkortikální kontroly zajistíme aktivaci svalů v potřebném stupni a časovém sledu tak, jak to vyžaduje
optimální a nejméně zatěžující provedení pohybu. Ovlivňujeme pohyb a
vyvolání reflexního svalového stahu v rámci určitého pohybového
stereotypu. Cvičení obsahuje balanční cviky v různých posturálních
situacích. Cílem je nácvik a zautomatizování aktivace svalů, které využíváme ke
správnému držení těla ve stoji a vsedě; ke zlepšení stability; a zlepšení chůze. Řízení na úrovni
mozkové kůry je totiž velmi únavné. Z hlediska aferentace vedle kožních
receptorů mají pro regulaci správného
držení těla důležitou roli především receptory plosky nohy a receptory šíjových
svalů. Jak dále uvádí Janda & Vávrová (1992), dokonce jsou krátké
okcipitální svaly považovány za svaly rovnováhy. Receptory plosky můžeme
facilitovat nácvikem „malé nohy“, nebo pomocí pomůcek. Jimi jsou: bodlinkové
akupresurní rohože, ježkovité koule a válce. Stejně tak můžeme využít
přírodních podmínek a situací: brouzdání v trávě, chůze po písku, po
drobných oblázcích, atd.. Jakákoli facilitace příznivě ovlivňuje
proprioceptivní signalizaci, zlepšuje stabilitu a dochází také
k stonizování posturálního svalstva se zlepšením koordinace a koncentrace
pacienta (Čepíková et al., 1999). V rámci senzomotoriky jednotliví autoři
zavádějí různé balanční pomůcky. Můžeme
využít velké gymnastické míče, zavedené manžely Bobathovými, kteří je používali především u dětských pacientů
s centrálními lézemi motoriky. Tuto metodiku v současnosti
propracovala fyzioterapeutka Susanne Klein-Vogelbachové, která vytvořila
ucelený diagnostický a terapeutický koncept zvaný funkční pohybové učení,
Funktionelle Bewegungslehre (FBL). Jsou to cíleně prováděná cvičení na velkém
míči, která umožňují zlepšení stabilizační funkce páteře a trupového svalstva,
napomáhají mobilizaci páteře ve smyslu lateroflexe, flexe, extenze i rotace
s následným působením na klouby kyčelní, kolenní i hlezenní. Tyto
cviky jsou určeny i k reaktivnímu vyvolání kroku, mobilizaci kyčelního kloubu
v odlehčení, atd. (Pavlů, 2000b).
Podobnou
pomůckou je malý, měkký, pružný míč nejčastěji známý pod názvem Over Ball.
Metodika slouží k udržení a zlepšení lokomoční funkce pohybového systému,
přičemž neobsahuje jen cviky posilovací a protahovací, ale především se
uplatňuje koncentrace, relaxace a koordinace. Má nezastupitelné místo i při
„škole zad“ a při automobilizačních sestavách. Je to balanční pomůcka
přispívající k aktivitě hlubokého stabilizačního svalového systému, který je základem koordinovaných pohybů
celého těla. Tímto cvičení zlepšujeme koordinaci, koncentraci, držení těla,
zdokonalujeme správné dýchání a
v neposlední řadě působíme i na psychiku nemocného (Dobešová,
2001).
Podobně lze využít i pomůcky zavedené
Freemanem - válcové, kulové úseče; Jandou - točny (rotana,
twister) a minitrampolíny; balanční sandály; netradiční labilní plochy, jako je Rolo -
Bolo (Prekopová, 1995). Novinka v senzomotorickém tréninku je dynamická
labilní plocha, Posturomed. Je to plošina, která může být nestabilní
a kmitat ve směru anteroposteriorním, mediolaterálním nebo v obou
směrech najednou, přičemž frekvenci kmitu je možno také ovlivnit (Rašev, 1995).
O použití pomůcek a
sestavení cvičebního programu rozhoduje terapeut. Rozhoduje se na základě svých
znalostí, ale zohledňuje i možnosti a schopnosti rehabilitanta. Výhodou
senzomotoriky je, že klade důraz na cvičení ve vertikále, což je
nejdůležitější posturální situace člověka. Současně využívá efektivní
facilitace k aktivaci utlumených svalů, lepší koordinaci a zlepšení
kloubních rozsahů, a také k rychlejší a vhodnější automatizaci pohybových
stereotypů (Haladová, 1997).
4 DISKUZE
V poslední době došlo
k významným změnám a všestrannému rozvoji nejen v oblasti
neurorehabilitace, ale také ve farmakologii. Oba obory a jejich pokroky jsou
nesmírně důležité pro ovlivnění důsledku tak komplikovaného a nespecifického
onemocnění, kterým je RS. RS je neustále diskutovaným a neuzavřeným tématem.
Přestože je známa řada faktorů a situací, které se podílejí na vzniku a
zhoršení jednotlivých stádií, přesnou a výstižnou příčinu se stále nepodařilo
určit. Z tohoto důvodu je obtížná
i terapie RS nemocných, protože ji neumíme efektivně zacílit.
Rehabilitace nemocných RS má v rámci neurorehabilitace svá specifika. Vždy se jedná o individuální postižení, lišící se u každého pacienta nejen klinickým obrazem, ale i průběhem, jak krátkodobým, tak i dlouhodobým. Klinický obraz je variabilní díky mnoholožiskovému postižení a střídání průběhů exacerbace a remise (Mayer et al, 2001). Specifikem jsou také limitující faktory. Jedním z nich je „Uthoffův fenomén“, jehož vzniku se snažíme v rehabilitaci preventivně předcházet. Dalším limitující faktorem je únava, spíše řečeno v nedávné době jím byla únava. V minulosti osobám s RS byla doporučována omezení veškerých aktivit a rehabilitačním postupem se staly pasivní terapeutické metody, kdy pacienti byli léčeni přísným klidem na lůžku několik týdnů i měsíců. To však vedlo k prudkému rozvoji komplikací a vzniku nebo zvýraznění spasticity. Podobné komplikace byly zodpovědné za rychlejší postup nemoci a častější výskyt komplikujících událostí (Mertin, 1994). Postupně se tento přístup odbourával, ale pozůstatkem bylo, a mnohdy ještě je, pravidlo respektování únavy. Opodstatnění má v akutní atace, kdy klidem na lůžku se snažíme podpořit reparační schopnosti organismu. Z různých studií vyplývá, že nemocní sice mají nízkou toleranci zátěže a celková kondice je nižší, což odpovídá neurologickému deficitu, ale aerobní zatěžování, jako součást komplexní terapie, se považuje za relevantní. Zálišová ve své studii poukazuje na to, že časné zavedení rehabilitačních programů na zlepšení neurologického deficitu, ale i na zlepšení a zvýšení kardiorespirační zdatnosti, má pozitivní vliv na zlepšení celkové kvality života nemocných a na delší udržení práceschopnosti a soběstačnosti (Zálišová 200a). Ještě v nedávné době byla únava u nemocných RS považována za limit zátěže, ale nyní se dostává do popředí terapeutických zájmů. Z výsledků studií Řasové, Havrdové a Brandejského (2002) vyplývá, že je pozitivně ovlivnitelná aerobním tréninkem. Vhodným limitem, namísto doporučovaného klidového režimu, se zdá být pohybová aktivita se zátěží odpovídající 60 % VO2 max (anaerobní práh). Rovněž ke stejnému závěru došla i Zálišová (2000a). Proto je přinejmenším vhodné, aby nemocný nebyl jen pasivním článkem léčby, ale snažil se být aktivním, nejen v dodržování pohybové léčby, ale i celkové terapie. Je důležité nemocným vysvětlit pozitivní vliv pohybové aktivity a vyvracet tak předsudky, že pohybová aktivita způsobuje ataky a zhoršuje průběh nemoci. Právě nejdůležitějším krokem součastné léčby je uvědomění si normální aktivity, jak fyzické, tak i psychické (Mertin, 1994). V dnešní době se tedy únava nestává limitem zátěže, ale jedním z terapeutických cílů (Závišová , 2000a).
Větší znalost o plasticitě CNS, možnosti a nároky na
mechanismus motorického učení vedou fyzioterapii k tomu, že není omezena pouze
na ovlivňování pasivního pacienta terapeutem, ale musí podporovat činnost
pacienta ke zvýšení či obnovení jeho běžné motorické aktivity (Mertin,
1994). Snahou neurorehabilitace je využití neuroplasticity, což je základní
vlastnost nervové tkáně, která s věkem sice klesá, ale nemizí. Tato
schopnost je závislá na stupni zralosti CNS, zevních a vnitřních vlivech.
K neuroplastickým změnám dochází na úrovni synaptické, lokálních
neuronálních okruhů, které řídí dílčí pohybový vzorec, ale také multimodulárně,
což jsou vztahy těchto jednotlivých modulů (funkčních mozkových celků) mezi
sebou. Při neuroplastických dějích dochází nejprve ke změnám funkčním, které
poté mohou indukovat změny strukturální. Výsledkem jsou změny funkce
neuronálních okruhů mozku, a strukturální podstatou je reorganizace a tvorba
dendritického a axonálního větvení, tvorba nových synapsí a změny funkční
kapacity již existujících synapsí. Tyto
změny se projeví ve funkci lokálních
mozkových okruhů a v multimodulárních vztazích (Beranová & Kovačiková,
1998; Havlíčková, 1996). Při léčbě poruch centrálního nervového systému se snažíme o
posílení přirozených neuroplastických dějů.
Cílem léčby,
poruch funkce hybného aparátu, je pacientovi poskytnout ztracenou či nikdy
nepoznanou funkci hybného systému nebo změnit ekonomitu funkce. Předpokládáme,
že CNS zareaguje na náš zásah a přizpůsobí se změněným podmínkám. Využíváme tak všech rezerv CNS, všech
jejich nepoškozených částí, k obnově a získání funkce. Jak uvádí
Beranová & Kovačiková (1998), při terapii hybných poruch „hledáme
a razíme cestu“ v zachovalých strukturách CNS, která může být použita pro
obnovu spontánní funkce hybného systému. V neurorehabilitaci podporujeme
přirozené neuroplastické děje. Vhodným
a aktivním přístupem je využití zejména facilitačních metod. Ty
jsou založeny na facilitaci, která sumací podprahových nervových podnětů
usnadňuje vybavení vzruchů na postsynaptické membráně, snižuje práh
dráždivosti, zmenšuje polarizaci, a tím umožňují vybavení vzruchu, který by se
jinak nevybavil (Trojan, Druga & Pfeiffer, 1990). Pomáhá tak
překonávat nedostatek spontánních vzruchů, a napomáhá k dosažení
kontrakce a pohybu. Principem je využití uměle navozených dostředivých podnětů
k překonání poruchy odstředivé dráhy. Všechny facilitační metody byly
vypracovány empiricky a později byly neurofyziologicky zdůvodňovány a
zdokonalovány. Nejvíce známou je Kabatova technika. U nás je značně
rozšířen, vzhledem k původu autora, i Vojtův princip. Postupně jsou
zaváděny principy Bobath konceptu, nebo spíše již techniky NDT, metoda
Brunkowové, Jonhsové, ale stále jsou využívány i prvky jejich předchůdců:
metody Temple Faye, Roodové, atd. K neurofyziologickým konceptům patří
v širším slova smyslu i koncept Brüggera, senzomotorické stimulace nebo metody
Alexandra či Feldenkraise. Jak uvádí Pavlů (1996), všechny metody jsou
nesmírně cenným obohacením fyzioterapeutických možností. Toto velké množství
odlišných technik klade velké nároky na fyzioterapeuty, kteří se
v nich musí nejen orientovat, ale i vhodně z nich vybírat
při tvoření tak specifického rehabilitačního programu, jako je cvičební program
nemocných RS. Totéž se týká metodik a postupů
ovlivňujících spasticitu. Nelze předpokládat, že u takto komplikovaných
stavů bude stačit jedna, popřípadě více metodik. Snažíme se o využití těch nejcennějších prvků z každé, která je
pro pacienta přínosem. Úspěšnost či neúspěšnost nelze obecně charakterizovat
nebo paušalizovat, protože každý pacient je individuum s příznačným
klinickým projevem a reaguje na odlišnou terapii. Pavlů (1999) poukazuje také
na to, že zmírnění spasticity bývá dosaženo většinou i nepřímo,
tj. primárním ovlivněním jiných motorických poruch, než je spasticita
sama. Přímá redukce spasticity nemusí vždy znamenat zlepšení volní motoriky.
Je tedy nutné k pacientů přistupovat komplexně, a vnímat všechny
přítomné symptomy. Fyzioterapeut musí také znát, kontraindikace jednotlivých
technik. Například hippoterapii nemůžeme provádět při těžké spasticitě nebo při
značných mozečkových poruchách, i když jejich mírnější stádia jsou k této
terapii plně indikována. Také Kabatova technika je neefektivní, jestliže nám
pacient nechce nebo není schopen spolupracovat. Proto terapeut musí zhodnotit
všechny aspekty pozitivního i negativního vlivu dané metodiky a popřípadě
se rozhodnout pro jinou variantu postupu terapie. Není ani žádoucí aplikovat
pouze rutinní postupy s preferencí šablonovitého rázu terapie. Takovýto přístup
se jeví silně kontraproduktivním.
Řada klinických
studií potvrzuje význam a efektivitu neurorehabilitace, a povzbudivé
výsledky se objevily i v souvislosti s rehabilitací RS nemocných.
Toto potvrzuje i studie Mayera, Bazaly, Muchové a Stránské, která hodnotí
rehabilitační pobyt pro nemocné RS v podmínkách neprofilovaného lůžkového
rehabilitačního oddělení. Rehabilitační program obsahoval komplexní
kinezioterapii a fyzikální terapii, částečně i ergoterapii a ortetiku.
Nikdo z nemocných se v průběhu studie nezhoršil a při hodnocení
autoři poukazují na příznivý vliv těchto programů, které mají i několikaměsíční
trvání (Mayer et al., 2001).
Mertin (1994)
popisuje ve srovnání neurofyziologicky založených fyzioterapeutických metod, že
u RS nemocných se nejvíce uplatňuje Bobath koncept, a to zejména pro svou
adaptabilitu k různým senzomotorickým problémům. Rozšířením tohoto
konceptu o další prvky, jako je nácvik denních aktivit v terapeutických
postupech a cílení do 24 hodinového schématu, aj., se tato technika stává
určitě mnohem výhodnější. Avšak preferencí pouze jedné techniky, ikdyž
již velmi komplexní, omezujeme efektivitu celkové terapie. Jestliže
nezkusíme jiné metodické prvky, nikdy nepoznáme jejich účinek a péče o
nemocného nebude celistvá. Specializace terapeutů na některou z metodik
vede k jejich preferenci a obrazně řečeno k „zaslepení“, jako tomu
bývá například u „Vojtovců“ nebo „Bobathovců“. Proto je vhodné pro příznivý
efekt vybrat a využít z odlišných metodik vždy to nejlepší a
neomezovat tak jednostranností možnosti
terapie.
V dnešní
době, především pak v zahraničí, se jako součást rehabilitačních postupů
uvádí i využití farmakoterapie, zejména pak v souvislosti
s ovlivňováním spasticity. Bareš
& Kaňovský ve své studii dokazují, že aplikace botulinotoxinu je značně
účinnou a bezpečnou k terapii spasticity. Uvedení této lokální
aplikace do standardu léčby, znamená zásadní průlom v ovlivnění
kvality života těžce postižených spastických pacientů a rozhodně představuje
novou etapu v léčbě těžce ovlivnitelných stavů (Bareš & Kaňovský,
2002).
Na závěr je
vhodné uvést, že z provedených srovnání speciálních terapeutických metod nelze
usuzovat na nadřazenou efektivitu některé z nich. Záleží vždy na
individuální přístupu terapeuta, jeho znalostech i jeho schopnostech
přizpůsobovat terapii danému stavu a průběhu (Pavlů, 1996). Důležitý je zejména
aktivní přístup rehabilitanta v kombinaci s komprehenzivní péči
multidisciplinárního terapeutického týmu, i s aplikací nejnovější poznatků
a objevů.
5 ZÁVĚR
Roztroušená
skleróza je pro svou závažnost velmi skličujícím onemocněním, které vede často
k invalidizaci, ke kompletní ztrátě samostatnosti nebo až ke smrti.
Progrese tohoto onemocnění je velmi významná a není přiměřená žádné kauzální
terapii. Neznalost přesné příčiny se promítá
do ne vždy efektivních terapeutických postupů. Rehabilitace nemocných RS má svá
specifika. Jedná se o zcela individuální
obraz postižení, kdy každý pacient je individuum v rámci svého
klinického obrazu a průběhu,
postižení se vyvíjejí
v čase, a průběh potíží může kolísat. V celkové léčbě optimisticky
působí moderní symptomatická terapie a řízené metodiky. V minulosti bylo
osobám s RS doporučováno omezení veškerých aktivit a terapeutické postupy
byly jen pasivní. V současném terapeutickém trendu převažuje zásadní změna
tohoto omezujícího přístupu. Dnes je preferována normální fyzická i psychická
aktivita, protože bylo dokázáno, že nejsou příčinou rozvoje onemocnění, ani
příčinou jeho zhoršení. Jsou doporučovány běžné aktivity v rámci
individuálních sil a schopností, s vyloučením přetěžování. Nové
farmakologické postupy napomáhají příznivě ovlivnit klinický průběh nemoci.
Rehabilitační péče je zaměřená na prevenci ztráty aktivity, obnovení
snížené aktivity, na spasticitu a narušené koordinační funkce. Větší
znalost o plasticitě CNS, možnostech a nárocích na motorické učení
vedou fyzioterapii k podpoře aktivity nemocného. Jako efektivní se jeví
komprehenzivní rehabilitační postup. Vhodná je kombinace všech
existujících technik, vždy individuálně podle stavu rehabilitanta a jeho reakcí
na danou terapii. K nemocnému je potřeba přistupovat zcela individuálně, a poskytnout mu co
největší možnosti vedoucí ke zlepšení kvality života. Komprehenzivní rehabilitační přístup klade na
fyzioterapeuty i rehabilitanty obrovské nároky. U rehabilitantů se apeluje na
aktivní přístup k terapii, který je podmínkou její úspěšnosti, u
fyzioterapeutů je potřeba orientace v terapeutických postupech a
technikách, potřeba znalosti anatomických, fyziologických
i neurofyziologických zákonitostí, ale i praktických dovedností. Životní
úroveň a kvalita života nemocných RS se zvyšuje, což je způsobeno nejen
kvalitní lékařskou péčí, ale právě i komprehenzivním a multidisciplinárním
přístupem. Rovněž k tomuto pozitivními obrazu přispívá i velmi aktivní a
bohatá edukace společnosti. Edukace této velké skupiny nemocných je na velmi
vyspělé úrovni. V ČR vznikla organizace Roska, sdružující nemocné
s RS, která byla později ustanovena a registrována pod názvem:
Unie Roska (Czech Multiple Sclerosis Society). Toto zájmové občanské sdružení
má mnoho regionálních organizací, vydává nejen bullentin „Roska“,
ale i řadu dalších publikací a brožur zaměřených na
životosprávu, rehabilitační nebo rekondiční programy, metodické pomůcky, apod.
Pořádá také informační semináře, setkání nemocných se stejným typem postižení,
rehabilitační a rekondiční programy. Členství v tomto sdružení je
čistě dobrovolné a individuální. Tato organizace nepůsobí jen v rámci ČR,
ale MS společnost ČR byla přijata i mezinárodní organizaci International Federation
of Multiple Sclerosis Societies (IFMSS). Podobnou organizací sdružující lékaře,
zajímající se speciálně o RS, je Společnost pro výzkum a terapii
roztroušené sklerózy mozkomíšní, likvorologii a neuroimunologii.
Působením
symptomatické terapie, včetně využití nejnovějších farmakologických objevů; kvalitní péče o nemocné, s aplikací
moderních neurorehabilitačních postupů, a zlepšením sociálního prostředí,
s aktivní spoluprací nemocných i jejich blízkých se významně podílí nejen
na výrazném prodloužení života nemocných, ale především na zlepšení kvality
jejich života.
SOUHRN
Roztroušená
skleróza je autoimunitní demyelinizační onemocnění. V našich zeměpisných
šířkách je jedno z nejčastějších neurologických onemocnění, které je častou příčinou invalidizace
středního věku. V ČR postihuje asi jednu třetinu obyvatel, na vzniku se
podílí především genetické dispozice a vlivy zevního prostředí. Průběh je
v atakách a remisích nebo chronicko - progresivní. Klinická
symptomatologie je různorodá, projevuje se příznaky poruch CNS. Dominantními
příznaky jsou poruchy svalového tonu, spasticita a poruchy koordinace, které
dále narušují pohybové programy, rovnováhu a významně se podílejí na poruše
chůze. Příčinou poruch koordinace mohou být mozečkové poruchy, které v kombinaci
se spasticitou způsobují spasticko - ataktickou chůzi charakterizující RS.
V léčbě má kromě farmakologie nezastupitelné místo rehabilitace,
která se snaží o komprehenzivní přístup s využitím aktivní spolupráce
nemocného i jeho okolí. Tato práce popisuje rehabilitační postupy u
jednotlivých stádií RS, se zaměřením na spasticitu a poruchy koordinace, a
současně podává přehled konceptů, metod a přístupů k jejich
ovlivnění.
SUMMARY
Multiple
sclerosis (MS) is an auto - immune demyelinisation disease. It is one of the
most frequent neurologic disease in our geographical latitude. In the Czech
Republic it affects one third of the population. At it´s origin it is caused by
genetic diatheses and enviroment influences.
It´s course is in atacts and remissions or chronic - progressive.
Clinical symptomatology is various aand it is manifested by disorders of
CNS. Dominant symptoms are disorders of muscular tone, spasticity, and
coordination disorders. These disorders impair movement programmes, balance,
and significantly take part in gait disorders. The cause coordination disorders
can be cerebellar disorders that in combination with spasticity
cause spastic - atactic gait which is
characteristic for multiple sclerosis. Besides pharmacology, rehabilitation fas
an dispensible place in the treatment. The rehabilitation tries
for comprehensive approach with active cooperation of patient and his
family. This bachelor´s paper describe rehabilitation approaches at
particular stages of MS with a view to spasticity and coordination disorder and
sometimes it present survey of concepts, methods and approaches for treatment
of symptoms of MS.
REFERENČNÍ SEZNAM
Ambler, Z. (2001). Neurologie pro studenty lékařské fakulty.
Praha: Nakladatelství Univerzity Karlovy - Karolinum.
Bareš, M., & Kaňovský,
P. (2002). Praktické použití Botulotoxinu A v léčbě spasticity dospělé
populace. Čes a slov. Neurol. Neurochir.,
6, 421-425.
Barnes, M., P. (1993)
Multiple sclerosis. In Greenwood, R., Barnes, M. P, Thomas, McMillan, T. M.,
& Ward, Ch. D. (Eds.), Neurological
Rahabilitation (pp. 485-504). Edinburg: Churchill Livingstone.
Barnes, M., P., McLellan,
D., L., & Sutton, R., A. (1993). Spasticity. In Greenwood, R., Barnes, M.
P, Thomas, McMillan, T. M., & Ward, Ch. D. (Eds.), Neurological Rahabilitation (pp. 161-172). Edinburg: Churchill
Livingstone.
Benetin, J., & Kuchar,
M. (1997). Liečba spastického syndrómu. Rehabilitácia,
30, 243-246.
Benetinová, J. (2000).
Hipoterapia a jej význam v liečbe pacientov s následkami po
kraniocerebrálných poraneniach a po paraneniach miechy. Rehabilitácia, 33, 99-105.
Beranová, B., &
Kovačiková, V (1998). Využití neuroplasticity v terapii pohybových poruch.
Rehabilitácia, 31, 78-81.
Berlit P. (1994). Memorix Special, Neurologie (3nd ed.). Weinheim: Chapman a Hall
Blechová, M. (1983).
Terapeutické ovplyvňovanie spasticity po treťom roku života v podmienkach
kúpeľnej liečby. Rehabilitácia, 4,
219-224.
Bohannon, R., W., &
Smith, M., B. (1986). Interrater reliability of a modified Ashwort scale of
muscle spasticity. Phys Ther, 67,
206-207.
Brumback, R., A. (1993). Neurology and clinical neuroscience. New
York: Springer - Verlag.
Čepíková, M., Gulánová, M.,
Hornáček, K., & Porubcová, N. (1999). Utilisation of instabil platform
in rehabilitation. Rehabilitácia, 52, 228-230
.
Dobešová, P. (2001). Cvičíme s měkkým míčem. Havířov:
nakladatelství Domiga.
Eggers, O. (1992). Occupational Therapy in the Treatment of
Adult Hemiplegia. Oxford: Butterworth – Heinemann Ltd.
Haladová, E.et al. (1997). Léčebná tělesná výchova. Brno: IDVZP
Hartl, J. et al. (1991). Základní vyšetřovací metody
v neurologii. [Vysokoškolské skripta]. Olomouc: Univerzita Palackého,
Lékařská fakulta.
Havlíčková, L. (1996).
Neuroplasticita. Rehabilitace a fyzikální
lékařství, 4, 139-140.
Havrdová, E. (1998).
Roztroušená skleróza mozkomíšní - etiopatogeneze a terapie. In Tichý. J.
et al., Neurologie (pp. 338-340).
Praha: Nakladatelství Univerzity Karlovy - Karolinum.
Horáček, K., &
Páleníková, A. (1995). Kontraindikace v hippoterapii. Rehabilitácia, 28, 155-159.
Hromádková, J., &
kolektiv (1999). Fyzioterapie. Jinočany: Nakladatelství H & H.
Hromádková, E. (1998).
Roztroušená skleróza mozkomíšní - etiopatogeneze a terapie. In.: Tichý,
J.et al.(Eds). Neurologie (pp.
338-340). Praha: Nakladatelství Univerzity Karlovy - Karolinum.
Janda, V. (1996). Funkční svalový test. Praha: Garada
Publishing.
Janda, V., & Vávrová, J.
(1992). Senzomotorická stimulace. Rehabilitácia,
25, 14-34.
Katz, R., T. (1996).
Management of spasticity. In R. L.
Braddom (Eds.), Physical medicine &
rehabilitation (pp. 580-604). Philadephia: Saunders Company.
Káš, S. (1997). Neurologie v běžné lékařské praxi.
Grada Publishing.
Klušová, E., &
Pitnerová, J. (2000). Rehabilitační
ošetřování pacientů s težkými poruchami hybnosti. Brno: IDVPZ.
Knap, V. (2001). Možnosti
rehabilitácie v jednotlivých štádiách sclerosis multiplex. Rehabilitácia, 34, 223-228.
Kobsa, K. (1966). Rehabilitácia v neurologii.
Bratislava: Vydavatelství Obzor.
Kombercová, J., &
Svobodová, M. (2000). Autorehabilitační
sestava. Olomouc: Nakladatelství Fontána.
Kostiuk, P. Mohou redukovat cannaboidy spasticitu u roztroušené
skleózy? [on line]. 16.3.2000 [13.1.2003]. Dostupné na Internetu: <http:/nova.medicina.cz/odborne
/clanek.dss/s_id=1362&37177,7268402778>
Kovačiková, V. (1998).
Reedukace dechových funkcí Vojtovou metodou. Rehabilitácia,31, 87-91.
Kovačiková, V. (2002). Metoda MUDr. Vaclava Vojty. Dostupné na
Internetu: www. rl-corpus.cz/met_ram.htm
Králíček, P. (1995). Úvod do speciální neurofysiologie.
Praha: Nakladatelství Univerzity Karlovy-Karolinum.
Kurtzke, J., F. (1983).
Rating neurologic impairment in multiple sclerosis: An expanded disability
status scale (EDSS). Neurology, 33, 1444-1452.
Láník, V. et al. (1971). Liečebná telesná výchova I. Martin:
Nakladateství Osveta.
Lenský, P. (1996). Roztroušená skleróza mozkomíšní - nemoc,
nemocný a jeho problémy. Praha: Edice Unie Roska.
Lettinga, A., T., Siemonsma,
P., C., & Veen, M. (1999). Enviroment of theory and practice in
physiotherapy. A comparative analysis of two approaches to hemiplegia in
physiotherapy. Physiotherapy, 9,
476-490. Dostupné na internetu: http://www. dcn.ed.ac.uk/step/nov1999/ref18.htm
Malý, M. (1999).
Rehabilitační proces. In M. Malý et al. (Eds.), Poranenie miechy a rehabilitacia (pp. 423-469). Bratislava:
Bonus Real.
Malý, M. (2001). Testovanie
funčnej sebestačnosti. Rehabilitácia, 34,
69-43.
Matthews, B. (1994). Multiple sclerosis. The facts. Oxford:
Oxford University Press.
Mayer, M (1997a). Některé neurofyziologické aspekty spasticity. Rehabilitace
a fyzikální lékařství, 2, 41-46.
Mayer, M. (2002b). Paradoxy
v neurokineziologii spastické chůze. Rehabilitace
a fyzikální lékařství, 2, 61-66.
Mayer, M. (2002). Nové
pohledy na význam rehabilitace nemocných roztroušenou sklerózou ve světe. Roska, 3, 6-7.
Mayer, M., Bazala, J.,
Muchová, B., & Stránská, H. (2001).
Zkušenosti s efektivitou rehabilitace u nemocných roztroušenou sklerózou
mozkomíšní na všeobecném lůžkovém rehabilitačním oddělení. Rehabilitácia, 34, 212-215.
Mayer, M., Grulichová, J.
& Bazala, J. (1999). Některé kineziologické a reflexní postupy
k uvolnění hypertonu spastických a zkrácených svalů. Rehabilitácia, 32,
101-104.
Mayer, M., & Konečný, P.
(1998). Možnosti ovlivnění spasticity prostředky fyzikální terapie a
rehabilitaci nemocných s centrálními poruchami hybnosti. Rehabilitácia, 31, 40-46.
Mertin, J. (1994). Physiotherapy and Multiple
Sclerosis-Application of the Bobath Concept. [on line]. 1994 [27.3.2001]. Dostupné
na Internetu: <http:/www.ifmss.org.
uk/publics/msmgmt/april94/physio.htm>
Pavlů, D. (1996).
Neurofyziologické koncepty v pohybové terapii a jejich kontroverze. Rehabilitace a fyzikální lékařství, 4, 1-182.
Pavlů, D. (1999). Přístupy
speciálních fyzioterapeutických konceptů k ovlivňování spasticity. Rehabilitace a fyzikální lékařství, 4,
138-141.
Pavlů, D. (2000a). Co je
skutečně „Brüggerův sed“. Rehabilitace a
fyzikální lékařství, 4, 166-169.
Pavlů, D. (2000b).
Terapeutická cvičení s využitím velkých míčů kle konceptu FBL Susanne
Klein - Vogelbachové. Rehabilitace a
fyzikální lékařství, 3, 118-122.
Pavlů, D. (2002). Kognitivní
terapeutická cvičení.koncept dle C. Perfettiho. Rehabilitace a fyzikální lékařství, 3, 97-99.
Páleníková, V. (1993).
Pracovní rehabilitácia. Rehabilitácia,
26, 77-80.
Partridge, C., Cornall, C.,
Lynch, M., & Greenwood, R. (1993). Physical therapies. In Greenwood, R.,
Barnes, M. P, Thomas, McMillan, T. M., & Ward, Ch. D. (Eds.), Neurological Rahabilitation (pp.
485-504). Edinburg: Churchill Livingstone.
Pfeiffer, J. et al (1976). Facilitační metody v léčebné
rehabilitaci. Praha: Avicenum.
Pfeiffer, J. (1990). Ergoterapie II. Praha: Avicenum.
Poděbradský, J., & Vařeka, I. (1998). Fyzikální terapie I. Paraha: Grada Publishing.
Prekopová, S. (1995).
Využití netradiční labilní plochy v rehabilitaci. Rehabilitácia, 28, 217-219.
Rašev, E. (1992). Škola zad. Praha: Direkta
Rašev, E. (1995).
Proprioceptivní posturální terapie. Rehabilitácia,
28, 8-11.
Rock, C., M. (1999). Thera - Band. Základní cvičení. Návod
k použití Thera-Bandu. Brno: CERM Akademické nakladatelství, s.r.o.
Rothaupt, D., Laser, T.,
& Ziegler, H. (1998). Hipoterapia a jej miesto v rehabilitácii. Rehabilitácia, 31, 36-38.
Rowland, L., P. (1989).
Merritt¢s textbook of Neurology.
Philadelphia: by Lea & Febiger.
Rusňák, Š. (1983). Komplexní
léčba spasticita do tří let věku. Rehabilitácia,
4, 207-211.
Řasová, K., Havrdová,
E., & Brandejský, P. (2002). Význam
aerobního zatěžování a rehabilitace u nemocných s roztroušenou
sklerózou mozkomíšní – pilotní studie. Med.
sport. bohem. slov., 3, 223-224.
Seidl, Z., & Obenberger,
J. (1996). Diagnostika roztroušené sklerózy mozkomíšní pomocí magnetické
rezonance a korelace s klinickými příznaky onemocnění. Rehabilitace a fyzikální lékařství, 3,
99-102.
Schalow, G., & Zäch, G.,
A. (1999). Pacienti s postihnutím CNS a koordinačno - dynamická liečba. Rehabilitácia, 32, 152-154.
Somorová, J. (1993).
Hodnotenie motorického deficitu u pacientov po NCMP podĺa signe Brunnstromovej.
Rehabilitácia, 26, 103-116.
Trojan, S., Druga, R., & Pfeiffer, J. (1990). Centrální mechanismy řízení motoriky.
Praha: Avicenum.
Trojan, S., Druga, R.,
Pfeiffer, J., & Votava, J. (2001).
Fyziologie a léčebná rehabilitace motoriky člověka. Grada Publishing, spol.
s. r. o.
Tichý, J. et el.(1998). Neurologie. Praha: Nakladatelství
Univerzity Karlovy-Karolinum
Vacek, J. (2000).
Rehabilitace u roztroušené sklerózy. Rehabilitace
a fyzikální lékařství, 3, 112-117.
Valachovičová, I. (2001).
Návrh metodického postupu rehabilitácie u pacientov s diagnózou sclerosis
multiplex. Rehabilitácia, 34, 199-203.
Valachovičová, I., &
Kokavec, M. (2001). Sclerosis multiplex - pohĺad na komplexný terapeutický
prístup. Rehabilitácia, 34, 199-203.
Wilentz, J. (1997). Je-li MS
opravdu bolest. Roska, 3, 10-11.
Zálišová, K. (2000a). Ovlivnění kondice, únavy a celkového
stavu nemocných s roztroušenou sklerózou komplexním fyzioterapeutistickým
programem, jehož součástí je aerobní zátež-pilotní studie. Rehabilitace a fyzikální lékařství, 4, 175-178.
Zálišová, K. (2000b).
Roztroušená skleróza mozkomíšní: socio - dermografické údaje, charakteristika
onemocnění, únava a porucha spánku. Rehabilitace
a fyzikální lékařství, 4, 170-174.
Zbojan, Ľ., Čelko, J.,
Strebingerová, E. (1991). Možnosti a využitie antigravitačnej relaxácie vo fyziatricko
- rehabilitačnej liečbe bolestivých stavov pohybového aparátu. Rehabilitácia, 24, 73-85.
PŘÍLOHA
GRAFICKÉ ZNÁZORNĚNÍ PRŮBĚHŮ RS (Lenský, 1996)
tabulka 1
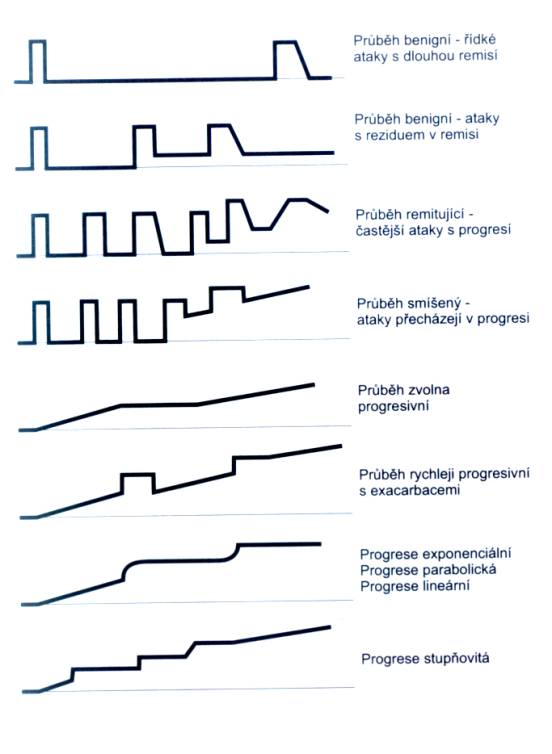
ASHWORTHOVA ŠKÁLA
tabulka 2
|
Skóre |
Svalový tonus |
|
0 |
Žádné zvýšení svalového tonu. |
|
1 |
Lehké zvýšení svalového tonu, problémy
s upuštěním předmětů, anebo minimální odpor na konci rozsahu pohybu. |
|
2 |
Lehké zvýšení svalového tonu, problémy
s upuštěním předmětů a odpor patrný během rozsahy pohybu. |
|
3 |
Výraznější zvýšení svalového tonu, ale ještě
poměrně snadný pasivní pohyb. |
|
4 |
Obtížný pasivní pohyb, zvýšení svalového tonu. |
|
5 |
Rigidní končetina, téměř
nemožný pasivní pohyb. |
MODIFIKOVANÁ ASHWORTOVA ŠKÁLA PODLE BOHANNONA & SMITHE (Bohannon & Smith,
1986).
![]() tabulka 3
tabulka 3
![]() 0 Svalový tonus nezvýšen
0 Svalový tonus nezvýšen
1
![]() Mírné zvýšení svalového
tonu, zachytitelné ne konci rozsahu pohybu vyšetřované části končetin.
Mírné zvýšení svalového
tonu, zachytitelné ne konci rozsahu pohybu vyšetřované části končetin.
![]() 1+ Mírné zvýšení svalového tonu, patrné po asi polovinu
času rozsahu pohybu vyšetřované končetiny.
1+ Mírné zvýšení svalového tonu, patrné po asi polovinu
času rozsahu pohybu vyšetřované končetiny.
2
![]() Výrazné zvýšení svalového
tonu, patrné po celou dobu rozsahu pohybu vyšetřované končetiny.
Výrazné zvýšení svalového
tonu, patrné po celou dobu rozsahu pohybu vyšetřované končetiny.
3
Zřetelné zvýšení svalového tonu, pasivní pohyb obtížný.
![]() 4 Postižená část je
v trvalém abnormální postavení, flexe či extenze apod.
4 Postižená část je
v trvalém abnormální postavení, flexe či extenze apod.
INDEX BARTHELOVÉ, Activity daily living (ADL) (Barnes et al., 1993)
![]()
![]()
![]()
![]()
![]() tabulka 4
tabulka 4
![]() Položka Skóre Kategorie
Položka Skóre Kategorie
Střevo 0 inkontinentní
1 příležitostně inkontinentní (<1x/týden)
![]() 2 kontinentní
2 kontinentní
Močový měchýř 0 inkontinetní více než 1x/24hod
1
![]() příležitostně inkontinentní
(<1x/den)
příležitostně inkontinentní
(<1x/den)
Úprava zevnějšku 0 potřebuje pomoc
![]() 1 nezávislý při úpravě tváře, vlasů, čistění zubů a holení
1 nezávislý při úpravě tváře, vlasů, čistění zubů a holení
Použití WC 0 závislý (neschopen očisty)
1 potřebuje pomoc
(přemisťování, oblékání)
![]() 2 nezávislý
2 nezávislý
Stravování 0 závislý-je třeba krmit
1 potřebuje pomoc
(nakrájení nožem, mazání, atd.)
![]() 2 nezávislý
2 nezávislý
Přemisťování 0 neschopen, nemůže sedět vzpřímeně
1 potřeba větší pomoci (většinou 2osob)
2 potřeba menší pomoci nebo dozoru
3 nezávislý
![]() Mobilita 0 imobilní
Mobilita 0 imobilní
![]() 1 nezávislý na vozíku (okolo domu)
1 nezávislý na vozíku (okolo domu)
2 chodí s pomocí 1 člověka
![]() 3 nezávislý při chůzi (možno i hole)
3 nezávislý při chůzi (možno i hole)
Oblékání 0 nezávislý
1
potřeba
pomoci, zvládne polovinu sám
2
![]() nezávislý (zvládne i
zapínání knoflíků, obutí, atd.)
nezávislý (zvládne i
zapínání knoflíků, obutí, atd.)
![]()
![]()
![]()
![]()
![]() Chůze 0 nemožná
Chůze 0 nemožná
1 potřeba pomoci, dozor nebo pomůcku
![]() 2 nezávislý
2 nezávislý
Koupání 0 závislý
![]() 1 nezávislý
1 nezávislý
(vlastní překlad)
EDSS, MODIFIKOVANÁ KURTZKEHO
STUPNICE (Barnes et al., 1993)
tabulka 5
|
0,0 1,0 1,5 2,0 2,5 3,0 3,5 4,0 4,5 5,0 5,5 6,0 6,5 7,0 7,5 8,0 8,5 9,0 9,5 10 |
Rozsah omezení při RS Normální neurologický
nález, všech funkčních systémů. Žádné omezení, minimální
abnormalita jednoho funkčního systému. Žádné omezení, minimální
abnormalita více než jednoho funkčního systému. Minimální omezení jednoho
funkčního systému. Minimální omezení 2
funkčních systémů. Mírně pokročilé omezení
jednoho funkčního systému, nebo lehké omezení 3 nebo 4 funkčních systémů
avšak ještě plně schopen chůze. Plně schopen chůze avšak
s pokročilejším omezením jednoho funkčního systému, nebo 2 funkčních
systémů na stupni 2, anebo 2 funkčních systémů na stupni 3 anebo 5 funkčních
systémů na stupni 2. Chůze schopen bez pomoci,
odpočinek neméně po 500m, aktivní asi 12 hodin denně přes relativně těžší
omezení. Chůze schopen bez pomoci,
odpočinek po nejméně 300m, práce schopen celý den, pro určitá omezení
vyžaduje minimální pomoc, relativně závažnější omezení. Chůze schopen bez pomoci,
odpočinek nejméně po 200m, omezení natolik závažné, že mohou zkrátit denní
aktivitu. Chůze schopen bez pomoci,
odpočinek nejméně po 100m, omezení natolik těžké, že mohou znemožňovat denní
aktivitu. Intermitentní potřeba nebo
jednostranně trvalá podpora berle, hole nebo bandáže k ujití 100m bez
odpočinku. Trvalá potřeba podpory
k ujití asi 20m bez odpočinku. Neschopen sám ujít více
jak 5m, upoután na vozík, pokud se pohybuje vozíkem sám, přesun bez pomoci. Neschopen ujít více něž
pár kroků, upoután na vozík, vyžaduje pomoc s přesunem, i pokud pohybuje
vozíkem sám, nemůže však trávit na vozíku celý den. Déle upoután na lůžko nebo
na vozík, sám se opatří, zpravidla dobré užívání paží. Déle upoután na lůžko, též
během dne, ojediněle potřebné užití paží, samoobsluha někdy možná. Bezmocný pacient na lůžku,
může jíst a komunikovat. Úplně bezmocný pacient na
lůžku, neschopen jíst, polykat nebo komunikovat. Smrt následkem RS. |
(vlastní překlad)